大骨瓣減壓術后硬膜下積液的臨床治療
劉道斌,魏建功,宋同均,王世強,董世節,黃漢文,張琦輝,黎志迪,李華曉
(廣州醫科大學附屬深圳沙井醫院神經外科,廣東 廣州 518104)
大骨瓣減壓術后硬膜下積液的臨床治療
劉道斌,魏建功,宋同均,王世強,董世節,黃漢文,張琦輝,黎志迪,李華曉
(廣州醫科大學附屬深圳沙井醫院神經外科,廣東 廣州 518104)
目的總結去大骨瓣減壓術后硬膜下積液的治療方法及療效。方法回顧分析54例去大骨瓣減壓術后發生硬膜下積液患者的臨床資料,其中減壓同側硬膜下積液23例、減壓對側積液26例、合并縱裂鐮旁積液或單純縱裂鐮旁積液21例,對各種治療方法的療效進行分析總結。結果11例經鉆孔引流+早期顱骨修補治愈,40例經彈力繃帶加壓包扎或彈力繃帶加壓包扎+腰大池置管引流治愈,3例經鉆孔引流治愈。結論硬膜下積液是去大骨瓣減壓術后常見的并發癥,經彈力繃帶加壓包扎或彈力繃帶加壓包扎+腰大池置管引流、鉆孔引流+早期顱骨修補等治療可獲得較好療效。
去大骨瓣減壓;硬膜下積液;治療
對于重型顱腦損傷,尤其是并發腦疝的重型顱腦損傷患者,去大骨瓣減壓已經成為臨床治療的常用手術方案并取得較好療效[1],但同時也發現該治療方法術后常發生硬膜下積液。本文對我院自2005年6月至2013年6月采用去大骨瓣減壓術治療后發生硬膜下積液的54例患者的臨床資料進行總結報道如下:
1 資料與方法
1.1 一般資料 本組患者中男性31例,女性23例;年齡4~68歲,平均31.2歲;腦挫裂傷并硬膜下血腫31例,硬膜下血腫并對側硬膜外血腫12例,腦挫裂傷并腦內血腫6例,硬膜外血腫5例。術前GCS評分:9~12分12例,6~8分25例,3~5分17例。其中術前一側瞳孔散大28例,兩側瞳孔散大9例,17例術前瞳孔無散大(均為硬膜下或腦內血腫)。所有病例均采用血腫清除+去大骨瓣減壓,其中48例行一側減壓,6例行兩側減壓;11例硬膜充分敞開不縫合,43例行硬膜減張縫合或(和)人工硬膜修補。
1.2 影像學表現 所有病例均行頭顱CT檢查:減壓同側硬膜下積液23例(圖1)、減壓對側硬膜下積液26例(圖2),其中以上兩種積液同時合并縱裂鐮旁積液16例(圖3、圖4),單純縱裂鐮旁積液5例。硬膜下積液發生在術后3~7 d 19例,術后7~15 d 27例,術后15 d后出現硬膜下積液8例。
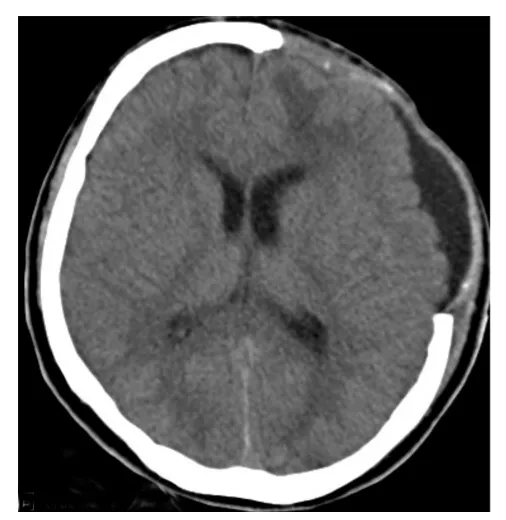
圖1 同側積液無占位效應
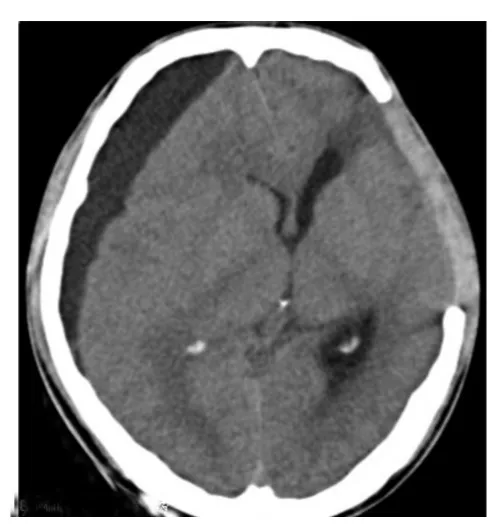
圖2 對側積液占位效應明顯
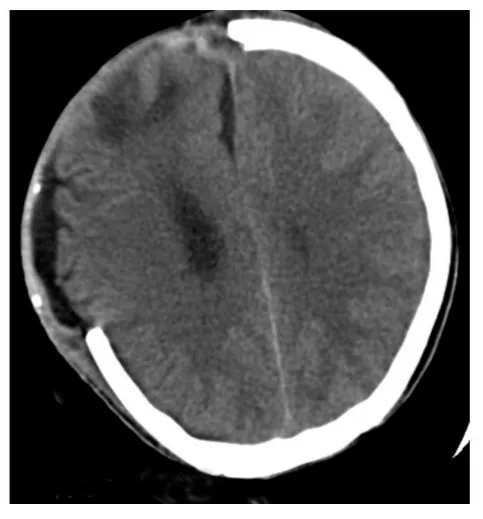
圖3 同側及縱裂積液
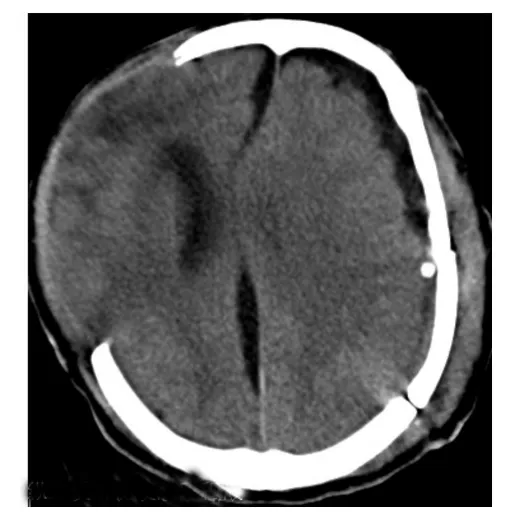
圖4 對側及縱裂積液、腦外膨
1.3 治療 (1)積液量(根據多田公式計算)≥30 ml、有腦室受壓變形、中線移位的患者,采用鉆孔引流或經皮穿刺抽液、彈力繃帶加壓包扎治療;對有減壓窗腦組織外膨的患者,在引流2~5 d復查CT積液消失后拔管,同時行腰大池置管引流防止積液積液復發;在上述治療無效、硬膜下積液復發者,于傷后4~6周行顱骨修補+積液腔置管引流。(2)對于無站位效應、積液量<30 ml的患者,采用抬高床頭、彈力繃帶加壓包扎、限制脫水藥用量等治療;合并有縱裂積液、減壓窗腦組織明顯外膨的患者,采用彈力繃帶加壓包扎+腰大池置管引流。(3)術后4~6周后,對側硬膜下積液量>30 ml的患者,直接采用顱骨修補+積液腔置管引流治療。
2 結果
20例經抬高床頭、彈力繃帶加壓包扎、限制脫水藥用量等治療,于傷后3~6周積液消失;16例經彈力繃帶加壓包扎+腰大池置管引流治愈;13例經鉆孔引流或經皮穿刺抽液、彈力繃帶加壓包扎+腰大池置管引流治愈;3例對側硬膜下積液患者經2~3次鉆孔引流+彈力繃帶加壓包扎治療仍復發、采用顱骨修補+積液腔置管引流治療治愈;2例對側硬膜下積液經一次性鉆孔引流+顱骨修補治愈。
3 討 論
目前解釋去骨瓣減壓術后硬膜下積液發生機制的學說有單向活瓣學說、蛛網膜破裂學說、血腦屏障破壞學說、腦脊液吸收障礙學說等[2-5]。去大骨瓣減壓術后硬膜下積液與非手術或非去骨瓣硬膜下積液患者的不同點是有較大的減壓窗存在,其發生機制有不同的獨立因素存在,我們認為去大骨瓣加壓術后硬膜下積液的發生機制與大骨瓣減壓后腦組織外膨移位顱腔內存在相對低壓區有重要關系,本組有3例對側硬膜下積液≥30 ml的患者,經多次鉆孔引流后反復復發,后經顱骨修補+積液腔置管引流后痊愈,有2例對側硬膜下積液患者經一次性鉆孔引流+顱骨修補治愈而未再復發,這可能與顱骨修補后恢復了顱腔的完整性、消除了腦組織移位的外部因素有關;其他未行顱骨修補而硬膜下積液消失的病例,可能因術后腦水腫消退腦組織復位、硬腦膜及蛛網膜逐漸修復保持了顱腔的完整性有關。對于去大骨瓣減壓術后大腦縱裂鐮旁積液的發生,可能為減壓窗腦組織外移牽拉,而大腦鐮質韌不易發生移位或移位幅度小于腦組織,這樣在縱裂區出現了相對低壓區,腦脊液經破裂蛛網膜流入縱裂低壓區積聚所致。縱裂積液與蛛網膜下腔相通,經腰大池置管引流后可消失,本組有16例合并縱裂積液的患者經彈力繃帶加壓包扎+腰大池置管引流治愈。
外傷性硬膜下積液的發生率為顱腦損傷的1.16%,外傷性顱內血腫的10%左右[6]。本組病例占同期去骨瓣減壓的28%,硬膜下積液在去大骨瓣減壓術后很常見。目前國內有些學者將去骨瓣減壓術后硬膜下積液分為兩種類型,即減壓同側硬膜下積液和對側硬膜下積液[7];我們將縱裂鐮旁積液也歸入其中,這是因為臨床常見去大骨瓣減壓術后縱裂積液與其它類型硬膜下積液并存或單獨存在,為大骨瓣減壓術后常見的并發癥,它們的發生機制類同。
去大骨瓣減壓術后硬膜下積液病例大部分發生在術后1~2周內,術后動態復查頭顱CT可及時發現硬膜下積液,對腦水腫期過后減壓窗長期不塌陷時應該警惕硬膜下積液的發生,及時復查CT明確是否有硬膜下積液。硬膜下積液CT表現為減壓窗頭皮下、對側骨板下或縱裂與腦脊液相同CT值的低密度影,診斷容易。
關于去大骨瓣減壓術后硬膜下積液的治療,我們認為應該根據積液發生的部位及積液對腦組織的壓迫、占位效應情況采用不同的治療方法。(1)對于積液量≥30 ml、硬膜下積液壓迫腦組織使腦室受壓變形、中線移位的患者應早期行鉆孔引流或穿刺抽吸+彈力繃帶加壓包扎,輔以腰大池置管引流或腰穿引流腦脊液;對于上述治療無效仍然復發的患者,應該于傷后4~6周行顱骨修補+積液腔置管引流。(2)對于無明顯占位效應、積液量<30 ml的患者,采用彈力繃帶加壓包扎、抬高床頭、限制脫水藥用量等治療;若減壓窗腦膨出明顯,應該同時行腰大池置管引流,這樣可以促使腦組織復位、而有利于治愈硬膜下積液;合并有縱裂積液的患者多數存在減壓窗腦膨出,應該采用彈力繃帶加壓包扎+腰大池置管引流治療。總之,在治療去大骨瓣減壓術后硬膜下積液時、應同時注意消除腦移位的外在因素,否則很容易復發。
我們認為去大骨瓣減壓術后硬膜下積液的發生與減壓窗腦組織外膨移位有密切關系,應注意以下幾點:(1)在去骨瓣減壓術中盡量用顳肌筋膜、骨膜或人工硬膜修補硬腦膜;(2)在術后腦水腫高峰期過后、顱內高壓緩解后用彈力繃帶包扎限制腦移位,抬高床頭利用重力作用促使腦組織復位;(3)在顱內高壓緩解后早期行腰椎穿刺或腰大池置管引流血性腦脊液,防止腦組織長期膨出減壓窗外形成嵌壓、粘連而不利于腦組織復位。
總之,去大骨瓣減壓術后硬膜下積液是一種常見并發癥,經恰當的治療可以獲得良好的療效。
[1] 周明其.特重型顱腦損傷84例救治探討[J].海南醫學,2008,19 (2):37-38.
[2]Stone JL,Lang RG,Sugar O,et al.Traumatic subdural hygroma [J].Neurosurgery,1981,8(5):542-550.
[3]江基堯.現代顱腦損傷學[M].2版.上海:第二軍醫大學出版社, 2004:371.
[4]Lee KS.The pathogenesis and clinieal significance of traumatic subdural hygroma[J].Brain Inj,1998,12(7):595-603.
[5]Nishimnra K,Mori K,Sakamoto T.Management of subarachnoid fluid collection in jifants based a long-time follow-up study[J].Acta Neurochir,1996,138(2):179-184.
[6]王忠誠.神經外科學[M].2版.武漢:湖北科學技術出版社,1998: 343.
[7]羅 飛,李 冉.去骨瓣減壓術后硬膜下積液45例臨床分析[J].中國實用神經疾病雜志,2011,14(19):63-64.
R651.1+5
B
1003—6350(2014)13—2138—02
10.3969/j.issn.1003-6350.2014.14.0828
2013-10-15)
劉道斌。E-mail:935808574@qq.com

