乙狀竇后鎖孔入路頸靜脈孔區腫瘤手術治療探討
王加充,王鵬程,劉小丘,趙建農
(海南省人民醫院神經外科,海南 海口 570311)
乙狀竇后鎖孔入路頸靜脈孔區腫瘤手術治療探討
王加充,王鵬程,劉小丘,趙建農
(海南省人民醫院神經外科,海南 海口 570311)
目的探討經枕下海乙狀竇后鎖孔入路對頸靜脈孔區腫瘤的手術治療。方法8例頸靜脈孔區占位病變,均采用乙狀竇后“鎖孔”入路。結果6例腫瘤全切,2例有少許殘余。術后病理神經鞘瘤3例,腦膜瘤2例,黑色素瘤1例,膽脂瘤2例。臨床癥狀均好轉,4例術前吞咽障礙術后3個月恢復正常。結論枕下乙狀竇后鎖孔入路在內鏡輔助下對頸靜脈孔區腫瘤切除是安全、可行的,但由于目前手術器械所限,對頸靜脈孔區腫瘤有一定的選擇性。
乙狀竇后入路;頸靜脈孔;腫瘤;鎖孔;內窺鏡
傳統在顯微鏡下以枕下遠外側入路為主切除頸靜脈孔區腫瘤,乙狀竇后鎖孔入路的文獻國內報道不少,但大部分主要應用于內聽道、巖尖區的病變。張恒柱等[1]把“鎖孔”手術融入乙狀竇后入路的可行性研究中發現部分下斜坡也可適用,但臨床應用上鮮有報道。筆者在臨床上選擇部分的頸靜脈孔區腫瘤患者應用后顱窩乙狀竇后鎖孔入路進行手術切除,效果良好,現報道如下:
1 資料與方法
1.1 臨床資料 選取2006年3月至2011年10月8例頸靜脈孔區腫瘤患者,男性5例,女性3例,年齡27~65歲,平均38歲。其中腦膜瘤2例,膽脂瘤2例,黑色素瘤1例,神經鞘瘤3例。以飲水嗆咳、吞咽困難為首發癥狀者6例,頭暈、行走不穩為首發癥狀者2例,伴有聲音嘶啞者3例。查體咽反射均有不同程度減退,患側斜方肌萎縮提肩無力1例。所有患者均行CT和MRI檢查。腫瘤最大為3 cm×4 cm×5 cm,最小2 cm×3.5 cm×3 cm。神經鞘瘤MRI表現為等或稍長T1、長T2信號,增強后實體部分明顯增強,其中2例有囊性變(長TI、長T2),1例腫瘤朝頸靜脈孔外生長。腦膜瘤MRI表現為等T1、長T2類園信號,均勻強化,有時神經鞘瘤難以鑒別,MRI強化有典型“鼠尾征”。黑色素瘤影像學上比較典型,T1高信號,T2為低信號,有強化。1例膽脂瘤表現為較典型的硬膜外長T1、長T2信號,無強化,周邊不規整。
1.2 手術方法 靜脈復合全麻。均采用乙狀竇后鎖孔進路,耳后“S”弧形切開皮膚達骨面,確定橫竇與乙狀竇的交匯點,鉆孔銑骨瓣,骨窗直徑為2.5~3 cm,骨窗外側暴露乙狀竇后緣,上緣暴露橫竇與乙狀竇交匯處,下緣距枕骨大孔將近1 cm,類似直立橢圓形。放射狀切開硬腦膜。先打開枕大池的蛛網膜,釋放腦脊液,使腦壓下降,小腦組織塌陷,顯露出小腦外側間隙,用30°、70°內窺鏡神經內鏡對解剖標志進行辨認。先于顯微鏡下四周銳性游離蛛網膜充分釋放腦脊液、顯露腫瘤后,用電生理探測針探查腫瘤與周圍神經結構的關系,用綿片把橫在視野的血管推移保護好,先行囊內充分減壓,沿腫瘤與周圍結構間的蛛網膜界面悉心分離,分塊切除腫瘤。頸靜脈孔因腫瘤不同程度的生長擴大,在神經內鏡輔助下將部分向孔外生長的腫瘤“掏”出來。術后需嚴密縫合硬腦膜,骨瓣回復。
2 結 果
8例患者均采用枕下乙狀竇后“鎖孔”入路,骨窗上緣暴露橫竇下緣,前緣到乙狀竇后緣。術中6例在開骨瓣時都發現乳突導靜脈并予以處理。6例腫瘤全切,2例有少許殘余。術后門診隨訪7例,最短3個月,最長3年,1例失訪。臨床癥狀均好轉,4例術前吞咽障礙術后3個月恢復正常。術后患者無一例死亡,所有患者術后第2天可下床活動,無一例出現腦脊液漏。3例飲水嗆咳癥狀明顯好轉,2例術后聲音嘶啞較術前加重,3個月后明顯恢復。1例患者聲音嘶啞較術前無明顯改善(圖1)。1例需留胃管進食。術后病理神經鞘瘤3例,腦膜瘤2例,黑色素瘤1例,膽脂瘤2例。
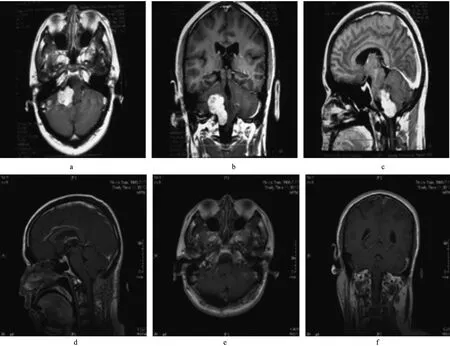
圖1 術前術后MRI圖
3 討論
3.1 鎖孔手術的骨瓣定位 在神經內鏡輔助下處理橋腦小腦角及附近區域病變常用枕下乙狀竇后“鎖孔”入路,Bernardo等[2]認為結合內鏡經乙狀竇后可以對頸靜脈孔區的Ⅸ、Ⅹ進行解剖。李澤群等[3]和廖建春等[4]對該入路的骨窗定位以及顯微解剖學進行研究認為乙狀竇后“鎖孔”入路位于乳突垂直4 cm切口,上端恰于橫竇體表投影的上緣。經過緩慢釋放腦脊液,小腦半球組織充分塌陷后可以暴露上緣到三叉、外展、下緣枕骨大孔及頸靜脈孔區附近上中下斜坡病變。可以根據手術病變的部位不同,小骨窗可適度下移,這樣在處理中、下斜坡病變時仍可以有一個良好的暴露視野。在本組手術中參照李澤群的方法,總結處理骨窗暴露手術區域有三要點:(1)骨窗外緣要暴露乙狀竇的內沿,與骨窗縱軸等長盡可能偏外側,更能接近頸靜脈孔區;(2)骨窗下緣盡可能低,靠近枕骨大孔,有利于從枕大池釋放腦脊液;(3)釋放腦脊液要有耐心,小腦組織塌陷越好,盡可能減少牽拉腦組織避免腦挫傷。
3.2 頸靜脈區腫瘤的臨床分型及選擇 任何手術入路都有其適合指征,當前強調腫瘤個性化治療,因此,根據腫瘤的特性及生長特點選擇適合入路在術前準備中尤為重要。任何成年人都可以發生頸靜脈孔區腫瘤,首先為頸靜脈球瘤,其次為神經鞘瘤,源于后組顱神經占顱內神經鞘瘤的2.9%。Kaye等[5]把頸靜脈孔區神經鞘瘤分A、B、C、D等4型。根據本組病例的臨床表現,舌咽神經損害多為首發癥狀,晚期大都伴有小腦功能障礙,同時伴隨眩暈、耳鳴等癥狀。患者組中首發癥狀為小腦功能障礙占首位,A型腫瘤多起自Ⅸ、Ⅹ、Ⅺ神經的腦池段,早期癥狀表現不明顯,待腫瘤逐漸增大后出現聽力下降和小腦癥狀,因此,此類腫瘤就診時體積相對較大。B型腫瘤較早累及頸靜脈孔,壓迫出孔神經,早期出現后組顱神經癥狀。C型腫瘤源于顱神經顱外段,與顱內組織關系不大,一般只表現為單一顱神經癥狀。D型腫瘤為顱內外溝通,主要以小腦癥狀或頸靜脈孔綜合征為主的癥狀和體征。而頸靜脈孔區腦膜瘤的早期臨床癥狀一般不明顯。本組考慮到手術操作的局限因素,選擇A、B型以顱內生長為主的腫瘤作為手術對象。以A型為主,但有1例神經鞘腫瘤部分朝孔外生長。筆者認為由于在頸靜脈孔及顱內Ⅸ、Ⅹ、Ⅺ顱神經之間組織疏松,頸靜脈孔外周有纖維膜包繞,形成壓力外高內低的解剖特點,顱內腫瘤切除減壓同時孔外腫瘤會自動被“擠”過來達到全切。有時腫瘤越大,可以“擴張”出一定的空間,相當于自然通道,有利于手術操作。
3.3 手術入路的評價 腦干斜坡硬膜內結構對應分為上、中、下三個間隙,Rhoton等[6]認為充分利用上述三個解剖間隙進行手術操作,以乙狀竇后“鎖孔”入路骨窗開口如要處理下斜坡病變,應盡量靠近橫竇下緣及乙狀竇后緣,根據病變部位的不同,乳突后鎖孔入路的骨窗可適當移動。與傳統遠外側手術入路相比,頭皮切口小而簡單。與枕髁后鎖孔入路相比,骨窗稍靠上,位于部分枕下肌群的上半部分肌肉較薄,切口小手術簡單,不需做過多的骨質磨除。術中發現神經鞘瘤基本都起源于舌咽神經,頸靜脈孔受擠壓,輕度擴大,面、前庭蝸神經被推移到腫瘤上內側,副神經、迷走神頸和舌下神經多半位于腫瘤下方,有時被擠散開。有時神經鞘瘤載瘤神經難以辨認[7],可以用電生理監測手段加以區別。神經鞘瘤質地較軟,血供不豐富,包膜完整,囊性變者囊壁與周圍腦組織或顱神經粘連緊密,難以切除干凈,術后殘留。腦膜瘤起源于斜坡周邊蛛網膜,大部分位于橋小腦角和巖斜坡區小腦延髓池,向上橋小腦角和巖斜坡,向下枕骨大孔,少向頸靜脈孔內生長,腫瘤較大可以累及頸靜脈孔。膽脂瘤血運不豐富,與周圍神經粘連,而且有鉆縫特點,直觀顯微鏡下容易漏過。但在本組病例中,手術操作過程發現乳突后鎖孔入路在處理后組顱神經及下斜坡部位的病變時有如下問題:(1)即使骨窗適當往下移,與頸靜脈孔平面的關系,術者仍有“往下看”的角度,顯微鏡下視野有死角,應用內窺鏡“魚眼效應”可以彌補不足,擴寬了術野,也擴充了手術適應證。(2)目前常用的手術器械都是根據直視需求條件下設計,對于在后組顱神經的垂直面上操作有些困難,如果能改進器械設計或許可以解決這個問題。從手術入路途徑就最短原則,根據本組手術觀察,該入路到達頸靜脈孔區的距離比到達內聽道的距離還要短。(3)形成“自然間隙”是很重要的,腫瘤足夠大可以把周圍神經、血管“撐開”,如腫瘤較小,手術操作必須“穿梭”后組各神經、血管之間,這要求顯微倍數要放大,保證看“清楚”勿損傷神經血管。
“鎖孔”入口直徑雖然小,但講究利用自然間隙,加用內鏡輔助可使術中視野更寬。手術入路過程創傷小,沒必要過多暴露及干預周圍的腦組織和血管及神經,手術創傷并發癥少,術后恢復快。但由于要求精確,“鎖孔”骨窗的定位和病例的選擇尤為重要。如果腫瘤巨大,廣泛侵襲周圍結構,術中無法辨認重要的解剖結構,須采用常規手術。因為狹小的入路一旦發生重要血管神經的損傷,其后果是嚴重的。目前對于頸靜脈孔區神經鞘瘤全切與神經功能的保護仍有爭議,Sedney等[7]認為腫瘤殘留與神經功能的保留有關,但是否增加腫瘤復發并沒有統計學意義,因為殘留腫瘤可以通過多種治療方法予以解決。
綜上所述,枕下乙狀竇后鎖孔入路在內鏡輔助下對于部分頸靜脈孔區腫瘤切除是可行、安全的。隨著內鏡技術的手術應用日漸成熟及顯微器械的設計發展,簡便微創的乙狀竇后“鎖孔”入路在頸靜脈孔區的運用值得期待。
[1]張恒柱,蘭 青.遠外側枕髁后鎖孔手術入路設計與顯微解剖學實驗研究[J].中國微侵襲神經外科雜志,2005,10(3):125-128.
[2]Bernardo A,Boeris D,Evins AI,et al.A combined dual-port endoscope-assisted pre-and retrosigmoid approach to the cerebellopontine angle:an extensive anatomo-surgical study[J].Neurosurg Rev, 2014[Epub ahead of print]
[3]李澤群,蘭 青.乙狀竇后鎖孔入路的顯微解剖學研究[J].中華顯微外科雜志,2009,32(4):301-304.
[4]廖建春,王君玉,胡國漢,等.內窺鏡輔助下乙狀竇前后鎖孔手術入路的應用解剖[J].解剖與臨床,2008,13(3):147-150.
[5]Kaye AH,Hahn JF,Kinney SE,et al.Jugular foramen schwannomas[J].J Neurosurg,1984,60(5):1045-1053.
[6]Rhoton AL Jr.The cerebellopontine angle and posterior fossa cranial nerves by the retrosigmoid approach[J].Neurosurgery,2000,47 (3):93-129.
[7]Sedney CL,Nonaka Y,Bulsara KR,et al.Microsurgical management of jugular foramen schwannomas[J].Neurosurgery,2013,72 (1):42-46.
10.3969/j.issn.1003-6350.2014.14.0822
R730.56
B
1003—6350(2014)14—2124—03
2014-04-07)
海南省衛生廳資助課題(編號:瓊衛-200716)
王加充。E-mail:wjc1972@163.com

