高血壓患者動態血壓與BMI的相關性
朱愛華 寧麗娜 蘇紅梅 韓麗蓓
(北京中醫藥大學東直門醫院,北京 100700)
高血壓患者動態血壓與BMI的相關性
朱愛華 寧麗娜 蘇紅梅 韓麗蓓
(北京中醫藥大學東直門醫院,北京 100700)
目的 觀察高血壓患者體質量指數(BMI)對動態血壓各指標及其晝夜節律是否有影響。方法 對160例高血壓患者進行動態血壓監測,并測量身高和體質量,計算體質量指數。結果 超重/肥胖組的平均收縮壓(SBP)、平均動脈壓(MBP)、平均脈壓(PP)均高于非超重組(差異有統計學意義);超重/肥胖組和非超重組在四種動態血壓節律分型中的分布均有顯著差異性。結論 BMI值影響高血壓患者SBP、MBP和PP,同時影響了高血壓患者動態血壓的節律。
BMI;動態血壓;高血壓
近年來我國高血壓的發病率快速上升,與此同時,隨著經濟的發展,人們生活方式和飲食結構的改變,超重與肥胖者日益增加。高血壓患者除血壓水平的增高對機體心腦腎等靶器官有影響外,研究發現其血壓晝夜節律的紊亂變化是一個導致或加重靶器官損害的重要因素[1]。與診所血壓相比,動態血壓能更真實地反映患者平時血壓波動情況,對高血壓診斷、靶器官損害及治療、預后判斷的意義更大。超重和肥胖不但是引起糖尿病、冠心病、腦卒中等疾病的獨立危險因素,有資料表明,體質量指數(body mass index,BMI)與平均血壓值密切相關,超重及肥胖的原發性高血壓患者動態血壓監測提示其異常晝夜節律發生率均明顯高于體質量正常者[2]。可見,體質量指數(BMI)與動態血壓(ambulatory blood pressure monitorinn,ABPM)密切相關。為了解和掌握動態血壓和體質量指數之間的關系,我們進行了臨床觀察,結果如下。
1 對象與方法
1.1 研究對象
選自東直門醫院2010年10月至2012年3月期間腦病科Ⅲ患有原發性高血壓病的住院患者160例,其中男性84例,女性76例,平均年齡(66±3.6)歲,超重/肥胖組(BMI>23)80例,其中男性41例,女性39例,平均年齡(65.7±3.9)歲,非超重組80例(BMI<23),其中男性43例,女性37例,平均年齡(66.8±3.1)歲,兩組間性別、年齡對比無明顯差異(P>0.05),具有可比性。
1.2 研究方法
1.2.1 納入標準
①符合高血壓診斷標準;②超重/肥胖組體質量指數>23,非超重組體質量指數<23;③性別不限,年齡≥45歲;④無糖尿病、高脂血癥;⑤無心肌梗死病史;⑥目前并非心腦血管病的急性期;⑦無癌癥、癡呆等重大軀體疾病。
1.2.2 診斷標準
高血壓的診斷標準:根據中國高血壓防治指南2010年修訂版制定高血壓的診斷標準為:在未使用藥物的情況下,非同日3次測量血壓,凡收縮壓≥140 mm Hg(18.6 kPa),或舒張壓≥90 mm Hg(12 kPa);采用24 h動態血壓測量診斷高血壓的標準為:24 h平均血壓≥130/80 mm Hg,夜間≥120/70 mm Hg,白天≥135/85 mm Hg。
1.2.3 方法
所有納入患者入院時換上本院的病號服,于腦病科Ⅲ的體質量秤上測量身高體質量,計算BMI=體質量(kg)/身高(m2);于住院期間采用統一型號動態血壓監測儀測量24 h動態血壓:每隔30 min測量一次,每次測量達24 h以上,以保證24 h血壓的完整記錄。測得24 h動態血壓的有效數據>85%為合格,有效數據<85%者均不采用。獲取以下數據:①24 h平均收縮壓(SBP)、平均舒張壓(DBP)、平均動脈壓(MBP=DBP+1/3PP)、平均脈壓(PP=SBP-DBP);②白天平均SBP、平均DBP、平均MBP、平均PP;③夜間平均SBP、平均 DBP;平均MBP、平均PP;④計算夜間血壓下降百分率=(白晝血壓-夜間血壓)/白晝血壓×100%,以判斷動態血壓節律。
1.3 統計學處理
應用SPSS10.0統計軟件,計量資料采用均數±標準差進行描述,用t檢驗;計數資料主要采用頻數、率、構成比等統計指標描述,用χ2檢驗推斷分類變量之間有無關系,取α為0.05,采用雙側檢驗。
2 結 果
2.1 超重/肥胖組與非超重組測得平均SBP、DBP、MBP、PP比較
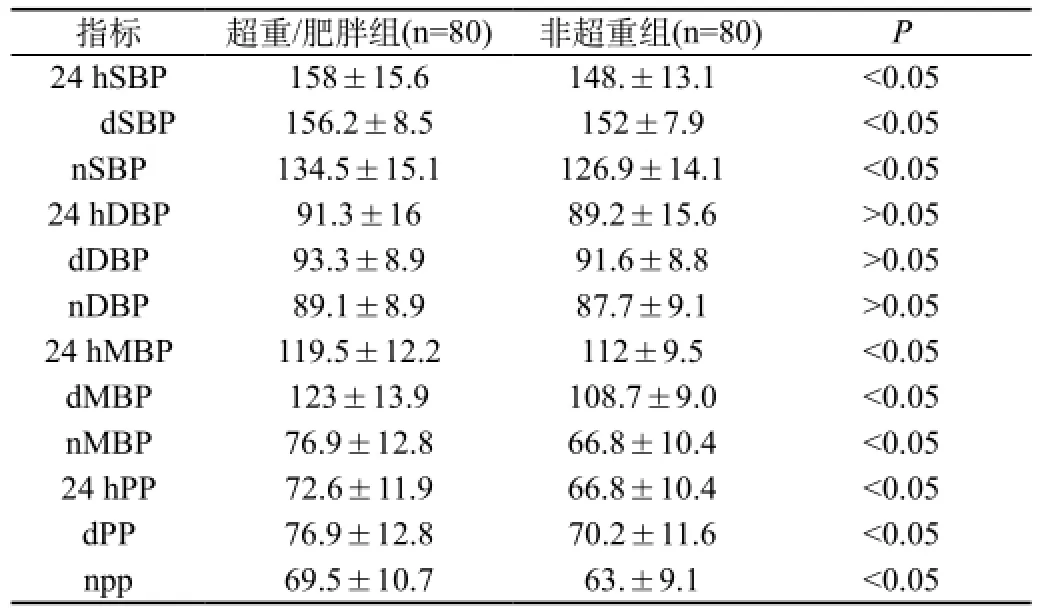
表1 超重/肥胖組合非超重組SBP、DBP、MBP、PP的比較
表1結果表明,與非超重組相比,超重/肥胖組24 hSBP、dSBP、nSBP均升高,差異有統計學意義(P<0.05),超重/肥胖組24 hDBP、dDBP、nDBP均升高,但是差異無統計學意義(P>0.05),超重/肥胖24 hMBP、dMBP、nMBP均升高,差異有統計學意義(P<0.05),超重/肥胖組24 hPP、dPP、npp均升高,差異有統計學意義(P<0.05),提示高血壓患者中超重/肥胖組的收縮壓、平均動脈壓及脈壓無論白天、夜間及平均值均明顯高于非超重組。
2.2 超重/肥胖組與非超重組血壓節律分布情況

表2 非超重組和超重/肥胖組在四種動態血壓節律中的分布
表2結果表明,超重/肥胖組與非超重組在四種血壓晝夜節律中分布存在差異,差異有統計學意義(P<0.05),超重/肥胖組在杓型組中其構成比率顯著小于非超重組,在非杓型組其構成比率顯著大于非超重組。兩組在極度杓型和反杓型組的構成比率相差不大。
3 討 論
研究認為,BMI與血壓呈顯著的正相關關系[3]。本研究同樣證實,體質量指數對收縮壓、平均動脈壓及脈壓均有影響,但對舒張壓的影響較小,而對收縮壓、平均動脈壓及脈壓的影響較大。從高血壓發病情況來看,有統計資料顯示:BMI>24 kg/m2者4年內高血壓的發病率是BMI≤24 kg/m2者的2~3倍;我國10組人群的前瞻性研究表明,在控制其他危險因素(年齡、性別、飲酒、基線血壓值、心率、吸煙和地區)后,BMI每增加1個單位(kg/m2),5年內發生高血壓的風險增加9%[4]。體質量增加導致血壓升高的明確機制尚未完全闡明,但高胰島素血癥和胰島素抵抗可通過增加鈉的重吸收和增加交感神經的緊張性直接促進高血壓的發生[5],而肥胖者常存在胰島素抵抗,使血清胰島素水平升高,引起糖代謝紊亂,從而引發糖尿病。另外,肥胖常伴有交感神經活性的增高和副交感神經活性的降低,外周血管阻力的指標增加,這可能與體質量超重患者血容量增加、胰島素抵抗、體內RAAS系統激活及脂肪組織RAAS表達增加有關[6]。這些均提示超重和肥胖在高血壓的發生發展過程中有著重要的作用。
臨床上動態血壓節律變化分為四種類型,正常情況下血壓呈明顯晝夜節律波動性,波動曲線類似長勺型,即顯示早晨(6:00~8:00)血壓急劇上升,白晝血壓處于相對較高水平;16:00~18:00血壓有上升,雙峰后呈緩慢下降趨勢;夜間0:00~3:00處于最低谷,即雙峰一谷,即杓型(夜間血壓下降百分率在10%~20%之間),為正常晝夜節律變化。除杓型外,還有非杓型(夜間血壓下降<10%);反杓型(夜間血壓不下降,反而上升);極度杓型(夜間血壓下降>20%)。24 h血壓的波動受下丘腦-垂體-腎上腺軸周期變化的調控,神經體液因素的變化,如去甲腎上腺素、皮質醇濃度均影響血壓晝夜節律。這些晝夜節律變化對適應機體活動和保護器官組織的功能是有意義的。本研究表明,超重/肥胖組和非超重組患者在四種動態血壓類型中的分布有著明顯的差異(P<0.05),超重/肥胖組較非超重組在非杓型組的構成比增高,而在杓型組中其構成比則小于非超重組,由此可見肥胖與動態血壓的變異性相關,主要表現為夜間血壓下降幅度減少。高血壓病對靶器官的危害不單是平均血壓升高的結果,血壓變異性與平均血壓水平偏高一樣損害高血壓病患者的靶器官[7]。高血壓病患者的血壓變異性增大的機制還不十分明確,可能與阻力血管結構重塑、壓力反射敏感性減退、交感神經活性變化有關[8]。超重和肥胖的高血壓病患者不僅表現在體形上的變化,更主要的是在體液和內分泌代謝以及交感神經功能方面發生變化[9]。超重和肥胖者可能由于血容量長期增加,使血管壓力反射的敏感性減退,同時肥胖者多數存在著胰島素抵抗,后者會影響血管內皮功能,造成血管收縮反應性增強。
只有保持24 h血壓平穩,才能有效保護靶器官,因此,肥胖患者更應注意控制血壓以及保護心腦腎等靶器官。本研究提示,在對肥胖患者進行血壓控制過程中,不應只注重單次血壓的監測及達標控制,更應注重動態血壓監測,并在此基礎上對血壓變異性進行控制,更好的進行心腦血管疾病的一級預防。同時,通過本研究,我們認為超重與肥胖作為高血壓病的獨立危險因素,在高血壓的防治中應引起臨床足夠重視,通過控制體質量,降低體質量指數,達到更好的控制血壓、血壓變異性,而進一步保護靶器官。
[1] 利冬梅.原發性高血壓患者血壓晝夜節律特點及對靶器官的損害[J].中國現代藥物應用,2013,7(14):80-81.
[2] 唐拂曉,原發性高血壓患者體重指數與動態血壓指標的關系探討[J].中國醫藥導刊,2013,15(9):1404-1405.
[3] 張曉紅,李奇臨.冀東油田體檢人員體重指數與高血壓病、高血脂和糖尿病的相關性分析研究[J].中國醫學創新,2013,10(2):39-40.
[4] 劉力生.高血壓[M].北京:人民衛生出版社,2001:5-28.
[5] 張玲,王英,王燕.烏魯木齊市漢族居民體重指數與血壓、血脂、血糖關系分析[J].中外健康文摘,2012,9(38):434.
[6] 彭繼紅,哈米蘭.薩哈巴,體重指數與高血壓的關系分析及健康教育[J].中外健康文摘,2012,9(51):272-273.
[7] 馬諾莎,方祝元.高血壓病患者血壓變異的中西醫認識及干預研究進展[J].南京中醫藥大學學報,2013,29(2):194-197.
[8] 上官新紅,張維忠.血壓變異參數的正常參照值[M].國外醫學心血管病分冊,1997,24:35-37.
[9] 錢岳晟,王谷亮.高血壓病患者中超重/肥胖與血壓負荷及血壓變異的關系[J].中華流行病學雜志,2002,23(6):466-469.
The Relationship between Ambulatory Blood Pressue and Body Mass Index of Hypertension Patients
ZHU Ai-hua, NING Li-na, SU Hong-mei, HAN Li-bei
(Dongzhimen Hospital of Beijing University of Chinese Medicine, Beijing 100700, China)
Objective Observe whether there is an effect of body mass index (MBI) to all ambulatory blood pressure indicators and circadian rhythm of hypertension patients. Methods Ambulatory blood pressure monitoring in 160 cases of patients with high blood pressure, and to measure the height and weight, calculate body mass index. Results Overweight, obese group mean systolic blood pressure, mean arterial pressure, average pulse pressure are higher than that of non overweight group (the difference is statistically significant); overweight, obese and non overweight group in distribution of four ambulatory blood pressure rhythm type has remarkable difference. Conclusion Body mass index can be increased in hypertensive patients with systolic blood pressure, arterial blood pressure, and pulse pressure, meanwhile, it has effects on hypertension ambulatory blood pressure rhythm.
Body mass index; Ambulatory blood pressure; Hypertension
R544.1
B
1671-8194(2014)18-0020-02

