公私合作伙伴關系在衛生領域的應用與探索
莊一強
摘要:回顧了PPP的誕生與發展歷程。重點介紹了PPP在世界各地的應用,包括發達國家,如英國、美國、西班牙;發展中國家,如印度、巴西;華人社區,港澳臺;以及中國大陸的多個實際案例。總結了衛生領域PPP的主要模式,以及各模式的利弊特點。
關鍵詞:PPP;公私合作模式;醫療衛生領域
中圖分類號:F294
一、PPP的界定與發展歷程
本部分對衛生領域的PPP,以及PPP的誕生與發展歷程進行了分析介紹。
(一)什么是衛生領域的PPP
公私合作伙伴關系(Public—Private—Partnership,簡稱“PPP”)是指公共/政府實體與私有/商業實體以及民間團體之間的合作關系。PPP是以創新方式合并各組織之間不同技能和資源,為提供公共產品或服務,而建立起來的一種長期伙伴關系的組織模式。
PPP可存在于各個不同的領域,在醫療衛生領域,幾乎每一個國家的衛生保健服務的提供,都不同程度的引入了某種形式的PPP。不過到目前為止,在有限的實踐經驗中,還缺乏對PPP全面和嚴謹的評估。但可以肯定的是,在世界衛生組織(WHO),通過PPP對推動健康事業有著非常重要的社會價值。例如,包括設有秘書處的逆轉瘧疾合作機構(Roll Back Malaria)、全球安全注射網絡(Safe Injection Global Network)、遏止結核組織機構(Stop TB),以及在聯合國兒童基金會(UNICEF)中設有秘書處的全球疫苗免疫聯盟(Global Alliance for Vaccines and Immunization);同時還有在法律上獨立的“公共利益”(其實就是私營部門)實體,如抗擊艾滋病、結核病和瘧疾全球基金(Global Fund to Fight HIV/AIDS, TB and Malaria)等都是通過PPP推動,實現WHO健康服務的典型案例。
醫療領域的PPP,區別于私有化的機構,如民營醫院。PPP與之不同的是,它是整合公立和民營資源提供的公共/準公共產品,是服務于公眾健康的一種組織模式。在公共/政府部門缺乏專業技術及經驗的領域,例如產品開發、生產流程、產品生產、營銷及發行等,公共/政府部門可以從私營組織的合作中獲益。但是在公共衛生政策的制定,以及監管審批方面,PPP是不適合的。因此,需審慎考慮合作項目的類型及項目目的,真正使PPP實現共贏,利于公眾對健康提升的需要。中國較成功的PPP醫院,是由政府、公立醫院和民營醫院簽訂合同,由民營醫院出資,向公立醫院購買人力資源或公立醫院負責運營管理,政府監管的模式。
(二)PPP的誕生與發展歷程
19世紀,私營機構在發展基礎建設項目上扮演了極其重要的角色,但是在戰后市場失靈的思潮影響下,許多私營機構逐漸公有化。進入到20世紀80年代,隨著試圖減少政府角色的新自由主義思潮的興起,公共服務私有化變得更普遍。各種準市場解決方案相應而出,這被看作為提升使用者的貨幣價值、創新價值和響應價值的一種方法。這一概念由威廉森和烏奇發起,再由普雷克爾等人應用于衛生保健服務中。普雷克爾等人認為公立機構從本質上效率及反應度低于私營機構。
PPP的雛形,發端于20世紀80年代初,英國和土耳其等國家在基礎設施建設項目中的探索和嘗試。直到1992年,由英國財政大臣肯尼斯·克拉克首次提出PPP,即在公共領域引入非政府組織,為公共產品和服務開辟了全新的合作路徑,為提升基礎設施水平、解決公共服務的資金匱乏和資金利用低效等問題的解決,帶來了理論依據和實戰的機遇。
1999年,西班牙瓦倫西亞的阿爾齊拉醫院(Alzira Hospital)發展出一個獨特的模式。該模式是由一個私人財團管理,接受為一定的人群提供衛生保健服務的責任,以換取年人均付款。在這種Alzira模式下,由保險公司和建筑公司組成的私營機構將負責建設醫院,并對醫院的服務享有為期10年的經營權。這種方式有別于英國的PPP,區別在于私營機構不僅對醫院的醫療和非醫療部分都擁有經營管理權,而且負有向當地提供醫療服務的職責。如果10年以后,私營機構沒有更新合同,醫院的所有權將轉移給瓦倫西亞政府的有關部門。
21世紀以來,在醫療衛生領域,世界各國有很多PPP的成功先例。例如,英國、美國、印度等國家和地區,與私營機構的合作解決了公共/政府部門的資金不足、資源不足、服務效率和能力不足等問題,雖然PPP在不同國家和地區有許多模式可以借鑒,但是PPP的實操還存在許多研究中的空白點,例如政策和法律法規如何匹配、合作多方的利益博弈與選擇、PPP的長期目標如何客觀評估等都有待深度的挖掘和探索。不過,各種PPP在運行中的經驗和教訓,為今天的中國深化醫療衛生體制改革,都提供了良好的借鑒意義。
二、PPP在發達國家的應用
PPP在世界各地被廣泛應用,包括發達國家,如英國、美國、西班牙等。
(一)PPP在英國
在醫院及社區衛生服務機構的建設方面,英國首創了PPP,其經驗最為典型。具體分為兩種類型:一種類型是解決醫院建設問題的PPP。主要表現為PFI(Private Finance Initiative“私人融資計劃”)。另一種類型是解決初級衛生保健的LIFT計劃(local Improvement Finance Trust“本地改善金融信托計劃”)。
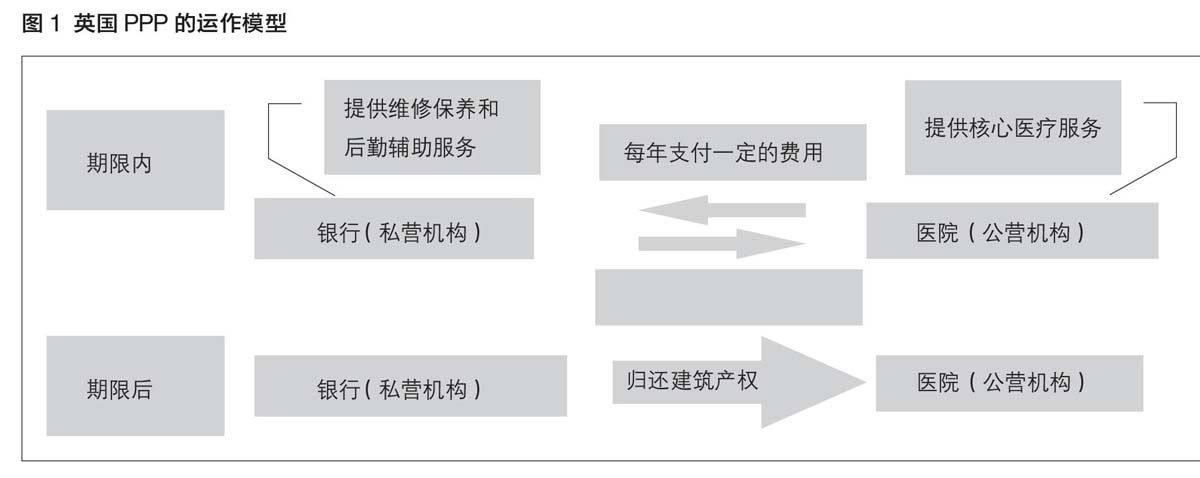
1992年,英國的PFI是一個“設計-建設-融資-經營”[DBFO(Design-Build-Finance-Operate)]模式。在近20年間,這個模式成為了衛生保健、教育及監獄領域融集資的首要方式。如在醫療衛生領域,私營機構設計建成醫院,租給國家衛生服務部門(NHS)后,在特許有效期內擁有醫院的投資建設和經營權。在這個期限內醫院每年向投資方支付一定的費用,期滿后建筑物產權歸屬醫院。投資方除投資建設外,在期限內還需負責建筑的維修保養和提供醫院后勤輔助服務。由于衛生服務的特殊性,在英國PPP中,核心醫療護理服務仍由公共部門承擔。詳見圖1。
1995年的倫敦大學醫院,在提出大型重建及發展計劃后,為了降低成本,獲取最大的經濟效益,采用了PPP模式。該計劃為典型的DBFO模式(Design-Build-Finance-Operate),信托組織購買的是服務而非資產,私營機構付出建設成本后,可通過把建筑物租回信托組織、提供設施管理和其他非醫療支援服務取得回報。
(二)PPP在美國
PPP在美國應用主要集中在新藥研發、醫學研究等方面。但在醫療急救方面,有較突出的成功案例,如1998年之前,位于加利福利亞州的圣馬特奧郡(San Mateo County)17個區域的院前醫療急救水平參差不齊,且救護車反應時間非常不確定,偏遠地區更是難以得到保障。為了促進城市間的合作協議,一個聯合權利機構JPA(Joint Powers Authority)被組建起來,各個城市及防火區同意出讓部分自治權來促進合作。JPA與私營伙伴AMR(American Medical Response)簽訂合約,使其提供補給、訓練、裝備、醫療監督以及資金支持,并與圣馬特奧郡簽約,使其提供所有的火災及醫療行動的通訊服務。急救醫療服務辦公室(Emergency Medical Services,EMS)對這個新項目提供協助及監督。這個項目使得圣馬特奧郡受過訓練且裝備齊全的消防醫護人員的數量從約60人上升到超過200人。AMR負責護理人員的運輸部分。JPA、AMR與EMS簽訂合約,如果JPA和AMR的反應時間延遲,那它們將支付罰款。新項目實施的第一年,急救醫療的準點記錄已經達到97.7%。這是一種服務導向開發(Services-Oriented-Development)的PPP模式。
(三)PPP在西班牙
西班牙面對90年代后期爆發的醫療服務預算赤字,于1992年在Alzira醫療區引入私人財團來新建醫院大樓并運營醫院,在1999年建成德拉里貝拉醫院。這是一種被稱為公私合營投資伙伴關系(PPIP,Public-Private-Investment-Partnership)的公司實體進行管理。該PPP模式后被稱為Alzira模式。采用Alzira模式的醫院人均醫療費用較其他公立醫院降低25%,而且候診時間縮短,患者滿意度較高。然而,該項目也不是一帆風順的,在1999年第一次簽約之后,協議于2003年由于虧損(現金流斷裂等因素)而中止 。后來第二次簽約,才最終有效的完成了目標。第一次的簽約只包含了專業衛生保健(Specialist Health Care)部分,而成功盈利的第二次協議,包含了初級以及專業衛生保健,可見把兩種業務結合起來是一種明智之舉。
(四)其他發達國家的PPP
其他發達國家的PPP應用,如瑞典和澳大利亞。
1. PPP在瑞典
PPP模式,瑞典正走在世界前列,如圣戈蘭醫院(SAINT GORANs hospital)是瑞典這個福利國家的榮耀之一,也是把商業原則應用于公共部門的一個實驗基地。該醫院由私營企業Capio經營,這家醫院的醫生和護士都是Capio的員工,他們對老板和董事會負責。醫院積極推動降低成本的“豐田生產模式”和“治理創新”。在病人看來,圣戈蘭醫院與其他公立醫院沒什么不同。這里的治療是免費的,醫院的資金幾乎都由政府提供,但醫院運營的背后,已引領了一場政府和企業關系的革命。
在20世紀90年代中期,圣戈蘭醫院一度被確定關閉。到了1999年,斯德哥爾摩郡議會(Stockholm County Council)與Capio達成了一項協議,讓其接管醫院的日常運作。2006年,Capio由一批以北歐資本為首的私人股本投資公司接管。最近,斯德哥爾摩郡議會將其與Capio的合同延長到了2021年。醫院目前實行的是 “精益管理”,“流程”和“質量”雙精益原則。另外,圣戈蘭醫院一個病房住4至6個病人,房間都是標準化布置。這一切都是為了“最大限度地提高產能”,讓納稅人所交的錢能夠物有所值,讓病人減少了等待時間。
較之歐洲其他國家,瑞典在實施“買賣方分離”方面領先了一大步。也就是說,利用政府的資金來購買任何公共或私人供應商提供的服務,這實現了價格和質量的最佳結合。在瑞典,私人公司提供20%的公立醫院護理和30%的公共基本醫療服務。無論是公共部門還是私營部門都積極推行精益化管理,因為他們意識到,像瑞典這樣的高成本國家必須充分利用其資源。Capio認為,如果把在瑞典的運營經驗運用到其他國家中去,它能夠節省一大筆成本。這種PUO模式(Purchase-Upgrade-Operate,購買-更新-運營),為瑞典的醫療服務帶來了效益。其平均住院天數為4.5天,而在法國是5.2天,德國是7.5天。瑞典每1000人擁有2.8張病床,法國有6.6張,德國有8.2張。然而,瑞典人的平均壽命要更長。
但是效率的推廣絕非易事。歐洲人本能上反對私營公司涉足醫療衛生領域獲利。英國人曾舉牌抗議醫療衛生領域的改革,反對大亨們幫助衛生部長改革英國存在弊端的國民醫療保健制度(NHS)。即使是在瑞典,由于一些私人投資公司的丑聞,也使人們產生抵觸情緒。此外,就公共衛生業務而言,對投資者來說此項的服務獲利并不容易。不過,針對資金短缺的歐洲國家政府來說,努力推動達成最低成本的交易和合作模式制度的改革至關重要。由于私營公司關注目標和收益,它們有更多的動力來提高服務效率。它們更善于說服其員工采用新觀念,并能更好地傳播新思想。如果歐洲希望公共衛生服務在將來仍可以負擔得起,它就應該允許更多的私人公司進入該領域。
2. PPP在澳大利亞
澳大利亞的Mildura醫院于1999年成立。政府選擇了一個私人運營商來設計、建設、享有、運營(DBOO,Design-Build-Own-Operate)一個新的醫院來代替原有舊的公立醫院,合約期為15年。原公立醫院的員工轉到新醫院,運營商必須為來就診的所有病人提供免費醫療服務,而政府則每年根據對就診病人的預測給予運營商報酬(只對特定數量的病人資助),以及整體補助金來支付教學費用。運營商需要維護醫院的資格認證,提供臨床指標的月度報告,以及大量的來自外部同行對于治療的評估。Mildura醫院項目取得了非常好的效果,建成新醫院的成本比公立同行要低20%,并且提供的臨床服務更便宜。病人數量在一年內增加了30%,運營商也因此獲利。
三、PPP在發展中國家的應用
PPP在發展中國家的應用,如印度和巴西。
(一)PPP在印度
印度中央及地方政府采用PPP模式,引入私營機構到醫療衛生服務領域。因其政府財政投入有限,PPP在當地發揮積極作用。印度的醫療費用約79%由私人或社會承擔,21%由政府承擔,所以印度的私立占主導地位,約占醫療機構的60%。
例如,印度南部卡納塔克邦的班加羅爾市的PHC(Primary Health Centre,初級醫療保健中心)就是以PPP模式建立的,該市的PHC設施和服務水平均高于其他城市由政府運營的PHC。該PHC由卡納塔克邦政府和Karuna信托基金會合作,Karuna負責建設、經營和維護(BOMM,Build-Operate-Major Maintenance),而人力資源、藥品和行政等方面的管理仍由政府承擔,私營部門享受稅收豁免。
印度還有采取托管的方式,將公立醫院管理職能移交給私營部門,但必須保持非營利性質,只能向病人收取醫療費,由政府提供各種衛生計劃和項目的補償,醫院在運營過程中,需自己支付管理和實施費用。另外,政府通過補貼購買私立醫院服務,彌補公立醫院的不足。2005年,古吉拉特邦致力于降低較高的產婦和嬰兒死亡率,由于該邦的公立醫院只有7名婦產科醫師,而私立醫院中有700名婦產科醫師(私立醫院的醫師收入是公立醫院的5倍)。政府聯合公立醫院和私立醫院以PPP推行Chiranjeevi Yojana計劃。政府招募在私立醫院行醫且具有碩士學位的婦產科醫師,同時政府給貧困線以下的孕婦發放分娩報銷憑證。通過(PUOT,Purchase-Upgrate-Operate-Transfer)這項計劃,政府將公立醫院的婦產科診療服務轉移至私立醫院,重新規劃了人力資源。到2007年11月,Chiranjeevi Yojana計劃招募了843名婦產科醫師,為14.3萬名孕婦提供分娩服務,產婦和嬰兒死亡率得到了有效的控制。
(二)PPP在巴西
在巴西,醫療衛生支出中的醫院份額占到超過GDP的8%,這比普通中等收入國家的比例更高。因此巴西面臨著縮減公共開支的壓力,減少醫院的支出迫在眉睫。另外,公立醫院存在低效和對結果不關注等弊病。20世紀90年代后期,圣保羅州尋求私營的非盈利組織(OSS)合作。私營部門通過績效合約來對政府及其董事會負責,政府則交出控制權以及對項目的直接管理(如人力資源的管理及采購)。這種部分剝離的模式(Partial- Divestiture)細化了合約的服務提供,并制定了績效目標。總預算根據績效來計算,并由政府和私營部門共同協商,付款與完成目標的數量及質量直接掛鉤。調查發現,PPP醫院比其他醫院更加高效,每次診療的平均費用也比公立醫院更低。
四、PPP在中國的應用
對于PPP在中國的應用,具體分析如下。
(一)在華人社區的應用
PPP在華人社區的應用,具體包括香港、澳門和臺灣。
1. PPP在香港
PPP在香港并非新事物,為縮短病人在公立醫院輪候的時間,香港醫管局正在試行資助公立醫院病人到私家醫院做白內障手術的方式就是一種新型的PPP模式。從現行的公立和私營醫院來看,病人病歷是不能互通的。為此,香港特區政府擬發展電子健康記錄,讓記錄互通,最終實現“病歷跟病人走”,利于市民有更方便的選擇權。政府資助發展“讓病人病歷互通”的電子平臺,讓私營醫療機構獲得電子健康記錄系統的技術,利于私立醫院的發展和病人的自由選擇。通過這樣服務外包(Service-Contract)的PPP模式,不僅利于私立醫院的發展,更關鍵是利于市民的就醫和選擇。
2. PPP在澳門
澳門醫療服務主要分為政府和非政府兩大類。政府提供的醫療服務主要包括初級保健服務和專科服務兩種;非政府方面主要包括一些接受政府和團體資助的醫療單位,以及各類私人診所和私人化驗所。政府初級醫療服務的供給是免費的,專科及住院服務對特定人群免費。此外通過資助或購買服務,即服務外包(SC,Service-Contract)的形式,支持非營利醫療機構實現公私合營的PPP模式。鏡湖醫院是典型案例之一。
鏡湖醫院的PPP模式主要體現在私人籌建、非營利性運營、政府扶持和購買(DBFO,Design-Build-Finance-Operate)。鏡湖門診部:第一門診為收費門診,正常進行市場化運營;第二門診是鏡湖醫院慈善會及政府的資助門診,提供對新生兒及兒童的免費預防接種。鏡湖住院部:部分進行市場化運營,部分被政府購買和使用(專供享受免費待遇的患者),由鏡湖醫院慈善會及政府資助,收費低廉并對特定人群免費開放。另外,其康寧中心和透析中心也是由政府資助。由此,醫院按照居民的不同需求,提供各種等級的醫療服務。不僅減少了公立醫院服務超負荷的壓力,又滿足了部分居民較高的醫療服務訴求;并且在病人輪候等待上,速度明顯加快。另外,醫院的運營管理在一定程度上決定著公私合營的存續。自1987年起,政府每年以“買位”的方式資助醫院,資助金額約占醫院年總收入的20%。醫院實行公司化治理,其領導機構是鏡湖醫院慈善會,慈善會通過理事會領導醫院,監事會監管醫院的重大事務及財政,并設秘書長執行慈善會的決議、統籌醫院的運營。院長由董事會聘任,實行院長負責制,PPP模式使醫院無論在管理還是在服務上都能形成良性運營。
3. PPP在臺灣
在20世紀80年代以前,臺灣的醫療格局是以公立醫院為主,輔以少量的教會醫院、私人小醫院和診所。隨著臺灣經濟的快速發展,醫療需求激增,公立醫院已無力滿足民眾對醫療多元化、服務優質化日益增長的服務需求,且醫師人才也嚴重流失。為此,臺灣對公立醫院進行了改革,嘗試了公私合營的模式。例如臺灣署立屏東醫院,是由衛生署、屏東基督教醫院以及私立醫院醫師共同組建。屏東醫院所屬臺灣行政長官公署,1998年2月與財團法人屏東基督教醫院簽訂醫療支援合作計劃,1年后又與診所簽訂“部分開放醫療業務合約”。合約的簽訂開創了一種新的PPP模式,為提供衛生署所屬醫療機構外醫師(簡稱合約醫師)參與醫療業務,提高儀器設備的使用率,提升醫療服務品質和整合設施與資源建立了平臺。合約醫師們可以在屏東醫院從事門診、住院、手術、接生、檢查、檢驗、麻醉、治療處置及其他醫療業務,醫療機構付其報酬,由此可見,這種新型的PPP模式,整合了資源,提升了能力。這是一種良性的轉讓-經營-發展模式(TOP,Transfer-Operate- Development)。
(二)PPP在中國大陸的應用
中國引入PPP至今,在市政等領域得到了廣泛的應用,也取得了豐碩的成果。特別在融資、建設、運營、管理、服務等多個領域,積累了寶貴的經驗。但PPP在醫療衛生領域則起步較晚,涉足面尚局限,PPP模式在深化醫改的今天,還有許多學習和探索的空間。
1.廣東省首家PPP醫院
2004年11月,廣東省首家由公立醫院(廣州市第一人民醫院,簡稱市一)與民營醫療器械有限公司(廣濟醫療器械有限公司,簡稱廣濟)合作建立的廣州廣和醫院在廣州成立。它由市一提供業務用房,并在技術力量上給予支持,廣濟提供資金和業務管理,這是一種靈活的PFI(Private-Finance-Initiative)模式。將公立醫院的品牌和技術優勢,與民營企業的資金優勢和靈活經營相結合,將起到優勢互補的效果。廣和醫院有自己的獨立法人,實行自主經營、自主管理、自主分配原則。合作雙方根據合作協議進行利潤分成。這個首家的廣東PPP醫院,開業時曾引起媒體的關注和報道。但時至今日歷經近10年,開廣東先河的廣和醫院,無論在市一的官網,還是在百度搜索都鮮有報道。
2. PPP走進北京門頭溝區醫院
2010年8月,北京市門頭溝區醫院為提高區域醫療服務水平而進行了改革,與鳳凰醫療集團合作辦醫,取消院長行政級別,建立理事會領導下的院長負責制,該理事會實行委任制,舉辦單位和政府各委任3名,年度計劃、預算和人事任免等重大決策全部由理事會完成。此外,區醫院組建了監事會,由政府部門、合作方、醫院職工代表共9人組成。鳳凰醫療集團組成管理團隊,門頭溝政府每年支付其200萬管理費。但資料顯示,改革后至2011年間1年里,政府的經常性財政補助沒有降低,門頭溝區醫院并未實現盈利,與大多數公立醫院一樣,一直在虧損經營。PPP的成敗經驗評估有限。
3. PPP模式的汕頭潮南民生醫院
汕頭潮南民生醫院是由香港企業家吳鎮明先生,在廣東省汕頭市潮南區為了回饋家鄉投資興建,按“三級甲等醫院”標準設計和配套建設的大型綜合性醫院,在當地政府的推動下,委托汕頭大學醫學院第一附屬醫院全面經營管理。顯然這是一家典型的PPP醫院。據介紹,從2011年7月起,汕頭大學醫學院第一附屬醫院對醫院進行托管,該院的管理和醫療團隊全部來自于托管方,換言之投資方不參與,也不干預醫院的運營和管理。由于角色明晰,目標一致,醫院1年內實現運營的收支平衡,醫院不僅為潮南區百姓提供了優質、方便、及時的醫療衛生服務,同時也真正解決了“看病難”問題。獨特的托管模式在國內開創了先河,醫院引入PPP模式至今,成效顯著,先后被中國醫院協會和健康報社等授予“全國誠信民營醫院”、“群眾滿意醫院”、“全國百姓放心醫院”等榮譽稱號。這是典型的交鑰匙工程(EPC,Engineer-Procurement-Construction/Turnkey,設計-采購-施工/交鑰匙)。
4. PPP模式的北京新里程腫瘤醫院
由中國健康產業投資集團、美國NEA基金和北京腫瘤醫院合資成立了北京新里程腫瘤醫院。新里程腫瘤醫院董事長周玉成曾是前中國華源集團董事長,2004年,華源集團以河南新鄉為據點嘗試了對公立醫院的入股投資,當時,華源生命產業公司接管了河南新鄉市中心醫院、第二醫院、第三醫院、婦幼保健醫院和中醫院等5所市級公立醫院,成立了華源中原醫院管理公司。然而,由于財政停止撥款、醫生擔心編制等諸多問題,華源中原醫院管理公司重重遇阻。2005年由于資金鏈斷裂,華源被華潤集團重組,新鄉PPP是一次失敗的嘗試。如今,周玉成再度起航,其任董事長的新里程醫院集團于2011年又與寧夏自治區人民醫院、北京腫瘤醫院簽署三方合資協議,擬合作“寧夏新里程國際醫院”。按照協議,自治區人民醫院以老院原址資產及技術入股,新里程醫院集團以資金入股,而北京腫瘤醫院則負責提供專家隊伍的輸送。這家新建成的PPP醫院,計劃開設病床1000~1200張,重點建設以腫瘤、心胸疾病、腦科疾病等為專科特色的中央診療平臺,形成以“小綜合、大專科”,擬填補西北地區沒有國際標準腫瘤專科醫院的空白。
5. PPP模式的新探索
國內關于PPP模式的新探索,如“湛江模式”和“深圳模式”。
(1)“湛江模式”
在醫療衛生領域,民營資本的投入和新醫院的建設通常是PPP合作的主要模式,但湛江模式開拓了更加廣闊的合作空間。湛江市在城鄉居民醫保一體化建設中創造了一種全新的社會醫療保險與商業保險相輔相成的合作模式,被業界稱為“湛江模式”。此模式對完善社會醫療保險制度,提升醫保服務水平有積極的促進作用。本次改革,主要體現在湛江市政府引入中國人民健康保險股份有限公司湛江中心支公司(簡稱“人保”)參與醫保建設和管理。由政府財政補貼、參保人員繳費構成醫保基金,政府將醫保基金的一部分用于購買人保的大額醫療補助,提升醫療保障水平,人保參與到醫保服務的全過程,并發揮其技術優勢和專業特長進行管理運作。此模式在資金籌集、服務購買及管理上是一種典型的PPP模式,可視作PPP在城鄉居民醫保一體化建設中的應用。這是一種購買-更新-經營-轉讓服務模式(Purchase- Upgrate -Operate-Transfer)。
自PPP模式應用以來,參保人數逐年提升,參保人均住院費用從2008年的7369元,降至2009年的3543元,人均治療成本下降約60%,有效緩解了“看病貴”的問題。湛江探索對建立城鄉一體化的醫療保障管理制度具有重要的啟示意義。
(2)深圳模式——濱海醫院
香港大學深圳醫院(濱海醫院)是“十一五”期間深圳市政府投資興建的最大規摸公立醫院。醫院投資35億元,醫院產權歸深圳市政府所有,由深港雙方共同組建的醫院決策和管理團隊進行管理。雙方在醫院管理體制、財政投入機制、人事分配制度、保障公益性、企業化運行、成本管理、服務模式以及提高服務質量和工作效率等領域大膽改革,推動“政事分開、管辦分開、醫藥分開、營利與非營利分開”。按照協議,香港管理的5年之后,醫院仍歸屬于深圳市的公立醫院,但政府將不再為醫院提供財政支持,醫院盈虧自負。這是一次新型的(Operation and Management Contracts)PPP的探索,開業后濱海醫院的香港模式出現“水土不服”現象,如此獨特的“PPP”醫院能否謀生成功還有待時間的證明。
五、思考與建議
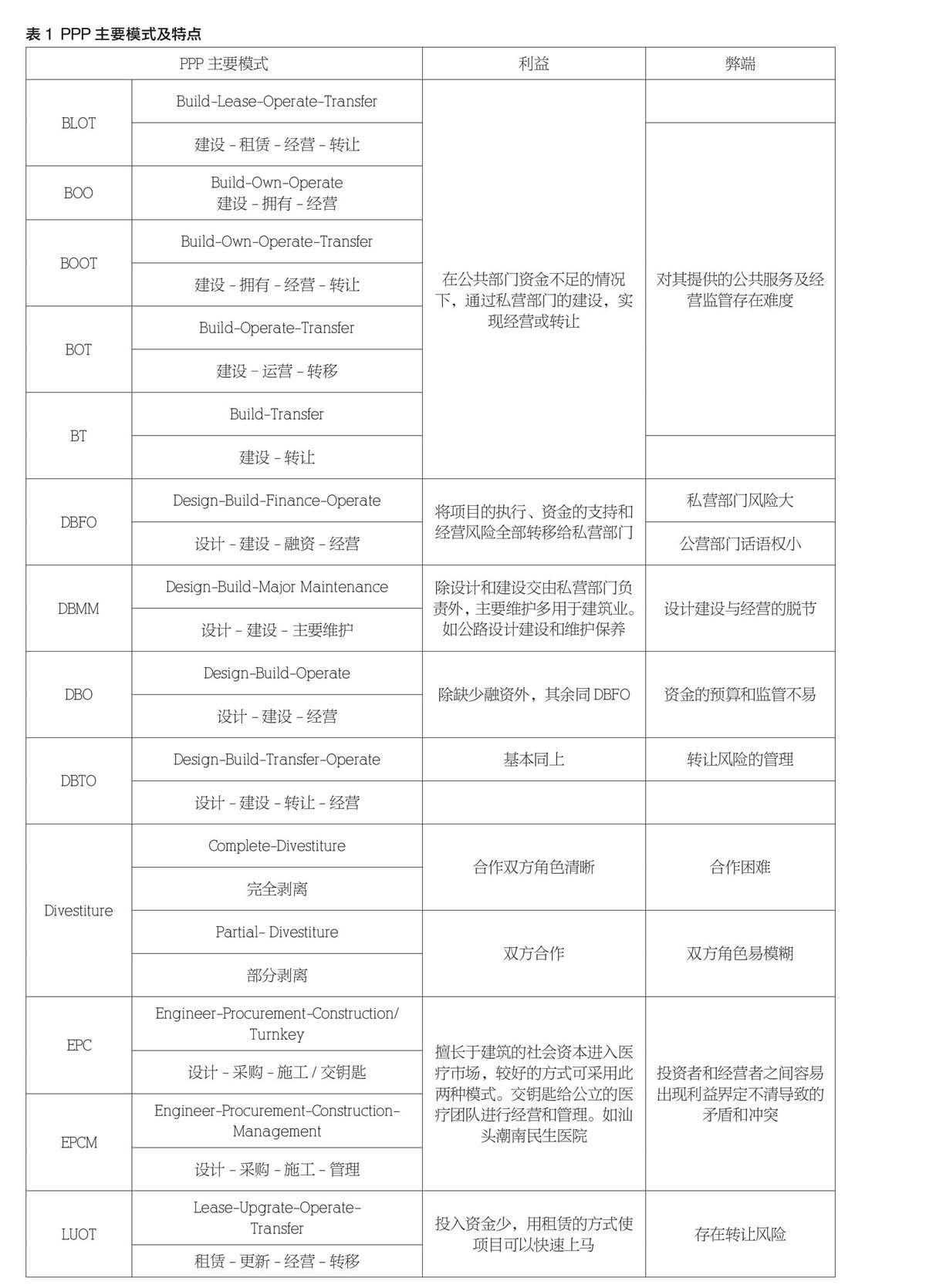
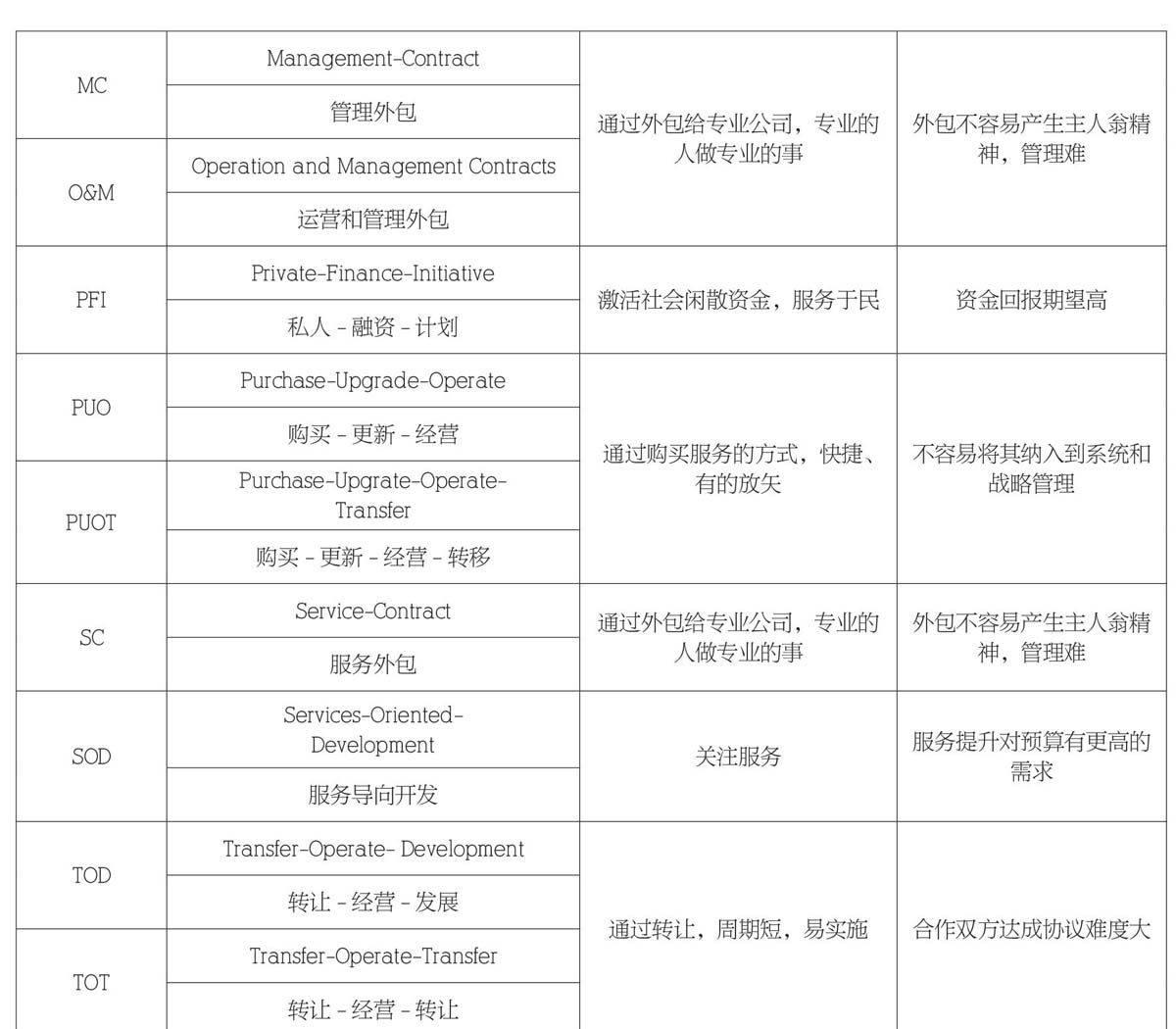
綜合發達國家、發展中國家、華人社區和中國大陸在醫療領域的PPP探索,不外乎有以下幾種主要模式(見表1):
結合所介紹模式的利弊,以及容易致PPP模式流產的因素,在未來的PPP模式中作者認為需要考慮以下幾個因素,以保證PPP的順利實施。
第一,完善和細化國家層面的PPP發展政策和法律法規。做到PPP模式的推進有法可依,在引進民營資本投入和參與公共服務時,既要避免國有資產的流失,又要確實保護民營資本的利益在法律框架下有利于推動公共服務,規范合約,最終實現公共服務的利益最大化,這是PPP推動和實施的基本保證。
第二,政府需建立專門的PPP管理機構。通過管理機構的建立,在提供PPP項目專門的政策、法律法規和服務支持的同時,對PPP項目需要做到有效和定期的監管,最終,確保提供的公共服務目標不偏離設計初衷和合約要求。
第三,清晰各方職責、權益和目標。政府和民營雙方職責的明晰是PPP成功的關鍵。政府要保持PPP的公益性,以及對PPP項目推動與制約雙向性的監管權益;資金投入的社會資本/民營企業,要做到管辦分開、角色分明,推動醫院的長期良性運營。總之,無論是哪一種模式的PPP,都必須以利民為根本目的,保證項目的公益性不被“贏利”所妨礙。
第四,建立PPP可行性分析和資金預算先行原則。PPP項目的可行性分析十分必要,做到有的放矢,不盲目上馬,不輕言放棄。做好項目的總資金及各階段的現金流預算,若資金安排不當,輕則延后項目進程,重可導致整個項目的流產。所以,預先進行深入的調查、設定目標、做好計劃和資金預算是PPP成功的基本保障。
第五,建議PPP實行項目管理制。即合作雙方組建項目團隊,設定達成共識的項目目標,明確雙方的角色定位和權責義務,細分目標設定合理的里程碑,確保項目的QTC(Quality質量、Time時間、Cost成本)落地。
參考文獻:
[1]朱幼棣.中國民營醫院發展報告(2013)[M].北京: 社會科學文獻出版社,2013.
[2]王灝.PPP的定義和分類研究[J].都市快軌交通,2004(5):23-27.
[3]張喆.PPP三層定義及契約特征[J].軟科學,2008 (1):5-8.
[4]毛慶祥,潘高.PPP模式在國外醫藥衛生領域應用概況[J].合作經濟與科技,2012(18):34-44.
[5]張宇坤.歐盟國家公立醫院及非營利性私立醫院的資金籌措和計劃[J].國外醫學(衛生經濟分冊),2004,21(4):164-170.
[6]陳柳欽.PPP:新型公私合作融資模式[J].建筑經濟,2005,3(269):76-80.
[7]景瑩,嚴素勤,周成武.英國衛生體制背景及其與醫院PPP的關系[J].中國衛生資源,2006,9(6):278-279.
[8]黃湛利.公營部門與私營機構合作(PPP):外國及香港的經驗[D].公共管理:機遇與挑戰(第四屆國際學術研討會文集),2010-10-23.
[9] Japie Du Toit.解析南非醫療公私合營機制[J].中國衛生產業,2005(10):76-79.
[10]宋燕,卞鷹.公私合營模式在醫療領域中應用的探討——以鏡湖醫院在澳門的發展為例[J].醫學與哲學,2012,33 (10):54-55.
[11] 劉芳.多項政策試水能否松綁深圳民營醫院[N].中國青年報,2013-01-22.
[12] 趙曉悅.新里程腫瘤醫院將啟航,董事長曾操刀河南醫院改制[N].21世紀經濟報道,2013-07-08.
[13] 孫余丹.溫州公立醫院和民營醫院聯姻幫扶[N].健康報,2013-07-08.
[14] 鄭升.解碼香港大學深圳醫院:當香港模式遇到內地醫療體制[EB/OL]. (2013-03-30). http://www.21cbh.com/HTML/2013-3-30/xONjUxXzY1MTYxOQ.html.
[15]Acerete, B., Stafford, A., Stapleton, P . Spanish healthcare Public Private Partnerships: the‘Alziramodel[J].Critical Perspectives on Accounting, 2011(22):533-549.
[16] Taylor, Rob, Blair, Simon.Public Hospitals: Options for Reform through Public-Private Partnerships.[M]. Washington, DC:World Bank, 2002.
[17] La Forgia G M, Harding A. Public-Private Partnerships and Public Hospital Performance in S?o Paulo, Brazil[J]. Health Affairs, 2009, 28(4): 1114-1126.
(編輯:許麗麗)

