頸前路手術治療肌萎縮型頸椎病的療效分析
王湘江,王貴清,湯勇智,楊立群,黎昭華,利洪藝,劉春磊,侯翰濤
(清遠市人民醫院骨科,廣東 清遠 511518)
肌萎縮型頸椎病(cervical spondylotic amyotrophy,CSA)[1]是一類特殊類型的頸椎病,主要癥狀一般多以上肢帶肌、三角肌嚴重萎縮為主,少數患者累及遠端骨間肌,呈不對稱性與節段性,上肢感覺障礙少見或較輕微,又稱分離性上肢運動障礙型頸椎病,其發病率為2.2%~10%[2],近年越來越受關注。作者自2006年7月至2013年4月共收治CSA患者17 例,其中12 例采用經前路頸椎間盤切除減壓植骨融合內固定術進行治療,現將治療效果結合相關文獻加以討論報告如下。
1 資料與方法
1.1 一般資料 12 例CSA患者中男8 例,女4 例;年齡34~65 歲,平均42.5 歲。病程3個月~2.5年。單側上肢發病9 例,雙側3 例;病變部位:C4~5病變2 例,C5~6病變5 例,C4~5、C5~6病變4 例,C6~7病變1 例。隨訪時間:術后隨訪6~32個月,平均18.5個月。
1.2 臨床表現 8 例起病急,發展快,肌萎縮較早出現,4 例慢性發病并逐漸加重,一般以一側上肢近端肩胛帶肌萎縮,肩關節外展舉明顯受限及肘關節屈曲受限,腕關節及手指活動正常;4 例雙側上肢受累但仍以一側為重,呈彌漫性肌萎縮;2 例合并手骨間肌萎縮;9 例無根性神經痛及感覺障礙;3 例有輕微感覺障礙,肌張力低下,肱二、三頭肌腱反射消失;12 例雙上肢Hoffman征均陰性;1 例雙下肢巴彬斯基征弱陽性、腱反射輕度活躍,余11 例雙下肢無椎體束征陰性。
1.3 影像學表現及肌電圖檢查 術前均常規行頸椎X線攝片及MRI檢查。X線片示頸椎生理前凸減小、變直或反弓畸形,椎間隙變窄,鉤椎關節增生,椎間孔變窄,斜位片偶爾在椎間孔處可見明顯的骨贅。MRI矢狀位及橫斷面掃描有頸段脊髓前角和/或頸脊神經前根部位受壓,1 例患者在T2加權像見脊髓前角內缺血所致的軟化灶。受累肌肉肌電圖檢查顯示靜止電位多出現纖顫及正相電位,運動電位呈多位相或巨大電位,提示受累肌肉神經源性損害。
1.4 納入及排除標準 納入標準:a)診斷CSA明確;b)肌萎縮無力進行性加重;c)嚴格保守治療3~6個月癥狀無改善;d)頸椎MRI檢查提示頸段脊髓前角和/或頸脊神經前根部位明顯受壓。排除標準:a)MRI檢查發現脊髓變性椎間盤破裂或碎裂游離者,頸椎管狹窄,黃韌帶肥厚和/或椎體滑脫;b)頸椎X/MRI檢查發現椎間隙嚴重狹窄或骨質破壞;c)頸椎手術史者;d)合并出血性疾病及糖尿病等。
1.5 手術方法 術前給予氣管推移訓練。患者仰臥位,頸下墊一圓枕,頸部后仰,插管全麻,頸前橫形切口。C型臂X線機下定位病變節段,切開皮膚、皮下組織及頸闊肌。暴露頸闊肌和皮下疏松的結締組織并向上、下游離,首先切除病變間隙椎間盤及上下終板軟骨,矩形切開纖維環,刮除其中髓核,逐漸切除椎間隙后部突出的椎間盤,小心分離病變一側鉤椎關節外側的軟組織,用薄神經剝離子貼骨面探查推移后貼著骨面去除增生的鉤椎關節骨贅,徹底切除椎體后上、后下緣骨贅、椎盤組織及后縱韌帶等致壓物,癥狀側神經根管的椎體后緣骨贅盡量多去除,切除時由內向外仔細操作,直至將神經根管內壁完全切除掉至神經根松弛無卡壓及脊髓無受壓為止。取自體髂骨植骨,頸椎前路鈦板螺釘固定。

2 結 果
大部分患者肌力均顯示不同程度的恢復,2 例獲得完全恢復,其中肌力改善最為理想;7 例患者肌力有較好恢復,肩部可自主活動;3 例未能獲得理想恢復,肩部的外展功能仍不能完全自如。JOA評分上肢運動的功能術前為(12.40±0.95)分,術后為(15.4±1.15)分,術后與術前比較差異有統計學意義(P<0.05)。根據改善率評定療效,優2 例,良5 例,有效2 例,無效3 例。
典型病例為一45 歲男性患者,左肩部乏力半年,術前X線片及MRI提示C4~5、C5~6椎間隙變窄,脊椎前角及頸背神經前根部位受壓,術后患者癥狀改善。典型病例影像學資料見圖1~6。
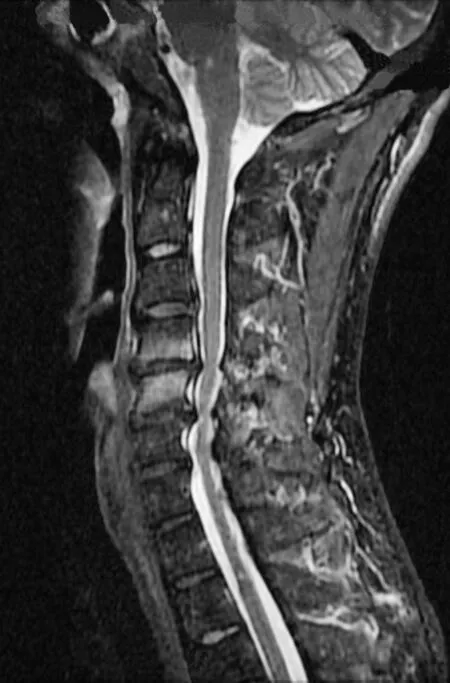
圖1 術前MRI矢狀面示C4~5、C5~6椎間盤突出
3 討 論
肌萎縮型頸椎病是一種特殊型頸椎病,1952年首次由Brain報道,1975年祖父江逸郎等從神經學的改變強調脊髓前角受壓并伴有缺血性障礙,為了與運動神經元性疾病相鑒別而提出肌萎縮型頸椎病(cervical spondylotic amyotrophy,CSA)的概念。針對CSA所引起的三角肌、肩胛帶肌萎縮這一特點,結合神經解剖學的定位,頸段脊髓前角和/或頸脊神經前根部位的病變為致病原因已經成為共識。

圖2 術前MRI橫斷面示脊髓前角及頸脊神經前根部位受壓
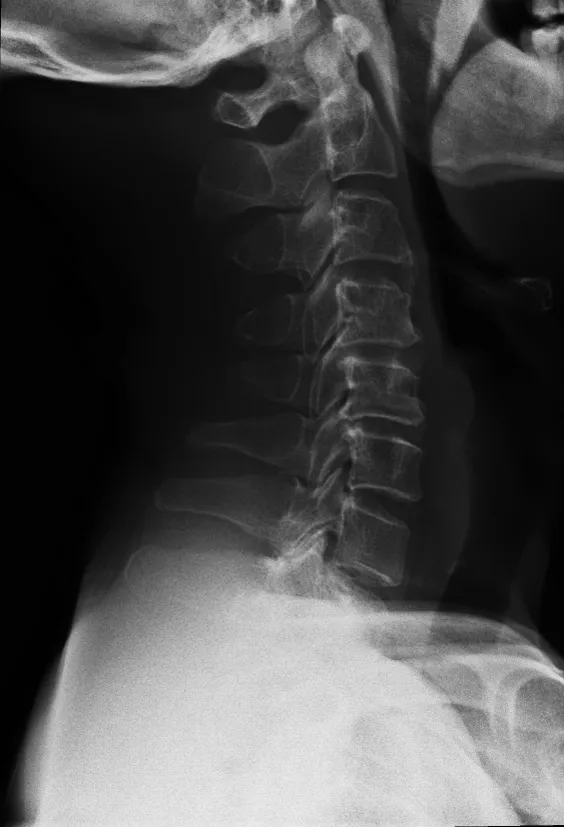
圖3 術前側位X線片示頸椎曲度稍變直,C4~5、C5~6椎間隙變窄
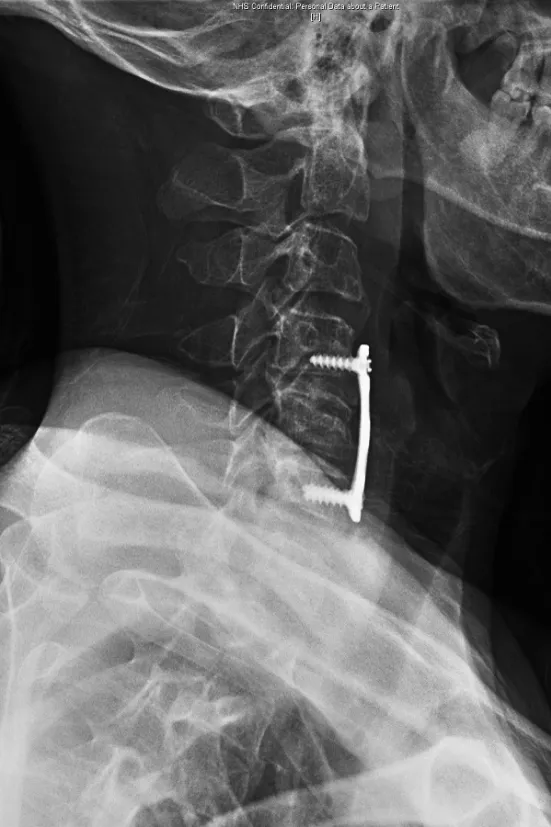
圖4 術后側位X線片示植骨塊及內固定位置良好
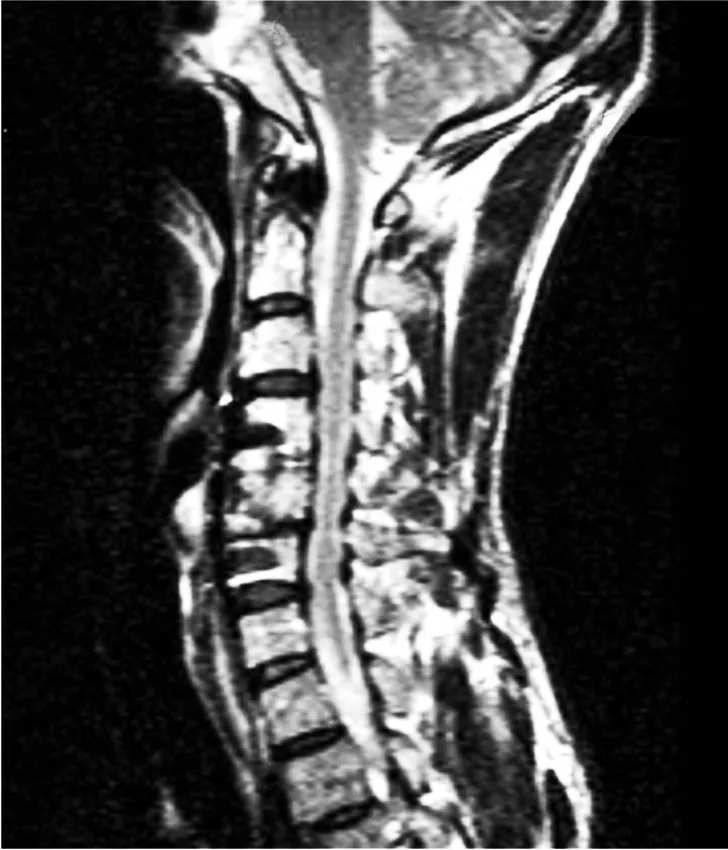
圖5 術后MRI矢狀面示C4~5、C5~6相應層面脊髓未見明顯受壓
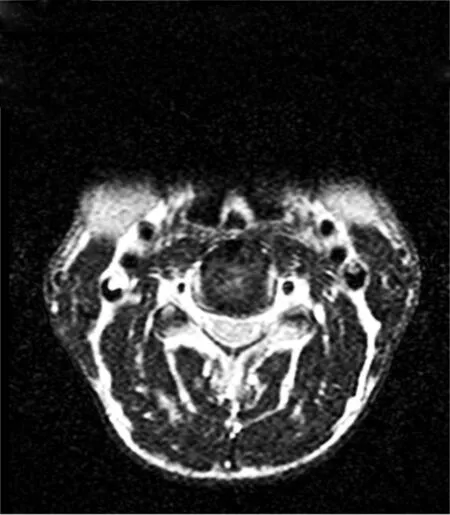
圖6 術后MRI橫斷面示脊髓前角及頸脊神經前根受壓部位已徹底減壓
CSA作為臨床上較少見且不典型的一類頸椎病,常易造成漏診及誤診,其診斷要點[3]:a)臨床表現多數為上肢近端肩帶肌的萎縮、無力,少數可累及遠端肌,肌無力、肌萎縮呈節段性、不對稱性分布;b)不伴或僅有輕微的根性或髓性癥狀,患肢感覺障礙不明顯,病理征多陰性,下肢不受累或輕微受累,無膀胱功能障礙;c)影像學檢查X線片見椎間隙變窄,鉤椎關節增生,椎間孔變窄,MRI矢狀位及橫斷面掃描有頸段脊髓前角和/或頸脊神經前根部位受壓;d)電生理檢查提示受累肌肉呈神經源性損害。CSA臨床上易同平山病、運動神經元病等疾病相混淆,但運動神經元病只累及脊髓前角運動細胞而表現為下運動神經元損害;而平山病多發于青春期,表現為一側上肢遠端肌肉無力萎縮,一般無疼痛麻木等感覺障礙,受累肢體腱反射減弱或消失,無椎體束征及括約肌功能障礙等;臨床上可通過詳細詢問病史及查體,并行MRI檢查明確是否存在壓迫因素,結合脊髓體感誘發電位(spinal somatosensory evoked potential,SSEP)、運動誘發電位(motor evoked potentials,MEP)、復合肌肉動作電位(compound muscle action potential,CMAP)等多種檢查綜合分析可作出診斷[4]。
目前對CSA治療方法的選擇尚有爭議,一些學者認為CSA是一種具有自限性傾向的疾病,通過保守治療,可以取得良好療效[5]。而多數的學者則主張早期手術減壓治療[6],但對于術式的選擇尚無明確定論,前路減壓與后路椎板成型術均有報道用于神經減壓。因Keegan[7]認為椎體后外側緣增生的骨贅選擇性壓迫運動前根是CSA的主要發病原因。另一學者Matsybaga等[8]則認為增生的骨贅使脊髓前方受到壓迫,造成節段性脊髓中央動脈(溝動脈)微循環受阻,使易受缺血、缺氧干擾的脊髓前角組織出現損害,從而引起所支配肌肉的萎縮、無力,是本病發生的另一重要原因。由于脊髓中以前角及脊髓灰質對損傷的耐受能力最小[9],故輕微的損傷因素作用在脊髓前角便可引發相應的損傷,而不出現較為嚴重的根性或髓性癥狀。造成脊髓壓迫和損害的致壓物是手術切除減壓的目標,所以本研究采用頸椎前路減壓治療CSA,其優點:a)入路簡單、顯露方便、創傷小、出血量少,仰臥體位便于術中呼吸與循環的管理;b)直接減壓去除骨性和纖維性壓迫擴大神經根管減壓效果確實可靠;c)重建頸椎的生理曲度并通過植骨恢復或適當增高頸椎椎間高度,從而有效地擴大了頸椎神經根管體積,使神經根的機械壓力緩解,使易受缺血、缺氧干擾的脊髓前角組織血供得以重建;d)通過植骨融合穩定頸椎,避免椎間關節鉤椎關節及后方小關節的不穩與移位,避免術后對脊髓運動前根刺激及再次壓迫;e)前路手術還能矯正頸椎后凸畸形;f)能較好地維持頸椎的高度和生理曲度防止植骨塊脫出,使減壓節段獲得即刻穩定,提高植骨融合率,確保患者可以早期活動。本手術關鍵在于癥狀側脊髓前角及神經根的減壓,術中必須徹底切除椎體后上、后下緣骨贅、椎盤組織及后縱韌帶等致壓物,達到充分減壓;術中可貼骨面探查推移后貼著骨面去除增生的鉤椎關節骨贅;采用微型椎板咬骨鉗咬除、細磨鉆磨除及不同型號刮匙刮側方減壓的范圍,這樣既保證了徹底減壓又可以防止損傷椎動脈;但對于椎間隙明顯狹窄,椎體后緣存在大的骨贅的節段,椎間盤破裂或碎裂游離,頸椎管狹窄的患者,手術操作比較困難,損傷椎動脈及脊髓神經風險較大。
本研究中患者病變部位多集中在C4~5、C5~6兩個節段,這是由于C5、C6神經根所處的特殊位置及其本身特點決定,C5、C6神經根與其低位的神經根相比較它們從脊髓發出的角度大,走行短,所以較其遠側的神經根張力大,神經根起始部粗大,所以在該平面神經根受壓后比脊髓前角部損害容易產生無力癥狀。
CSA患者存在:a)肌萎縮無力進行性加重;b)嚴格保守治療3~6個月癥狀無改善;c)頸椎MRI檢查提示頸段脊髓前角和/或頸脊神經前根部位明顯受壓。采用前路手術治療可獲得滿意結果,術后癥狀及體征均有不同程度的改善,生活質量得到很大的提高,與金子和生[10]報道26 例經前路手術病例術后恢復情況相當。本組病例中2 例突發起病患者早期進行手術治療,相比其他6 例急性起病患者保守治療后再行手術,術后肌力改善較明顯。考慮其術后癥狀緩解較快的原因是手術直接去除骨性和纖維性壓迫,減壓徹底,效果確實可靠,通過植骨恢復或適當增高頸椎椎間高度,擴大神經根管,穩定頸椎,避免椎間關節鉤椎關節及后方小關節的不穩與移位,避免了前根的刺激與壓迫,使減壓后的脊髓血供可能得到提高和改善或獲得代償[11];說明早期行手術治療對于此類型疾病的預后有重要意義[12]。其中肌力無明顯改善3 例慢性患者術前除近端肌肉萎縮外,存在有嚴重的遠端手骨間肌萎縮,患者病史均達18個月以上,1 例雙下肢無椎體束征陰性,1 例患者術前MRI在T2加權像可見脊髓前角內缺血所致的軟化灶。其恢復先以肌力恢復為主,此后才有肌萎縮的好轉,但肌萎縮的最終恢復程度又決定了肌力所能恢復的程度。術后肌力改善遠-近端混合型肌肉萎縮患者明顯較近端肌肉萎縮患者差,與文獻報道結果基本一致[13]。分析術后恢復情況不理想的患者,結合臨床癥狀及MRI考慮脊髓病變嚴重,對缺血耐受性低,且病程較長,手術外科干預已無法重建血供及改變脊髓病理變化,說明患者病程越長,病變發展越嚴重,術后恢復越不理想。綜上所述,經前路手術治療CSA,是一種療效較確切的手術方法,及早手術治療對于該病的預后有重要意義。
參考文獻:
[1]Tanagi T,Kato H,Sobue I.Cervicai spondyiotic amyot-rophy simulating motronero disease(in Japenese)[J].Rinsyo Skinkeigaku,1976,16(12):520-528.
[2]Ito T,Yam am oto N.D issociated motor loss(cervical spongdy lotic amyotrophy)の病態[J].整災外,1996,39(2):103-107.
[3]Gebere-michael SG,Johnston JC,Metaferia GZ,etal.Bilaterally symmetric cervical spondylotic amyotrophy:a novel presentation and review of the literature[J].J Neuro Sci,2010,290(1-3):142-145..
[4]杜世新,賈艷麗,于鏡賀,等.肌萎縮型頸椎病[J].中國脊柱脊髓雜志,2000,10(3):178-180.
[5]Shibuya R,Yonernobu K,Yamamoto K,etal.Acute arm paresis with cervical spondylosis:three case reports[J].Surge Neurol,2005,63(3):220-228.
[6]Uchida K,Nakajima H,Yayama T,etal.Anterior and posterior decom-pressive surgery for progressive amyotrophy associated with cervical spondylosis:a retrospective study of 51 patients[J].J Neurosurg Spine,2009,11(3):330-337.
[7]Keegan JJ.The cause of dissociated motor loss in upper extremity with cervical spondylosis:a case report[J].J Neurosueg,1965,23(5):528-536.
[8]Matsybaga S,Sakou T,Imamura T,etal.Dissociated motor loss in the upper extrmities:clinical features and pathophysiology[J].Spine,1993,18(14):1964-1967.
[9]Matsuo K,Kakita A,Ishizu N,etal.Venous congestive myelopathy:three autopsy cases showing a variety of clinicopathologic features[J].Neuropathology,2008,28(3):303-308.
[10]金子和生,河合伸也.頸椎癥性筋萎縮癥(Keegan型頸椎癥)の手術的治療疾患と術後成績[J].整·災外,1996,39(2):139-145.
[11]Clark CR.Cervical spondylotic myelopathy:history and physical findings[ J ].Spine,1988,13:847-849.
[12]潘峰,賈連順.肌萎縮型頸椎病的研究現狀與進展[J].中國矯形外科雜志,2009,17(17):1311-1334.
[13]Fujiwara Y,Tanaka N,Fujimoto Y,etal.Surgical outcome of posterior decompression for cervical spondylosis with unilateral upper extremity amyotrophy[J].Spine,2006,31(20):728-732.

