調查分析不合理靜脈藥物配伍現象及控制措施
陳清霞 余曉霞
中山大學孫逸仙紀念醫院藥學部 廣東廣州 510288
靜脈輸液是一種靜脈補液、給藥途徑,迅速有效,在臨床疾病的治療及搶救中占有極為重要的地位。近年來,隨著臨床藥物品種的不斷增加,靜脈藥物的配伍也越來越復雜。為了將靜脈藥物配伍不合理現象的發生率降低到最低限度,有效保證用藥安全[1]。本研究回顧性分析了我院2011 年2 月至2012 年2 月100 份不合理靜脈輸液配伍藥方,現報告如下。
1 資料和方法
1.1 一般資料:抽取我院2011 年2 月至2012 年2 月100 份不合理靜脈輸液配伍藥方,和2012 年2 月至2013 年2 月由藥師統計審核出的50份不合理靜脈輸液配伍藥方,對其進行統計分析并比較。兩個時間段內各不合理靜脈藥物配伍發生的原因例數之間的差異不具有統計學意義(P >0.05),具有可比性。
1.2 方法:分析時嚴格依據參考藥品說明書、《新編藥物學》、《臨床用藥須知》等文獻和資料,并依據分析出來的結果將相關預防干預措施制定出來,然后對上述藥方進行統計,對預防干預前后不合理靜脈藥物配伍情況進行分析比較[2]。
1.3 統計學處理:運用SPSS20.0 統計學軟件對所有數據進行處理,用率或百分比表示計量資料,用χ2檢驗。如果P <0.05,則說明差異具有統計學意義。
2 結果
和干預前相比,干預后臨床由于藥物配伍不當、溶媒選擇不當、溶媒容量不當導致不合理靜脈藥物配伍的發生率均較低,二者差異具有統計學意義(P <0.05);但是由于藥品劑量問題導致不合理靜脈藥物配伍的發生率方面,二者差異不具有統計學意義(P >0.05)。具體情況如表1 所示。
3 討論
3.1 臨床不合理靜脈藥物配伍現象發生的原因:隨著靜脈藥物種類的不斷增多,藥物間相互作用的可能性、藥液中不溶性微粒等也不斷增加,變色渾濁已經不能當做判斷藥物能夠配伍的標準。一些靜脈藥物和其他藥物配伍后發生理化變化,而外觀并沒有隨之改變,但是效價卻顯著降低,甚至會產生毒副反應[3]。同時,一些臨床藥師在臨床中由于對一些不合理醫囑進行長期使用單沒有出現不良后果,因此形成了一種用藥習慣,這些用藥習慣沒有隨著形勢的改變而改變,違反藥物配伍禁忌、溶媒選擇不當、溶媒容量不足、藥品劑量不當等,從而造成不合理靜脈藥物配伍現象。
3.2 預防臨床不合理靜脈藥物配伍的對策
3.2.1 提高臨床藥師的職能:要想對臨床不合理靜脈藥物配伍進行有效的預防,首先要求醫院切實加強臨床藥師審核醫囑的職能。醫院應該經常性低組織藥師對各種藥物的性質、用法用量、藥物相互作用等相關知識進行深入細致的學習,切實發揮藥師的職能,將藥師審核醫囑的職能充分發揮出來,對不合理的醫囑進行及時有效的糾正等[4];其次,臨床藥師自身也應該對臨床用藥情況進行詳細的了解,如果醫囑存在爭議,則積極進行多種途徑的論證,將有效的依據提供給臨床用藥。在日常工作中認真觀察,多查閱文獻,積極主動地與患者溝通和交流,不斷總結并積累經驗,從而將臨床藥師審方作用充分發揮出來,使臨床合理用藥得到切實的保證[5]。本研究結果表明,和干預前相比,干預后臨床由于藥物配伍不當、溶媒選擇不當、溶媒容量不當導致不合理靜脈藥物配伍的發生率均較低,二者差異具有統計學意義(P <0.05),充分說明了加強臨床藥師的職能有利于預防臨床不合理靜脈藥物配伍。
3.2.2 加強藥房管理:醫院藥房管理的基本工作是藥品管理。要想保證用藥安全,醫院就必須切實加強藥品管理,促進工作質量的顯著提升,將發放過期藥品和錯誤藥品的次數降低到最低限度。醫院應該嚴格依據醫療安全和藥品發放要求,對藥房中的藥品管理進行有效的強化,并進行定期或不定期的檢查和監測,使管理上的漏洞得到最大限度的降低。同時,安排專職人員負責藥品管理,對藥房中的每位職工的醫師和責任感進行切實的強化,嚴格追究出現差錯事故的相關人的責任,只有這樣才能做藥人人負責藥品安全管理,這樣既能促使各種事故失誤發生率的顯著降低,又能在無形中對醫院的人員管理進行有效的強化,讓每位員工都能投入到防范用藥差錯的事故中去,從而將藥物的不合理應用發生率降低到最低限度[6]。
3.2.3 加強制度管理:很多原因都會導致醫院藥房發生差錯事故,不完善的制度管理和欠缺的落實力度是其中的關鍵原因。醫院藥房應該從這兩方面出發,切實加強制度建設和管理,并保證在日常工作中認真落實。應該從醫院藥房工作的實際出發,認真建設并完善制度,通過對日常工作經驗的總結,將一套符合醫院藥房管理要強求且具有較強操作性的管理制度制定出來,從而對差錯事故的發生進行有效的預防,并切實做好事故的善后和處理工作。比如,可以將醫院藥房差錯登記本建立起來,詳細記錄日常工作中發生的各種差錯和事故,并由藥房工作人員定期整理和分析。這樣一方面讓相關人員認真吸取原來的經驗教訓,另一方面也會加倍注意和小心容易出現的問題。跟蹤處理相關人員的差錯事故,既能在事后及時采取相關的處理補救措施,對負面影響的范圍進行有效的控制,又能促進醫患糾紛的最大程度減少,從而對醫院形象進行切實有效的保護。
綜上所述,臨床藥物治療的一個重要途徑就是靜脈給藥,它一方面具有較快的療效和較高的生物利用度,另一方面也能夠對血藥濃度進行有效的控制。但是,由于藥物的作用機制、劑型等方面存在著諸多差異,因此臨床上靜脈藥物不良反應時常發生。臨床采取積極的預防干預措施能夠對醫院不合理靜脈藥物配伍現象進行有效的糾正,并促進不良事件發生率的顯著降低。
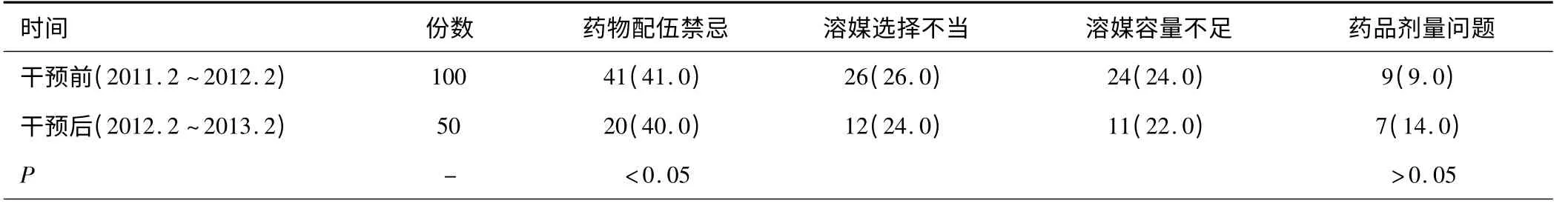
表1 干預前后導致不合理靜脈藥物配伍的原因發生率比較(例/%)
1 楊天燕,劉冠達,王勁.臨床藥物治療中氨茶堿與甲潑尼龍琥珀酸鈉注射液配伍問題的分析[J].中國現代醫學雜志,2012(4):
2 肖欽,程心玲,吳學輝.我院靜脈用藥調配中心2010 ~2011 年不合理醫囑分析[C].第五屆臨床藥學實踐案例分析與合理用藥學術研討會,2012.
3 孫沖環,楊文清,陳玲玲.靜脈注射液中藥物配伍后不溶性微粒的考察[J].中國藥業,2011(5):46-48.
4 魁學梅,張華,楊彥彪.臨床藥師在靜脈輸液治療中的藥學監護[J].中國藥事,2012(10):123-125.
5 王寶江.我國醫院靜脈藥物配置中心的工作現狀[J]. 醫學理論與實踐,2013(6):104-105.
6 蘇素紅,王雅萍,張秀霞.靜脈藥物配置中心對輸液微粒危害的控制[J].海峽藥學,2010(1):145-146.

