經腹宮頸癌根治術后咀嚼口香糖對胃腸功能恢復的效果
萬曦娣 魏晚霞
宮頸癌根治術是當前早期宮頸癌的主要治療方法[1]。由于腹部手術中腹腔暴露、手術創傷、麻醉抑制及疼痛刺激等因素,術后容易出現暫時性胃腸道功能障礙,嚴重的可導致腹脹、嘔吐、腸梗阻等,影響術后康復。臨床常通過鼓勵患者進行早期功能鍛煉等方法,預防術后腹脹的發生。本研究采用隨機對照實驗探討經腹宮頸癌根治術后咀嚼口香糖促進胃腸功能恢復的有效性。
1 資料與方法
1.1 一般資料
選取2013年1月-8月我院收治的行擇期開腹宮頸癌根治手術的患者100例,年齡28~72歲,平均年齡(49.4±10.3)歲。根據FIGO 2000年制定的宮頸癌的臨床分期標準,Ⅰa期18例,Ⅰb期28例,Ⅱa期43例,Ⅱb期11例。鱗狀細胞癌85例,腺癌13例,腺鱗癌2例。術前曾行腹部手術者,曾有盆、腹部放療史者,有胃腸功能障礙、便秘及代謝性、內分泌性疾病者均未入選。將入選患者隨機分為實驗組和對照組各50例。2組患者在年齡、疾病臨床分期、麻醉方法、手術時間上比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組:患者手術結束回病房6 h后開始翻身,每2 h一次;指導患者主動活動四肢,每2 h活動一次,每次5~10 min,第2天協助下床活動。實驗組:除早期常規康復鍛煉外,術畢6 h后即咀嚼口香糖,早、中、晚各一次,每次15 min,每次2粒,夜間不咀嚼口香糖,直到肛門排氣。2組均于術畢8 h后開始聽診腸鳴音,此后每4~6 h聽診1次,直至腸鳴音恢復。
1.3 觀察指標
術后腸鳴音恢復、術后排氣、排便、術后住院時間以及術后腹脹、惡心、嘔吐、腸梗阻并發癥發生情況。所有時間從手術結束開始計算。術后腸梗阻定義為未聞及腸鳴音,肛門未排氣排便,惡心、嘔吐、腹脹超過24 h,甚至需要安置鼻胃管。
1.4 統計學方法
所有數據采用SPSS 13.0統計軟件處理,計量資料數據用±s表示,采用t檢驗,計數資料采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組患者胃腸功能恢復的比較
實驗組患者術后腸鳴音、排氣、排便恢復時間較對照組均明顯縮短,差異有統計學意義(P<0.05);2組之間術后住院時間比較差異無統計學意義(P>0.05)。見表1。
表1 2組患者胃腸功能恢復的比較(±s)
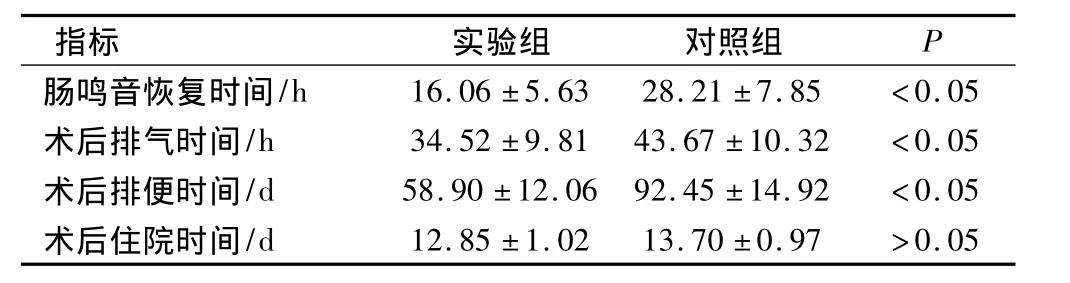
表1 2組患者胃腸功能恢復的比較(±s)
指標 實驗組 對照組P腸鳴音恢復時間/h 16.06 ±5.63 28.21 ±7.85<0.05術后排氣時間/h 34.52 ±9.81 43.67 ±10.32<0.05術后排便時間/d 58.90 ±12.06 92.45 ±14.92<0.05術后住院時間/d 12.85 ±1.02 13.70 ±0.97 >0.05
2.2 2組患者術后胃腸道并發癥的比較
實驗組患者術后腹脹、惡心的發生率較對照組均明顯降低,差異有統計學意義(P<0.05)。而2組術后嘔吐、腸梗阻發生率比較,差異無統計學意義(P>0.05)。見表2。
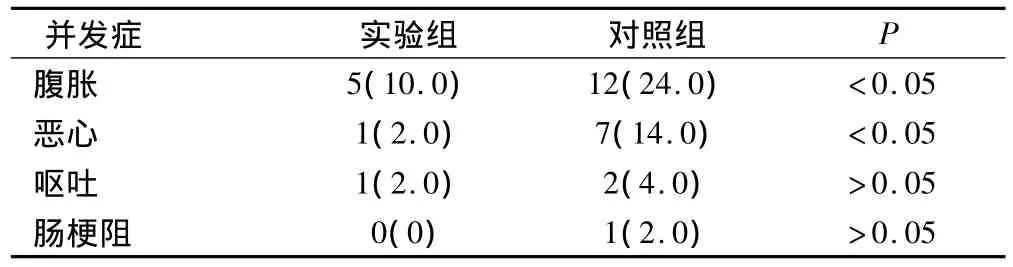
表2 2組患者術后胃腸道并發癥發生的比較(例,%)
3 討論
據報道[2],幾乎所有腹部手術后患者都存在不同程度的腸蠕動減弱甚至消失,胃腸功能的恢復需要一定時間。術后并發腸梗阻、腸粘連和腹脹是臨床上常見而棘手的并發癥。腹脹嚴重者膈肌抬高和運動受限,可引起呼吸困難并影響腹壁切口的愈合[3]。宮頸癌根治術的手術范圍為子宮廣泛性切除及盆腔淋巴結清掃,是治療宮頸癌的常用術式,該術式手術時間長、臟器暴露時間長、切除范圍大,術后容易發生并發癥。胃腸道功能障礙是該手術的常見并發癥之一。目前幫助腹部術后患者腸道功能恢復的方法主要有腸鳴音恢復前禁食、術后早期活動、肛管排氣和使用胃腸動力藥等。有研究表明手術后早期進食能夠有效恢復胃腸道功能[4],然而,有研究也表明大約1/5腹部手術后患者無法耐受早期進食[5]。
咀嚼口香糖的原理是咀嚼使唾液腺副交感神經興奮,引起唾液分泌并使胃腸活動增加。此外咀嚼運動本身又可引起胃、肝、膽囊和胰腺等器官活動,刺激胃腸道釋放胃泌素和胰多肽等激素,進而促進腸道蠕動。本研究結果顯示,在經腹宮頸癌根治術后患者中,咀嚼口香糖組較對照組患者的腸鳴音、肛門排氣和排便時間恢復更快,術后腹脹和術后惡心的發生率降低,2組比較差異有統計學意義。2組術后住院時間、術后嘔吐和術后腸梗阻發生率差異無統計學意義,可能是由于住院時間長短、術后患者康復與多種因素有關。此外,由于本研究病例數相對較少,腸道相關并發癥的發生率不高,因此基于這些數據得出的咀嚼口香糖與術后嘔吐、腸梗阻等并發癥發生的關系可能存在偏倚。而咀嚼口香糖是否有助于提高患者術后生活質量,促進療效也有待于增加樣本進一步研究。
我們認為術后咀嚼口香糖可以促進經腹宮頸癌根治術患者胃腸功能恢復,減輕胃腸不適,方法簡單、經濟、實用性較強,患者易于接受且無并發癥,可以作為1種術后輔助治療在臨床推廣應用。
[1]樂 杰.婦產科學〔M〕.第6版.北京:人民衛生出版社,2004:288~294.
[2]Qin XY,Liu FL.Prospects for gastrointestinal motor disorder after operation〔J〕.Chinese Journal of Gastrointestinal Surgery,2005,8(3):193.
[3]曹偉新.外科護理學〔M〕.北京:人民衛生出版社,2005:70~72.
[4]Kehlet H.Postoperative ileus-an update on preventive techniques〔J〕.Nat Clin Pract Gastroenterol Hepatol,2008,5(10):552.
[5]El Nakeeb A,Fikry A,El Metwally T,et al.Early oral feeding in patients undergoing elective colonic anastomosis〔J〕.Int J Surg,2009,7(3):206.

