胸腰椎后凸畸形的后路截骨矯形術
李勝華,歐云生
胸腰椎后凸畸形(thoracolumbar kyphosis,TLK)目前尚無明確的定義[1],一般多指發生于T10~L2的脊柱后凸。TLK常繼發于外傷、結核、腫瘤、先天性畸形或強直等,表現為脊柱前中柱破壞或塌陷。患者常出現進行性畸形、腰背部疼痛和神經功能障礙。
由于解剖及生物力學等因素,胸腰椎是脊柱后凸最好發的節段。若患者伴有嚴重的腰背部疼痛、椎管狹窄、椎間盤退變和假關節形成,非手術治療一般無效,應積極手術治療[2-3]。自1945年Smith-Perterson等[4]首次報道應用后路截骨治療強直性脊柱炎并發后凸畸形以來,一期后路截骨矯形已逐漸成為治療TLK的重要方法,其具有入路便捷、術野暴露充分和對胸腹腔干擾小等優點。根據截骨方式和范圍不同,后路截骨矯形可分為椎弓楔形截骨術(Smith-Petersen osteotomy,SPO)、經椎弓根椎體截骨術(pedicle subtraction osteotomy,PSO)和后路全脊椎截骨術(vertebra column resection,VCR),在此基礎上各種術式均有改良。本文就其適應證、優缺點、療效和并發癥做一綜述。
1 椎弓楔形截骨術
SPO技術于1945年由Smith-Petersen首次報道[4]。基本方法為:V型切除關節突和椎板,通過后方加壓以關閉后方的楔形截骨面,同時張開脊柱的中柱及前柱,其截骨中心位于椎弓根之間,旋轉軸位于椎間孔前壁(圖1)。SPO技術對截骨范圍的控制要求較高,因纖維環血供差、融合率低,后柱截骨閉合時應盡量避免前柱張開點位于纖維環。Kim等[5]根據SPO術后X線片上前柱張開點位置不同將19例TLK患者分為上一椎體的下緣終板、下一椎體的上緣終板和纖維環3組,纖維環組的矯正度16.2°,融合率12.5%,明顯低于前兩組。

圖1 SPO截骨范圍示意圖
該術式操作簡單,手術時間短,術中出血少。缺點為對上、下腔靜脈和胸、腹主動脈牽拉較重[6]。因此SPO技術截骨范圍不能太大,可矯正角度僅約為10°,但因強直性脊柱炎患者脊柱具有較強的融合能力,最大截骨角度可達30°-40°[7]。目前SPO技術多用于治療強直性脊柱炎并發后凸畸形。Kim等[8]應用SPO截骨治療12例強直性脊柱炎并發后凸畸形患者,平均后凸角矯正20.9°,僅2例神經并發癥。
該術式通過后方加壓強行張開前柱,因此前柱不融合形成假關節是SPO術后最常見的并發癥。目前SPO截骨后是否行前柱植骨融合仍有爭議。Kim等[5]認為,若前柱張開角度>32°,需行前中柱植骨融合。但近年來隨著后路融合技術和固定方法的進展,前柱融合的指征已逐漸被放寬。
多節段V型截骨術 對于先天性畸形、強直性脊柱炎、骨質疏松、休門氏病等引起的弓狀后凸畸形,單節段PSO截骨往往不能達到矯形目的,常需以后凸頂點為中心進行多節段截骨。每個節段最大矯正角度約為5°[9]。該術式具有以下優點:(1)多處截骨面閉合,使脊柱恢復或接近生理彎曲,可獲得明顯的外觀改善;(2)多節段截骨使應力分散,相對提高脊柱的穩定性;(3)可以避免椎體前方的血管和內臟過度牽拉。其缺點為創面大,術中切除多個椎弓,易損傷脊髓和神經根。
2 經椎弓根椎體截骨術
1985年Thomasen首次報道PSO技術用于強直性脊柱炎并發后凸畸形的手術矯形[6]。該術式又稱為“蛋殼技術”,基本原理為:“蛋殼式”刮除脊髓前方的部分椎體松質骨,切除脊柱后柱結構,保留前縱韌帶作為鉸鏈,造成可控制的骨折,其截骨范圍多局限于頂椎、對應的椎板、上下關節突及椎弓根(圖2)。
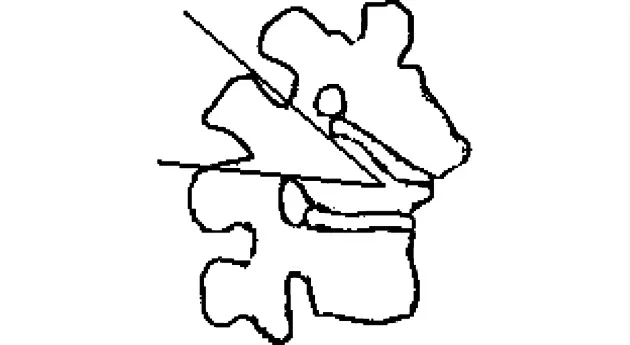
圖2 PSO截骨范圍示意圖
該術式具有以下優點:(1)較好地保證了脊柱前中后三柱骨性融合;(2)直視下進行,不易損傷脊髓及脊柱周圍血管;(3)可同時矯正冠狀面及矢狀面不平衡。Finocchiaro等[10]報道應用PSO技術治療62例胸腰椎后凸患者,術后76.4個月的隨訪效果顯示:視覺模擬評分(VAS)降低55.1%,Oswestry功能障礙指數(ODI)降低45.6%,健康調查簡表(SF-36)改善42.6%。Kim等[11-13]均報道PSO術后90%以上的滿意度。但PSO矯形有其局限性,截骨高度不應>20mm,一般適用于Cobb角在37.5°~50°的后凸或側后凸畸形[14-16]。
相對于前路手術及前后路聯合手術,PSO對輕度(后凸角<45°)后凸畸形患者療效更為確切。El-Sharkawi等[17]對43例輕度TLK患者行PSO術,對37例行前路手術,兩組在手術時間及術中出血無顯著差異,PSO組VAS評分由8.7降至0.95,ODI指數由38.1減少至6.2;前路手術組VAS評分由8.7降至1.8,ODI指數由37.5減少至9.7。作者認為PSO技術對疼痛緩解和外觀改善效果更好,并認為骨質疏松為前路手術的禁忌證,而對PSO無明顯影響。
對于角狀后凸畸形,如創傷性后凸畸形和結核性后凸畸形,PSO技術能獲得滿意的矯形效果。Gavaskar和Chowdary[6]報道應用PSO技術治療56例角狀TLK患者,后凸角平均矯正91.4%,經過平均2年隨訪,后凸角丟失率僅為6.4%,無嚴重并發癥發生。
PSO技術截骨范圍較大,術后為維持軀干在矢狀位和冠狀位平衡,常出現截骨椎上位椎體或下兩位椎體塌陷。其常于術后2年出現,表現為局部成角>10°[18],嚴重的需翻修手術。Hyun和Rhim[19]報道了23%的發生率,但無矯形度明顯丟失、椎管狹窄和神經根受壓等并發癥。
其次,PSO技術截骨面廣,截骨面廣泛滲血較為常見。術中截骨時需采用“蛋殼式”操作,層層截骨,電凝止血,若出血控制不佳還需應用止血材料。目前,多數學者更傾向于抑肽酶止血。Baldus等[20]行PSO術時,14例使用抑肽酶止血,20例使用氨甲環酸,10例不使用任何止血劑,抑肽酶組術中平均出血1 114ml,明顯低于氨甲環酸組的2 102ml和空白對照組的2 260ml。使用止血劑時,應避免注射過多或壓力過大,止血完成后,應輕輕沖洗和吸掉殘余止血劑[21]。
2.1 包括一端椎間盤在內的楔形截骨術 為了減少出血,避免截骨過程中骨粒嵌入椎間盤,減少由此引起的腰背部疼痛和椎體非骨性融合,可于截除部分頂椎的基礎上切除頂椎上方或下方椎間盤(圖3)。Zhang等[22]對38例TLK患者行該手術,經過至少2年隨訪,后凸角糾正94.5%,VAS評分降低64.5%,ODI指數降低62.9%,并發癥發生率僅為15.31%。

圖3 改良型PSO截骨范圍示意圖
2.2 關節鏡輔助下經椎弓根椎體截骨術 與傳統手術不同的是:該手術是在冰鹽水下經椎弓根通道放置關節鏡,在對側椎弓根通道應用Karrison咬骨鉗或髓核鉗,直視下咬除“蛋殼”的后壁,完成脊髓環形減壓。該手術的優點是在直視下咬除椎體后壁,消除手術野的盲區,直視下切除頂椎后壁及后上角,使其切除得更加安全和徹底,減壓更有效,減少對硬脊膜及脊髓的損傷危險。牛增廣等[23]報道在關節鏡輔助下對21例TLK患者行PSO截骨矯形術,后凸角矯正率75.6%,VAS評分降低60.3%,除1例傷口感染外,無其它嚴重并發癥。
3 后路全脊椎截骨術
該手術通過后正中切口,暴露頂椎及其頭尾側3~4個椎體,切除全部頂椎及上下椎間盤,左右兩側交替截骨及內固定(圖4)。截骨時將磨鉆和刮匙經椎間孔伸入,從椎體前方向后截,力量應輕柔,截骨過程中避免脊髓直接暴露于術野,從而減少脊髓和神經根損傷危險,防止椎管內遺留骨塊,使脊髓充分減壓。兩側交替截骨,在一側截骨時需在對側預置臨時棒固定,以防止脊柱三柱截斷后上下兩端錯動造成脊髓損傷。截骨完成閉合截骨面時,需在X線監護下確保遠近端截骨面椎管在矢狀面、冠狀面及水平面三維同心閉合。
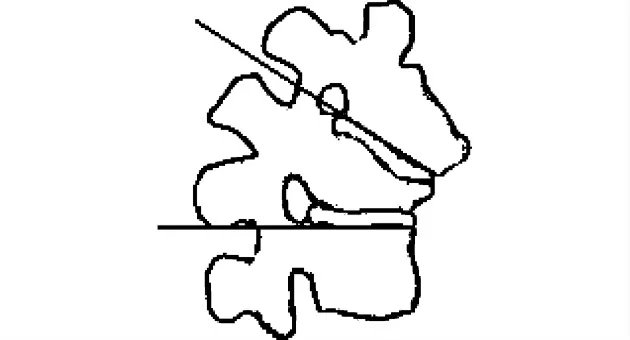
圖4 VCR截骨范圍示意圖
該術式優點:避免了前路經胸手術的并發癥,對心肺干擾小;能在完全直視下對脊髓環形減壓,不易損傷脊髓;術中更好地維持脊柱的穩定性。該術式適用于半椎體所致的側后凸畸形,以及腫瘤、結核或伴有椎體移位的角狀后凸畸形。若Cobb角>80°,VCR技術為首選截骨矯形方法[7]。
VCR技術切除全部頂椎及椎間盤,相對于SPO和PSO矯形范圍更大。Hao等[15]比較PSO和VCR截骨技術,截骨高度每增加1mm,VCR后凸角可矯正6.6°,PSO可矯正2.2°。Zhang等[16]也報道了VCR術后較好的療效,平均后凸角矯正65°,VAS評分降低69%,ODI指數降低79%。但該術式會造成脊柱短縮,容易引起脊髓扭曲壓縮和神經根壓迫,相對于SPO和PSO技術更復雜。
后路全脊椎截骨加前中柱支撐植骨術:為了克服傳統VCR技術的脊柱過度短縮,有學者對VCR技術進行改良:體位、切口及截骨范圍同傳統VCR技術,截骨完成后,在截骨上下椎體之間進行支撐性植骨,重建前中柱,避免脊柱的過度塌陷,防止脊髓和神經根受壓(圖5)。若后凸角>90°,可同時截除2個或多個椎體。截骨完成后,適度撐開上下椎體并成功重建前中柱是該技術的關鍵,在撐開上下椎體時應避免用力過猛,否則容易造成脊髓和血管的過度牽拉。
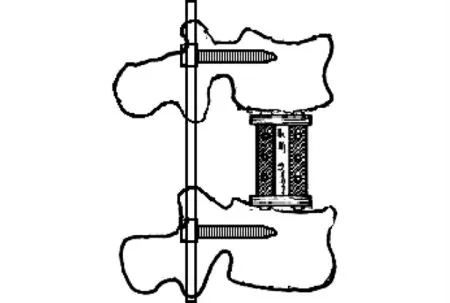
圖5 VCR加前中柱支撐植骨術示意圖
該術式優點:不造成脊柱過度短縮,能恢復脊柱近乎正常解剖序列;減少神經損傷和大血管牽拉的風險;對胸腔容量及脊髓血供影響小;脊髓減壓較徹底。但目前關于VCR截骨后行前中柱植骨的指征尚不明確。李超等[24]認為,截骨后脊柱短縮<2cm相對較安全,若縮短>2cm則需行前中柱支撐性植骨。
目前常用的支撐性植骨材料為填充了自體骨的鈦網,其伸縮性強,能適應椎間隙各種高度,可用于創口較小的手術[25],以及前路較困難的上胸段植骨重建[26]。對角狀后凸和弓狀后凸均能取得較好的矯形效果。Lenke等[27]報道VCR技術加鈦網植入治療43例側后凸患者,側凸矯正69%,弓狀后凸矯正54%,角狀后凸矯正63%。Rajasekaran等[28]報道VCR截骨加鈦網植入治療17例角狀后凸患者,VAS評分降低83.7%,ODI指數降低81.2%,Frankel分級明顯改善。
該手術對嚴重胸腰椎角狀后凸畸形矯形效果好,若伴有側凸,也可同時得到矯正。Wang等[29]報道VCR截骨加前中柱支撐植骨治療13例先天性胸腰椎側后凸患者,后凸角矯正率85.9%,側凸角矯正率59%,VAS評分降低69.5%,除4例暫時性神經功能障礙外,無嚴重并發癥發生。
該術式需對包繞神經組織的骨質進行環形截骨,使其潛在的神經并發癥增高,截骨過程中暫時性脊柱不穩可進一步增加這種潛在風險。Chen等[30]報道較高的神經并發癥發生率:神經根損傷21.7%、硬脊膜撕裂13.0%、下肢麻木4.3%,但無植入物脫落和內固定松動或斷裂的報道。
4 小結
胸腰椎后凸畸形的后路矯形手術方式的選擇及療效與患者年齡、身體狀況、畸形程度及術者的手術經驗等因素有關。對于輕度后凸畸形,SPO技術和PSO技術是可行的選擇;對于中重度后凸患者,VCR加前中柱支撐植骨術是一種療效可觀的治療手段。盡管上述方法對治療胸腰椎后凸畸形均可取得較好的手術效果,但如何提高矯形率、減少并發癥及降低手術操作難度仍需進一步探索和研究。
[1]Alexander CE,Wilco CHJ,Sanne JAMC,et al.The prevalence of thoracolumbar kyphosis in achondroplasia:a systematic review[J].Child Orthop,2012,6(1):69-73.
[2]Munting E.Surgical treatment of post-traumatic kyphosis in the thoracolumbar spine:indications and technical aspects[J].Eur Spine,2010,19(1):69-73.
[3]Buchowski JM,Kuhns CA,Bridwell KH,et al.Surgical management of posttraumatic thoracolumbar kyphosis[J].Spine,2008,8(4):666-677.
[4]Smith-Petersen MN,Larson CB,Aufranc OE,et al.Osteotomy of the spine for correction of flexion deformity in rheumatoid arthritis[J].Clin Orthop Relat Res,1969,66(1):6-9.
[5]Kim KT,Jo DJ,Lee SH,et al.Does it need to perform anterior column support after Smith-Petersen osteotomy for ankylosing spondylitis[J].Eur Spine J,2012,21(5):985-991.
[6]Gavaskar AS,Chowdary TN.Pedicle subtraction osteotomy for rigid kyphosis of the dorsolumbar spine[J].Arch Orthop Trauma Surg,2011,131(6):803-808.
[7]Kim KT,Park KJ,Lee JH.Osteotomy of the spine to correct the spinal deformity[J].Asian Spine,2009,3(2):113-123.
[8]Kim KT,Lee SH,Suk KS.Spinal pseudarthrosis in advanced ankylosing spondylitis with sagittal plane deformity:clinical caracteristics and outcome analysis[J].Spine,2007,32(15):1641-1647.
[9]Kandziora F,Klaus JS.Correction of post-traumatic hyperkyphosis of the upper thoracic spine by multiple Chevron osteotomies[J].Eur Spine,2010,19(12):2229-2230.
[10]Finocchiaro FM,Nena U,Scalzo VL,et al.Treatment of kyphotic deformities in adults:our experience[J].Eur Spine,2012,21(1):100-107.
[11]Kim KT,Lee SH,Suk KS,et al.Outcome of pedicle subtraction osteotomies for fixed sagittal imbalance of multiple etiologies:a retrospective review of 140 patients[J].Spine,2012,37(19):1667-1675.
[12]Klostermann CK,Hette K,Pflugmacher R,et al.Transpedicular osteotomy with dorsal wedge osteotomy:treatment of post-traumatic or postinfection kyphotic malalignment of the thoraco-lumbar spine[J].Unfallchirurg,2009,112(12):1041-1046.
[13]Mummaneni PV,Dhall SS,Ondra SL,et al.Pedicle substraction osteotomy[J].Neurosurgery,2008,63(3):171-176.
[14]Zeng Y,Chen ZQ,Sun CG,et al.Posterior surgical correction of posttraumatic kyphosis of the thoracolumbar segment[J].Spinal Disord Tech,2013,26(1):1-5.
[15]Hao CK,Li WS,Chen ZQ.The height of the osteotomy and the correction of the kyphotic angle in thoracolumbar kyphosis[J].Chin Med,2008,121(19):1906-1910.
[16]Zhang XS,Zhang YG,Wang Z,et al.Correction of severe posttraumatic kyphosis by posterior vertebra column resection[J].Chin Med,2010,123(6):680-685.
[17]El-Sharkawi MM,Koptan WM,El-Miligui YH,et al.Comparison between pedicle subtraction osteotomy and anterior corpectomy and plating for correcting post-traumatic kyphosis:a multicenter study[J].Eur Spine,2011,20(9):1434-1440.
[18]Kim HJ,Lenke LG,Shaffrey CI,et al.Proximal junctional kyphosis as a distinct form of adjacent segment pathology after spinal deformity surgery[J].Spine,2012,37(22):144-164.
[19]Hyun SJ,Rhim SC.Clinical outcomes and complications after pedicle subtraction osteotomy for fixed sagittal imbalance patients:a longterm follow-up data[J].Korean Neurosurg,2010,47(2):95-101.
[20]Baldus CR,Bridwell KH,Lenke LG,et al.Can we safely reduce blood loss during lumbar pedicle subtraction osteotomy procedures using tranexamic acid or aprotinin:a comparative study with controls[J].Spine,2010,35(2):235-239.
[21]Lamartina C,Casero G.Bleeding control in pedicle subtraction osteotomy[J].Eur Spine,2010,20(12):2284-2285.
[22]Zhang XS,Zhang XL,Zhang YG,et al.Modified posterior closing wedge osteotomy for the treatment of posttraumatic thoracolumbar kyphosis[J].J Trauma,2011,71(1):209-216.
[23]牛增廣,呂大偉,劉飛,等.關節鏡輔助下經椎弓根椎體截骨矯正胸腰段脊柱后凸畸形[J].山東醫藥,2009,49(32):77-78.
[24]李超,付青松,周宇,等.后路全脊椎切除折頂椎管三維同心閉合矯形治療重度脊柱角狀后凸畸形[J].中國脊柱脊髓雜志,2009,19(12):887-893.
[25]Yoo C,Ryu SI,Park J.Fracture-related thoracic kyphotic deformity correction by single-stage posterolateral vertebrectomy with circumferential reconstruction and stabilization:outcomes in 30 cases[J].Spinal Disord Tech,2009,22(7):492-501.
[26]Wang MY,Kim DH,Kim KA.Correction of late traumatic thoracic and thoracolumbar kyphotic spinal deformities using posteriorly placed intervertebral distraction cages[J].Neurosurgery,2008,62(3S1):162-172.
[27]Lenke LG,Sides BA,Koester LA,et al.Vertebral column resection for the treatment of severe spinal deformity[J].Clin Orthop Relat Res,2010,468(3):687-699.
[28]Rajasekaran S,Vijay A,Shetty AP.Single-stage closing-opening wedge osteotomy of spine to correct severe post-tubercular kyphotic deformities of the spine:a 3-year follow-up of 17 patients[J].Eur Spine,2010,19(4):583-592.
[29]Wang Y,Zhang YG,Zhang XS,et al.A single posterior approach for multilevel modified vertebral column resection in adults with severe rigid congenital kyphoscoliosis:a retrospective study of 13 cases[J].Eur Spine,2008,17(3):361-372.
[30]Chen ZQ,Zeng Y,Li WS,et al.Apical segmental resection osteotomy with dual axial rotation corrective technique for severe focal kyphosis of the thoracolumbar spine[J].Neurosurg Spine,2011,14(1):106-113.

