臨床使用預(yù)混胰島素類似物治療糖尿病的依從性
第三軍醫(yī)大學(xué)西南醫(yī)院內(nèi)分泌科 陳劉 鄧武權(quán) 陳兵
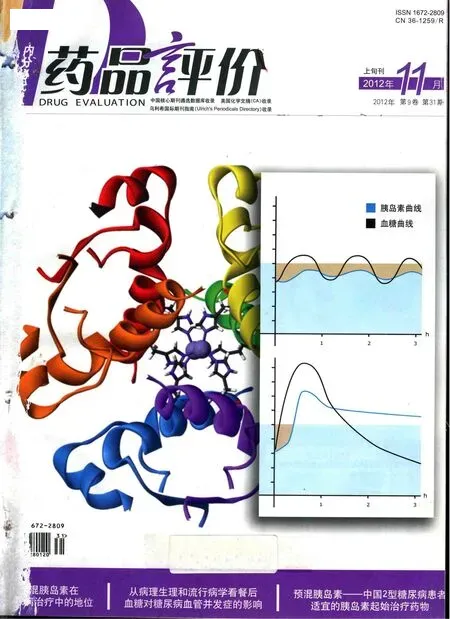
研究顯示:控制血糖,實(shí)現(xiàn)糖化血紅蛋白(HbA1c)達(dá)標(biāo),可以顯著降低糖尿病慢性并發(fā)癥的風(fēng)險(xiǎn)[1,2]。為了實(shí)現(xiàn)良好的血糖控制,胰島素也不斷更新?lián)Q代,經(jīng)歷了動(dòng)物源性胰島素、基因重組人胰島素、人胰島素類似物三個(gè)主要階段。與人胰島素相比,胰島素類似物具有更快起效,低血糖發(fā)生率低,長(zhǎng)效胰島素類似物療效更平穩(wěn)等優(yōu)勢(shì)。目前臨床上常用的有速效胰島素類似物、長(zhǎng)效胰島素類似物和預(yù)混胰島素類似物。其中預(yù)混胰島素類似物每日注射2~3次,可以單獨(dú)使用。其中的長(zhǎng)效成分可較平穩(wěn)控制基礎(chǔ)血糖,速效成分則在餐后迅速起效,減少餐后血糖波動(dòng),減少低血糖事件風(fēng)險(xiǎn),具有更佳的依從性,更高的生活質(zhì)量和患者滿意度[3]。本文主要從治療方案及患者的生活改善等方面探討臨床使用預(yù)混胰島素類似物治療糖尿病的依從性。
預(yù)混胰島素類似物與長(zhǎng)效胰島素類似物聯(lián)合降糖方案的依從性比較
2007~2009年P(guān)ARADIGM[4]研究顯示:對(duì)于至少口服兩種降糖藥物治療90 d以上,血糖控制欠佳的2型糖尿病患者,起始每日1次注射精蛋白鋅重組賴脯胰島素混和注射液(25R)(優(yōu)泌樂25),逐漸增加到每日3次注射優(yōu)泌樂25的方案,不劣于每日1次的甘精胰島素起始,逐漸增加至聯(lián)合每日3次注射優(yōu)泌樂的方案。兩組患者在HbA1c達(dá)標(biāo)率、早上7點(diǎn)血糖值、胰島素日平均劑量、低血糖發(fā)生率、體重變化等均無(wú)顯著差異,但甘精胰島素組注射次數(shù)增加,降低患者的依從性。Malone[5,6]等分別對(duì)未使用胰島素和已經(jīng)使用胰島素降糖治療的人群,一組給予優(yōu)泌樂25 每日2次,另一組給予甘精胰島素每日1次聯(lián)合二甲雙胍治療。結(jié)果顯示優(yōu)泌樂25組HbA1c降低水平和達(dá)標(biāo)率均顯著優(yōu)于甘精胰島素組,整體低血糖事件發(fā)生率優(yōu)泌樂25組更高,但夜間低血糖事件發(fā)生率無(wú)顯著差異,體重增加在優(yōu)泌樂25組顯著升高,優(yōu)泌樂25組胰島素使用量顯著高于甘精胰島素組。Raskin[7]等對(duì)233例使用口服藥后血糖控制欠佳患者(HbA1c>8%),一組給予甘精胰島素聯(lián)合二甲雙胍,另一組使用門冬胰島素30注射液每日2次治療,實(shí)驗(yàn)結(jié)果顯示:門冬胰島素30注射液組HbA1c水平顯著低于甘精胰島素組;甘精胰島素組輕度低血糖發(fā)生率低于門冬胰島素30注射液組。門冬胰島素30注射液組體重增加和胰島素使用量高于甘精胰島素組。Holman[8]等對(duì)708例口服最大劑量二甲雙胍和磺脲藥物血糖控制欠佳的患者(HbA1c7.0%~10.0%),給予地特胰島素每日1次、門冬胰島素30注射液每日2次或者每日3次治療1年;結(jié)果顯示:門冬胰島素30注射液組HbA1c達(dá)標(biāo)率顯著高于地特胰島素組,低血糖事件發(fā)生率門冬胰島素30注射液組顯著增加,體重增加門冬胰島素30注射液組顯著增多,胰島素使用劑量無(wú)顯著差異,不良事件發(fā)生率無(wú)顯著差異。長(zhǎng)效胰島素聯(lián)合口服降糖藥物治療,適應(yīng)于胰島B細(xì)胞殘存有部分分泌功能的患者,低血糖事件發(fā)生率低,但降糖效果較預(yù)混胰島素類似物差。而預(yù)混胰島素類似物具有基礎(chǔ)-餐時(shí)胰島素的功能,更適合于胰島B細(xì)胞功能較差的人群,達(dá)到更佳的血糖控制,提高患者依從性。
預(yù)混胰島素類似物與基因重組人胰島素降糖治療后的依從性比較
Mattoo[9]等對(duì)比研究了優(yōu)泌樂25與優(yōu)泌林70/30在2型糖尿病患者人群中降糖效果的差異,結(jié)果顯示優(yōu)泌樂25對(duì)2型糖尿病患者日平均血糖、三餐前后的血糖降低均顯著優(yōu)于優(yōu)泌林70/30。Ishii[10]等對(duì)使用賴脯胰島素代替基因重組人胰島素降糖治療的患者生活質(zhì)量進(jìn)行問(wèn)卷調(diào)查研究。該研究涉及770名使用賴脯胰島素降糖治療的患者,包括胰島素注射頻次、HbA1c、餐后血糖、低血糖事件發(fā)生率、生活質(zhì)量。結(jié)果顯示:95%的患者能夠依照醫(yī)師的指導(dǎo)完成胰島素注射,HbA1c由8.2%降至7.8%,低血糖事件無(wú)顯著增加,患者生活質(zhì)量顯著改善。胰島素注射的依從性提高促進(jìn)良好的血糖控制,提高生活質(zhì)量,三者互相促進(jìn),形成良性循環(huán)。徐凡[11]等對(duì)比研究使用門冬胰島素30注射液特充和人胰島素注射液(預(yù)混30R)治療2型糖尿病的結(jié)果顯示:門冬胰島素30注射液特充能提高患者的依從性,更能模擬生理性胰島素分泌,改善餐后血糖,減少低血糖風(fēng)險(xiǎn)。IMPROVE研究[12]涉及了3865例既往應(yīng)用預(yù)混人胰島素聯(lián)合/不聯(lián)合口服降糖藥物治療的2型糖尿病患者,直接等劑量轉(zhuǎn)為門冬胰島素30注射液治療26周,研究結(jié)果顯示血糖控制顯著改善,HbA1c達(dá)標(biāo)率增加,同時(shí)低血糖事件發(fā)生率減少。與基因重組人胰島素比較,預(yù)混胰島素類似物因具有達(dá)峰快、持續(xù)時(shí)間短,兼有基礎(chǔ)胰島素的作用,注射后可立即進(jìn)餐、低血糖風(fēng)險(xiǎn)低、血糖控制好等特點(diǎn),使其依從性大大提高。
胰島素筆操作方便、快捷增加患者依從性
最早的胰島素注射方法是使用注射器抽吸胰島素后皮下注射,因注射器針頭粗加重皮膚損傷、出血,針頭過(guò)長(zhǎng)不易控制注射深度,混合胰島素不均等缺點(diǎn),逐漸被淘汰。而胰島素注射筆具有鋼筆式優(yōu)雅外觀,可以保護(hù)患者隱私;注射方法簡(jiǎn)單,劑量可以調(diào)整,易教易學(xué);注射針頭細(xì)小,減輕注射時(shí)的疼痛感等優(yōu)點(diǎn),被患者廣泛接受。患者使用長(zhǎng)效聯(lián)合速效胰島素類似物降糖治療需要2支注射筆、2種筆芯,糖尿病患者以老年人群居多,有視物模糊、視力下降等特點(diǎn),易出現(xiàn)餐時(shí)打長(zhǎng)效、睡前或者凌晨打速效的失誤,增加低血糖風(fēng)險(xiǎn),降低血糖達(dá)標(biāo)率。使用預(yù)混胰島素類似物在相同降糖效果下,使用1只筆1種筆芯,可以避免混淆,從而改善患者依從性。胰島素泵具有靈活性好、操作簡(jiǎn)單、快捷、模擬基礎(chǔ)-餐時(shí)胰島素分泌的特點(diǎn),但胰島素泵價(jià)格昂貴,給患者及其家庭帶來(lái)較大的經(jīng)濟(jì)壓力,在我國(guó)使用范圍受到限制。
生活質(zhì)量改善,治療滿意度高增加患者的依從性
Ishii[10]等以問(wèn)卷形式了解患者注射賴脯胰島素后生活質(zhì)量改善情況,結(jié)果顯示患者對(duì)賴脯胰島素的注射時(shí)間有良好的依從性,使血糖控制更好、生活質(zhì)量更高,高質(zhì)量的生活與良好的血糖控制密切相關(guān)。Tamás[13]等采用世界衛(wèi)生組織的糖尿病滿意度調(diào)查表對(duì)423名1型糖尿病患者進(jìn)行滿意度調(diào)查,這些患者被隨機(jī)分為基因重組人胰島素組和門冬胰島素組,結(jié)果顯示血糖越高滿意度越低,門冬胰島素組的受試者滿意度顯著高于基因重組人胰島素組,門冬胰島素組注射的靈活性高于基因重組人胰島素組。Home[14]等使用中效胰島素作為基礎(chǔ)胰島素聯(lián)合門冬胰島素或者基因重組人胰島素降糖治療6個(gè)月,門冬胰島素組滿意度顯著高于基因重組人胰島素組。Kotsanos[15]等的研究也表明門冬胰島素的治療滿意度和靈活度都高顯著于基因重組人胰島素組。而患者對(duì)降糖效果的滿意度增加,可以改善患者注射胰島素的依從性。
總之,預(yù)混胰島素類似物治療1型和2型糖尿病都具有良好的降糖效果,且具有注射靈活性高、低血糖事件風(fēng)險(xiǎn)小、注射方便、操作快捷、患者生活質(zhì)量改善、滿意度高等優(yōu)點(diǎn)。與長(zhǎng)效胰島素類似物相比,低血糖風(fēng)險(xiǎn)相對(duì)增加、體重增加、注射劑量增加;與胰島素泵相比,靈活性略差。因此預(yù)混胰島素類似物有待進(jìn)一步的創(chuàng)新發(fā)展。
[1] UK Prospective Diabetes Study (UKPDS) Group.Intensive blood glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications with type 2 diabetes (UKPDS 33)[J].Lancet, 1998, 352:837–853.
[2] Shichiri M, Kishikawa H, Ohkubo Y, et al.Long-term results of the Kumamoto Study on optimal diabetes control in type 2 diabetic patients[J].Diabet Care, 2000, 23:B21–29.
[3] Hartman I.Insulin Analogs:Impact on Treatment Success, Satisfaction, Quality of Life, and Adherence[J].Clinical medicine &research, 2008, 6(2):54-67.
[4] Bowering K, Reed VA, Felicio J, et al.A study comparing insulin lispro mix 25 with glargine plus lispro therapy in patients with Type 2 diabetes who have inadequate glycaemic control on oral antihyperglycaemic medication:results of the PARADIGM study[J].Diabet Med, 2012, 29:263-272.
[5] Malone JK, Bai S, Campaigne BN, et al.Twice-daily pre-mixed insulin rather than basal insulin therapy alone results in better overall glycaemic control in patients with Type 2 diabetes[J].Diabet Med, 2005, 22:374-381.
[6] Malone JK, Kerr LF, Campaigne BN, et al.Combined therapy with insulin lispro Mix 75/25 plus metformin or insulin glargine plus metformin:a 16-week, randomized, open-label, crossover study in patients with type 2 diabetes beginning insulin therapy[J].Clin Ther, 2004, 26:2034-2044.
[7] Raskin P, Allen E, Hollander P, et al.Initiating insulin therapy in type 2 Diabetes:a comparison of biphasic and basal insulin analogs[J].Diabetes Care, 2005, 28:260-265.
[8] Holman RR, Thorne KI, Farmer AJ, et al.Addition of biphasic, prandial, or basal insulin to oral therapy in type 2 diabetes[J].N Engl J Med, 2007, 357:1716-1730.
[9] Mattoo V, Milicevic Z, Malone JK, et al.A comparison of insulin lispro Mix25 and human insulin 30/70 in the treatment of type 2 diabetes during Ramadan[J].Diabetes Res Clin Pract, 2003, 59(02):137-143.
[10] Ishii H, James H, Anderson Jr, et al.Improvement of glycemic control and quality-of-life by insulin lispro therapy:Assessing benefits by ITR-QOL questionnaires[J].Diabetes Res Clin Pract, 2008, 81:169–178.
[11] 徐凡,李奕平,王曉苓.諾和銳30特充治療2型糖尿病的臨床觀察[J].中國(guó)誤診學(xué)雜志, 2008, 31(8):7622-7623.
[12] Shah S, Benroubi M, Borzi V, et al.Safety and effectiveness of biphasic insulin aspart 30/70(NovoMix30) when switching from human premix insulin in patients with type 2 diabetes:subgroup analysis from the 6-month IMPROVETMobservational study[J].Int J Clin Pract, 2009, 63(4):574–582.
[13] Tamás G, Marre M, Astorga R, et al.Glycaemic control in type 1 diabetic patients using optimised insulin aspart or human insulin in a randomised multinational study[J].Diabetes Res Clin Pract, 2001, 54:105-114.
[14] Home PD, Lindholm A, Riis A, et al.Insulin aspart vs.human insulin in the management of long-term blood glucose control in type 1 diabetes mellitus:a randomized controlled trial[J].Diabet Med, 2000, 17:762-770.
[15] Kotsanos JG, Vignati L, Huster W, et al.Health-related qualityof-life results from multinational clinical trials of insulin lispro.Assessing benef ts of a new diabetes therapy[J].Diabetes Care, 1997, 20:948-958.