腹部手術后肺并發癥的臨床分析①
李進軍,伍冀湘,梁杰雄
隨著醫學發展,腹部外科手術的適應癥范圍逐漸擴大,但腹部手術后肺部并發癥的發生率仍高達30%,居腹部外科手術后并發癥的首位[1]。全麻腹部手術患者術后早期常因呼吸道分泌物引流不暢和肺功能明顯降低,造成肺部感染、肺不張等術后肺部并發癥。本研究回顧性分析全麻下行腹部手術患者的資料,分析年齡、性別、吸煙史、手術時間、手術部位、術前肺功能指標及術前術后血氣分析監測等因素對腹部手術后肺功能的影響。
1 資料與方法
1.1 一般資料 選擇北京安貞醫院2007年1月~2011年10月193例腹部手術患者,其中男性115例,女性78例,年齡25~81歲,平均56歲。所有患者均采用全身麻醉,具備完善的術前體格檢查、肺功能檢查,術前術后監測血氣分析。患者施行手術方式、肺并發癥等情況見表1。
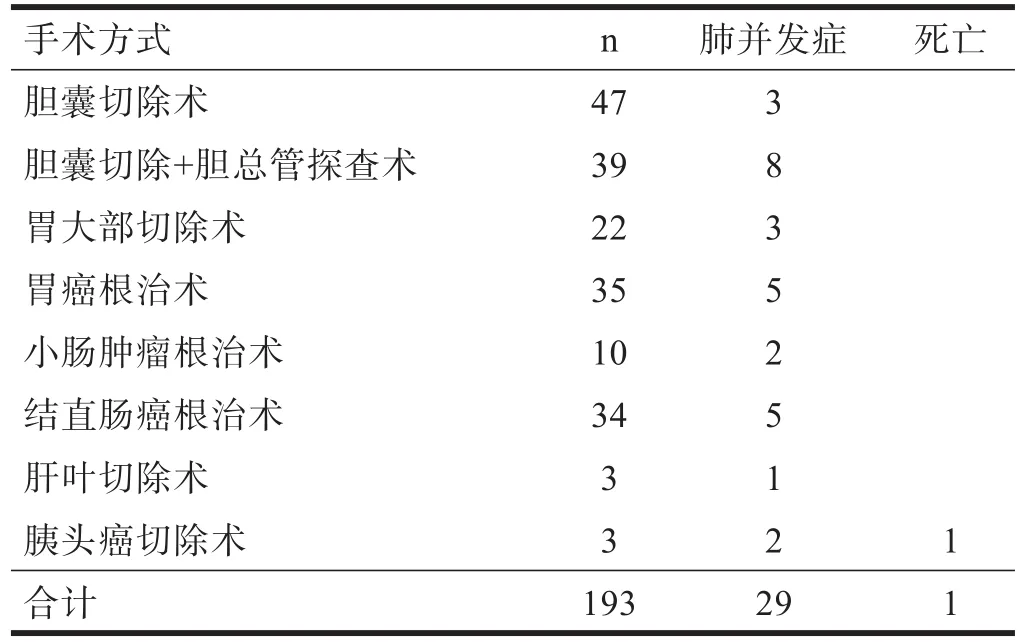
表1 入選患者的基本情況(n)
1.2 方法 根據術后是否發生肺并發癥將患者分為肺并發癥組和無肺并發癥組。肺部并發癥的判定標準:①體溫≥38℃持續超過24 h或血白細胞≥11×109/L;②有下列癥狀之一:呼吸急促(呼吸頻率≥25/min,持續超過24 h),咳嗽伴痰量增多、顏色改變,排除心源性因素;③有肺部特異性指標之一:新出現的肺部體征(羅音、呼吸音減弱或管樣呼吸音),低氧血癥(血氧飽和度≤92%,持續超過24 h),排除心源性因素;④有實驗室或X線證據之一:胸片新出現的浸潤、實變、不張影像或痰培養發現致病菌。當①、②、③同時出現,或①、②、③至少出現1個并有④時即診斷為術后肺部并發癥。這一診斷標準包括了具有臨床意義的肺不張及其感染性肺部并發癥[2]。
分析兩組患者的年齡、性別、吸煙史、手術時間、肺功能指標與肺并發癥的關系。肺功能檢查采用美國森迪斯肺功能儀,主要分析第1秒用力呼氣量(FEV1%)、第1秒用力呼氣量與用力肺活量比值(FEV1/FVC%)、最大通氣量(MVV%)、殘氣容積/肺總量比(RV/TLC%)、肺一氧化碳彌散量(DLCO)。監測血氣分析,觀察指標主要包括血氧飽和度(SaO2)、動脈氧分壓(PaO2)和二氧化碳分壓(PaCO2)。監測時間分別為術前1 d及術后1 d、2 d、3 d、7 d。
2 結果
193 例患者中29例發生了肺并發癥(15.03%)。其中,上腹部手術26例,下腹部手術3例。發生肺部感染24例,肺不張5例。肺并發癥組術后死亡1例(呼吸衰竭)。無肺并發癥組無死亡病例。兩組患者的年齡、吸煙史、手術時間,術前肺功能中FEV1%、FEV1/FVC%、MVV%,血氣分析監測有顯著性差異(P<0.05)。見表2~表5。
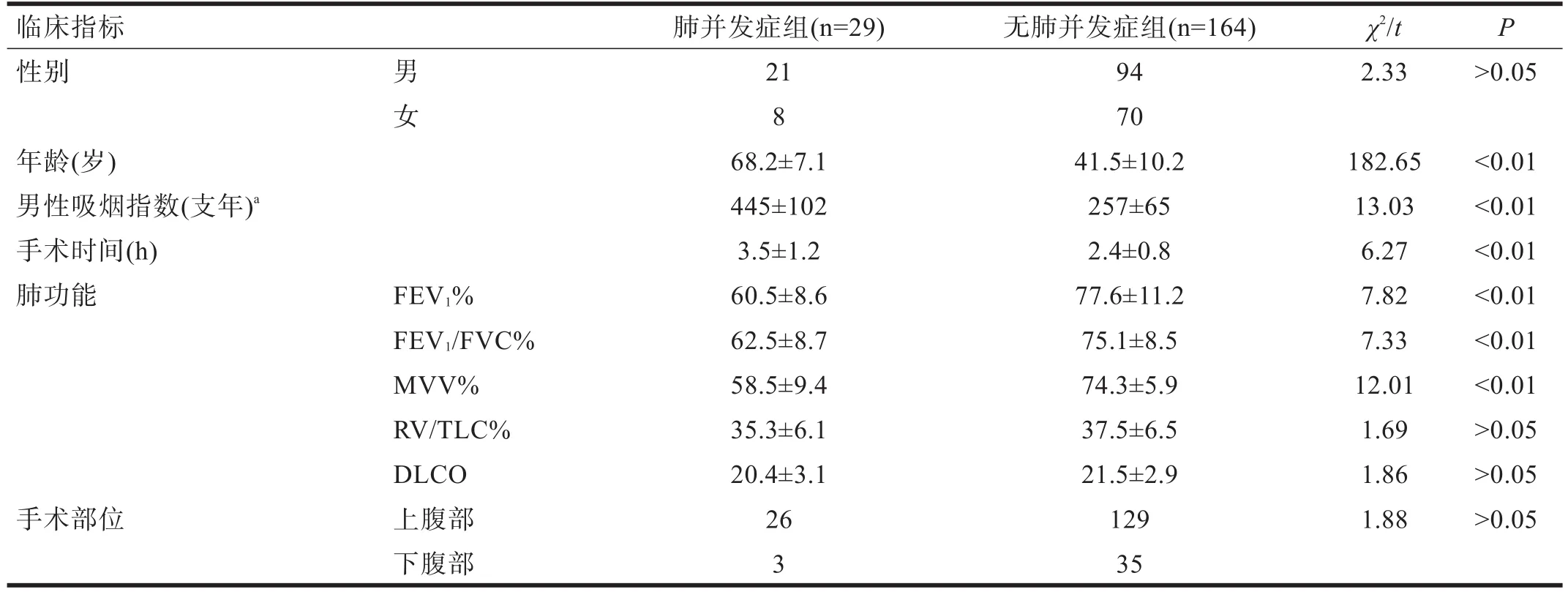
表2 兩組患者術前臨床資料比較
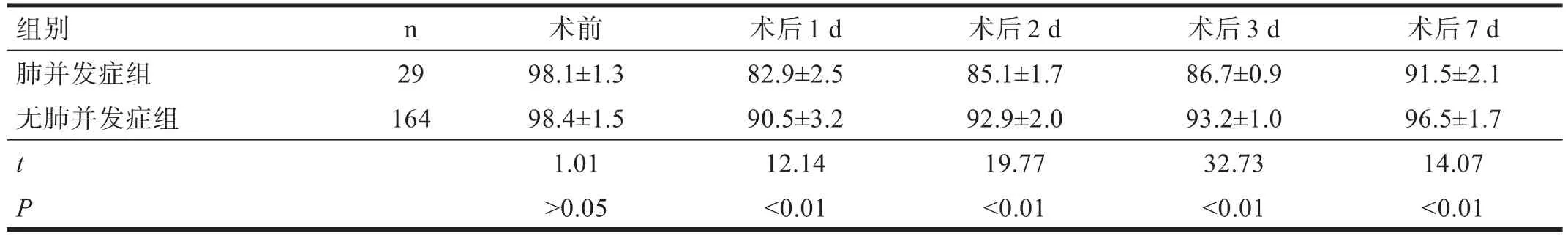
表3 兩組患者手術前后SaO2比較(%)
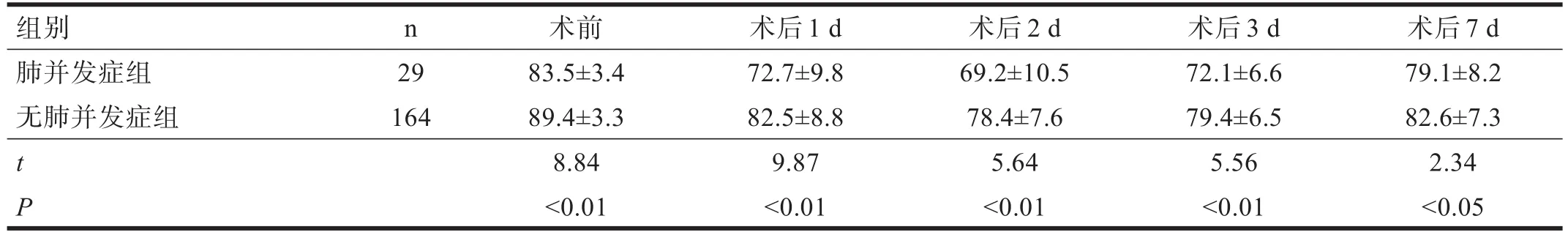
表4 兩組患者手術前后PaO2比較(mmHg)
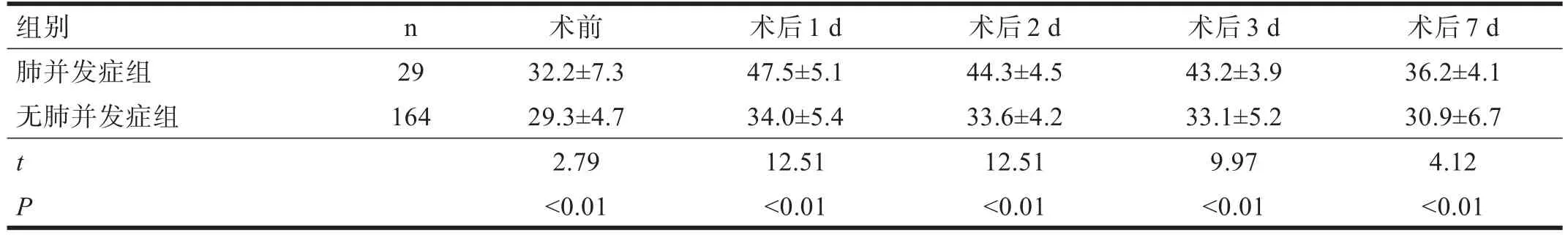
表5 兩組患者手術前后PaCO2比較(mmHg)
3 討論
腹部手術后肺并發癥是術后嚴重并發癥,也是患者死亡的一個重要原因。腹部手術后呼吸功能障礙可表現為氣道阻力增加、肺順應性下降、氧合功能下降、肺含水量增加,嚴重者出現急性肺損傷和急性呼吸窘迫綜合征。
肺功能測定可以反映氣道阻塞程度、通氣儲備功能、呼吸肌強度和動力水平,評估手術風險和預測術后肺部并發癥。但亦有研究認為,肺功能檢查僅能評價老年患者對手術的耐受性,不能預測術后并發癥的發生[3]。本研究顯示,術后肺并發癥可能與術前肺功能有關。本組腹部手術后肺并發癥多見于老年人,其中,慢性支氣管炎史7例,肺氣腫史5例,慢性阻塞性肺病(COPD)史5例,導致患者對手術耐受力降低;同時由于術后呼吸道分泌物增多,患者術后傷口疼痛、咳痰無力,痰堵氣道等原因,均可導致術后肺并發癥,發生率可高達20%~30%[4]。
有研究顯示,麻醉、手術時間與術后肺功能損害和急性肺損傷的發生和發展有關,其中氣道壓力過高和分泌物過多是重要的危險因素[5]。肺功能異常與吸煙指數呈正相關[6]。本研究顯示,手術時間和吸煙史與肺并發癥有關。因此,術中應盡量縮短麻醉誘導期,改善肺微循環[7]。
腹部手術患者的低氧血癥可能由術后肺功能明顯下降所致[8]。某些患者由于低通氣狀態而發生肺不張和肺炎等呼吸系統并發癥[9]。本研究顯示,肺并發癥組術后SaO2、PaO2低于無肺并發癥組,PaCO2高于無肺并發癥組。術后仍繼續機械通氣者,可參照動脈血氣及患者意識恢復,掌握停機及拔除氣管插管的恰當時機。術后督促、指導、協助患者做各種深呼吸運動及咳嗽排痰,預防呼吸道分泌物的潴留。
合理、有效應用抗生素的基礎是針對病原菌選擇抗生素。但在明確病原菌之前,一般先選用廣譜抗生素。老年人應避免應用氨基糖甙類藥物。大環內酯類、氯霉素等對肝臟有一定損害,應避免應用。由于抗生素的廣泛應用,肺部感染的菌種也在不斷變化,細菌的耐藥性也在不斷增長,應定期送痰檢標本和血培養進行細菌培養和藥敏試驗,以及時調整治療方案和判斷治療效果。
充分的術前準備,術前對肺功能的科學評估對正確評價手術風險至關重要。同時,圍手術期不能單一根據肺功能指標判斷呼吸功能的好壞,應將影像學檢查、血氣分析、活動情況、臨床癥狀、體格檢查等各項指標綜合分析,才能做出正確判斷[10]。
[1]周永方,金曉東,康焰,等.術后誘發性肺量計訓練和霧化吸入治療對全身麻醉腹部手術患者的臨床價值[J].中國呼吸與危重監護雜志,2010,9(5):512-516.
[2]Thomas JA,McIntosh JM.Are incentive spirometry,intermittent positive pressure breathing,and deep breathing exercises effective in the prevention of postoperative pulmonary complications after upper abdominal surgery?A systematic overview and meta-analysis[J].Phys Ther,1994,74(1):3-10.
[3]鄔壽貞,張偉,姚德成.老年腹部手術前呼吸功能與術后肺并發癥[J].上海醫學,2000,23(3):157-159.
[4]Ferguson MK,Durkin AE.Preoperative prediction of the risk of pulmonary complications after esophagectomy for cancer[J].J Thorac Cardiovasc Surg,2002,123(4):661-669.
[5]Licker M,de Perrot M,Spiliopoulos A,et al.Risk factors for acute lung injury after thoracic surgery for lung cancer[J].Anesth Analg,2003,97(6):1558-1565.
[6]彭云武,蔡鵬,龍志雄.200例肺癌患者肺功能觀察[J].中國腫瘤臨床與康復,2006,13(1):48-49.
[7]Gosens R,Bos IS,Zaagsma J,et al.Protective effects of tiotropium bromide in the progression of airway smooth muscle remodeling[J].Am J Respir Crit Care Med,2005,171(10):1096-1102.
[8]MacIntyre NR.The future of pulmonary function testing[J].Respir Care,2012,57(1):154-164.
[9]羅遙,景桂霞,譚敬.羅哌卡因高位硬膜外阻滯在乳腺癌根治術中的應用[J].現代腫瘤醫學,2006,14(8):118-120.
[10]Tan QY,Wang RW,Jiang YG,et al.Lung volume reduction surgery allows esophageal tumor resection in seleeted esophageal carcinoma with severe emphysema[J].Ann Thorac Surg,2006,82(5):1849-1856.

