個性化腱膜修復術治療老年性上瞼下垂臨床觀察
梅建忠 劉曉娟 黃偉
上瞼下垂是上瞼的提上瞼肌或Müller平滑肌功能不全或喪失,導致上瞼部分或全部下垂。即在向正前方注視時,上瞼緣遮蓋上部角膜超過2 mm。上瞼下垂輕者并不遮蓋瞳孔,但影響外觀,重者部分或全部遮蓋瞳孔,影響視功能[1]。研究[2]表明老年性上瞼下垂的發病原因是由于提上瞼肌腱膜的退行性變所造成的腱膜薄弱或斷裂而引起。臨床表現為輕、中度上瞼下垂。我們運用提上瞼肌腱膜修復術治療老年性上瞼下垂62例(122眼),隨訪6個月~1年,觀察其臨床應用的療效,現報告如下。
1 資料與方法
1.1 資料 2007年1月~2011年1月本組62例患者(122眼),其中男性29例(56眼)、女性33例(66眼)。年齡52~76歲,平均61.5±2.6歲。上瞼下垂量在2~4 mm,提上瞼肌肌力5例在8~9 mm,其余均在10 mm 以上,Bell’s(+),雙眼球運動良好。青年時睜眼正常,均于老年時發病(注意排除重癥肌無力,此類患者具有“晨輕暮重”現象,新斯的明試驗陽性)。
1.2 手術方法 主要采用外路腱膜修復術[3]。雙眼上瞼用亞甲藍畫重瞼線,沿患者上瞼重瞼線切開皮膚(如上瞼皮膚松弛明顯,可適當去除少許皮膚)。分離皮下組織,剪除2~4 mm眼輪匝肌一條,暴露瞼板。探查提上瞼肌腱膜退變情況,根據術中腱膜損傷情況作不同方法修復。①腱膜出現裂孔或斷腱9例,直接縫合裂孔或斷裂處;②下方腱膜薄弱或完全消失13例,將腱膜斷端前移與瞼板作褥式縫合;③腱膜完整但薄弱15例,采用腱膜徙前、折疊或縮短;④整個腱膜缺失、退縮25例,將后眶隔膜與提上瞼肌腱膜下移,縫合于瞼板。術中可剪開眶隔,去除脫出的眶脂肪,瞼板縫合于中、上1/3或1/2,防止眼瞼外翻,眼瞼最高處正對瞳孔上方,以使瞳孔處瞼緣位置最高,符合正常生理狀態。注意調整縫合位置,使上瞼緣位于角膜上緣下1~2 mm,上瞼成形佳,瞼緣弧度良好。5-0線間斷縫合皮膚,縫合時與瞼板上緣前組織相連,以形成重瞼。術畢加壓包扎術眼24 h,1周后拆線。
1.3 療效評定標準 手術成功標準為:①術后向正前方平視時上瞼遮蓋角膜上緣1~2 mm;②雙眼上瞼緣位置、重瞼形態基本對稱;③無眼瞼閉合不全,睜閉自如;④平視時瞳孔完全暴露。
2 結果
隨訪6~12個月,所有病例向前方平視時,上瞼遮蓋角膜上緣1~2 mm,瞼裂高度10 mm左右,符合正常眼瞼位置。無眼瞼內、外翻,眼瞼開閉自如,無眼瞼閉合不全,無暴露性角膜炎發生。
典型病例:病例1女性,67歲,雙眼逐漸睜不大一年余。術前查雙眼上眶區凹陷,上瞼變薄、皺襞,上瞼緣位于瞳孔下緣,提上瞼肌肌力10 mm(圖1)。術中發現提上瞼肌腱膜滑脫,向上退縮于眶隔后。采用后眶隔膜與提上瞼肌腱膜下移,縫合于瞼板。術后外觀改善明顯。術后3個月復診,上瞼位置及重瞼成形佳(圖2)。
病例2男性,62歲,雙眼逐漸睜不大半年,左眼尤明顯。術前查雙眼眉毛上提,右眼上瞼緣位于瞳孔上緣,左眼上瞼緣位于瞳孔中線,提上瞼肌肌力均為10 mm(圖3)。術中發現雙眼提上瞼肌腱膜裂開,左眼明顯,采用直接縫合腱膜。術后檢查上瞼位置佳(圖4)。
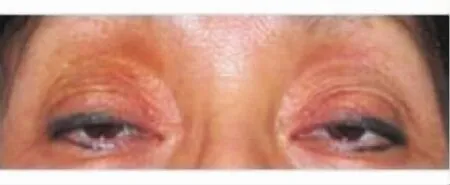
圖1.術前檢查雙眼上眶區凹陷,上瞼變薄、皺襞,上瞼緣位于瞳孔下緣
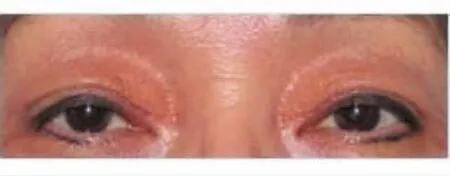
圖2.術后3個月,上瞼位置及重瞼成形佳
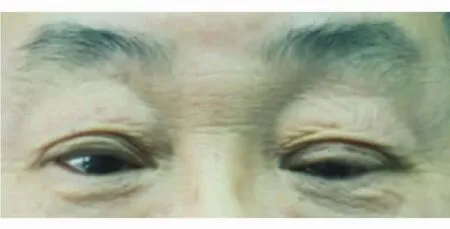
圖3.術前雙眼眉毛上提,右眼上瞼緣位于瞳孔上緣,左眼上瞼緣位于瞳孔中線
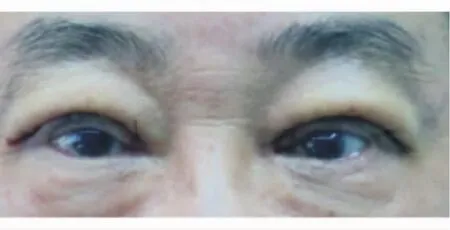
圖4.術后上瞼位置佳
3 討論
腱膜性上瞼下垂指除先天性原因外,各種原因引起的提上瞼肌腱膜缺損所造成的上瞼下垂,系眼科臨床常見的上瞼下垂類型[4]。隨著年齡增長,腱膜有自行斷裂或裂開形成裂孔的傾向。當遇老年皮膚松弛、眼瞼負重增加等情況時,更容易發生[5]。術中常發現老年性上瞼下垂患者的瞼板前面光滑,提上瞼肌腱膜在瞼板前的附著明顯減少。老年性上瞼下垂程度往往不一致,但其具有相似的臨床表現:①患者年齡通常超過50歲;②上瞼皺襞不明顯或提高,或出現多重皺折;③眼上眶區凹陷,上瞼變薄;④提上瞼肌功能正常或接近正常,大多數患者提上瞼肌肌力在10~12 mm以上;⑤指試驗陽性:指尖輕輕放在眼瞼上,眼瞼上提時,有腱膜滑動的感覺,提示有腱膜缺損。重癥肌無力在任何年齡均可發病,下垂量多不穩定,具有典型的“晨輕暮重”和“疲勞”現象[6]。二者同為獲得性上瞼下垂,臨床工作中應注意區別。
與提上瞼有關的結構主要是提上瞼肌復合體,包括提上瞼肌腱膜、聯合腱膜、Müller肌腱膜和瞼板前眼輪匝肌四部分[5]。矯正上瞼下垂的目的在于提高上瞼位置,恢復正常的眼瞼裂高度,使視軸去除上瞼下垂的干擾,考慮到視功能改善的同時,要考慮到美容的效果。理想的手術效果應包含以下內容:雙眼注視和運動時基本對稱,包括上瞼皺襞和瞼緣弧度自然對稱;眼瞼睜開和閉合自如,上瞼平視時不遮蓋瞳孔;眼瞼無內、外翻,無結膜脫垂;術后淚液分泌和排出不受干擾。上瞼下垂矯正沒有固定的手術方式,任何一種手術方式都不可能適合所有的上瞼下垂患者。根據患者提上瞼肌肌力,參考下垂量,可有以下幾種選擇:①提上瞼肌肌力<4 mm時,應選擇利用額肌力量的手術,像額肌瓣懸吊術和闊筋膜懸吊術;②提上瞼肌肌力4~9 mm時常用提上瞼肌縮短術;③提上瞼肌肌力>10 mm者,既可做提上瞼肌縮短術,也可選擇提上瞼肌折疊術;④腱膜性上瞼下垂,應首選提上瞼肌腱膜分離修復術[7]。腱膜結構改變——腱膜缺損所致上瞼下垂的患者往往需要手術修補治療,手術方式很多,包括腱膜修補術、腱膜折疊術或縮短術、Müller肌腱膜縮短術等[8]。我們對62例(122眼)老年性上瞼下垂患者,根據腱膜退變、受損情況,采取直接縫合、前徙、折疊、縮短等方法進行提上瞼肌腱膜修復,術后觀察上瞼位置、瞼裂高度、重瞼成形、眼瞼開閉等方面,取得了滿意療效。隨訪6個月~1年,術后無一例復發,也未出現暴露性角膜炎。
老年性上瞼下垂一般提上瞼肌肌力較好,在10~12 mm以上,本組患者僅5例(8.0%)在8~9 mm。5例肌力較差的患者術中被發現腱膜顯著薄弱,我們均采用腱膜折疊,加強提上瞼肌功能,達到滿意療效。提上瞼肌腱膜修復術沒有固定的手術模式,手術方式的選擇與上瞼下垂的輕重、提上瞼肌肌力、提上瞼肌腱膜退變及受損情況有關。我們通過個性化手術治療,修復提上瞼肌腱膜結構,改善其提上瞼功能。與提上瞼肌縮短術,特別是肌力差、縮短量較大的患者相比,對提上瞼肌結構和功能改變較小,所以術后出現瞼裂閉合不全的概率低。本組患者術后無一例出現瞼裂閉合不全,與劉春蘭等[9]報道一致。
老年性上瞼下垂采用個性化提上瞼肌腱膜修復術,根據腱膜退變、受損情況,采取不同方法進行腱膜修復,與提上瞼肌縮短術相比,更符合眼瞼的生理功能和解剖結構,有效地修復提上瞼肌的結構和功能,達到了改善視功能和外觀的目的。提上瞼肌腱膜修復術治療老年性上瞼下垂,可廣泛應用于臨床。手術中注意調整腱膜縫合位置,防治眼瞼內、外翻。另外,術中為減少出血,局部麻醉藥物中常加入腎上腺素,后者可刺激Müller肌,藥物增強肌肉力量,術中難以判斷。局部麻醉時注意注射的藥液僅限于上瞼,盡可能不注入眶內,否則將影響提上瞼肌的運動,使術中調整上瞼位置困難。
[1]趙堪興,楊培增.眼科學[M].7版.北京:人民衛生出版社,2008:64-65.
[2]徐乃江.實用眼成形手術學[M].杭州:浙江科學技術出版社,2002:89.
[3]Boboridis KG,Bunce C.Approaches for correcting aponeurotic ptosis[J].Ophthalmology,2006,113(10):1889-1890.
[4]Thakker MM,Rubin PA.Mechanisms of acquired blepharoptosis[J].Ophthalmolo Clin North Am,2002,15(1):101-111.
[5]李斌,王為農,杜立群,等.外路小切口提上瞼肌腱膜修復術矯治腱膜性上瞼下垂[J].中國實用眼科雜志,2003,21(8):622-623.
[6]范先群.眼整形外科學[M].北京:北京科學技術出版社,2009:114-115.
[7]徐乃江,朱惠敏,楊麗.實用眼整形美容手術學[M].鄭州:鄭州大學出版社,2003:137-138.
[8]Baroody M,Holds JB,Vick VL.Advances in the diagnosis and treatment of ptosis[J].Curr Opin Ophthalmol,2005,16(6):351-355.
[9]劉春蘭,王煒,陳一兵,等.腱膜性上瞼下垂的手術治療臨床觀察[J].齊齊哈爾醫學院學報,2010,31(8):1320.

