調(diào)強適形放射治療合并慢性阻塞性肺疾病的肺癌患者發(fā)生放射性肺炎的臨床研究
盧 琳 李緒彤 秦 琛 宋婷婷
(青島大學醫(yī)學院第二附屬醫(yī)院腫瘤科,山東 青島 266042)
肺癌是世界發(fā)病率首位的惡性腫瘤,近年來發(fā)現(xiàn)部分肺部慢性疾病與肺癌的發(fā)生有關,尤其是在慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)的基礎上發(fā)生肺癌的危險性明顯增高[1]。因此,合并COPD的肺癌患者不在少數(shù)。放射治療是肺癌重要的治療手段。但其常見并發(fā)癥-放射性肺炎(radiation pneumonia,RP)不僅限制了治療的實施,也降低了患者的療效和生存質(zhì)量。筆者通過對2006年1月至2011年3月我院收治放療的142例肺癌患者進行回顧性分析,比較合并COPD與非合并COPD肺癌患者調(diào)強適形放射治療DVH參數(shù)與放射性肺炎發(fā)生程度的關系,以期為合理設計合并COPD肺癌患者放療計劃減少放射性肺炎發(fā)生率提供參考。
1 資料與方法
1.1 病例選擇及分組
本研究采用回顧性分析方法,我院于2007年1月至2011年3月期間收治肺癌患者142例。其中男103例,女39例;年齡42~81歲,中位年齡58歲;卡氏評分均≥70分。Ⅰ期25例,Ⅱ期11例,ⅢA期14例,ⅢB期53例,Ⅳ期39例。所有病例均經(jīng)組織學證實為肺癌,其中鱗癌61例,腺癌39例,小細胞肺癌42例。全部病例均初次接受胸部放射治療,未行手術治療。按照是否合并COPD分為合并COPD組及非合并COPD組,兩組人數(shù)分別為58人、84人。
1.2 治療方法
兩組患者均采用調(diào)強適形放射治療技術,傳統(tǒng)的常規(guī)分割劑量照射,每天1次,每次2 Gy,每周5次,總劑量在50~60Gy之間。靶區(qū)包括原發(fā)灶及縱隔、肺門、鎖骨上等淋巴引流區(qū)。其中52人接受同步放化療方案,合并COPD組13人,非合并COPD組39人,化療方案為TP(紫杉醇+順鉑)或EP(足葉乙甙+順鉑)方案。
1.3 評價標準及隨訪
依據(jù)急性放射性肺炎RTOG標準[2]評價患者發(fā)生放射性肺炎程度,0級:無變化;Ⅰ級輕度干咳或用力性呼吸困難;Ⅱ級:需麻醉藥,止咳藥的持續(xù)咳嗽,輕微活動時呼吸困難;Ⅲ級:麻醉藥、止咳藥無效的嚴重咳嗽或靜息時呼吸困難,有臨床或放射學證據(jù)的肺炎,需間隙吸氧或激素治療;Ⅳ級:嚴重通氣不足,持續(xù)吸氧或輔助通氣;Ⅴ級:任何引起死亡的毒性。所有病例均隨訪到放療結束后6個月,隨訪率100%。
1.4 統(tǒng)計學方法
所有數(shù)據(jù)均經(jīng)SPSS13.0統(tǒng)計軟件處理,組間比較采用χ2檢驗,P<0.05時認為結果有顯著性差異。
2 結 果
所有患者中出現(xiàn)急性放射性肺炎共81例,大多在4個月內(nèi)發(fā)生,2~3個月為高峰期,其中≥2級急性放射性肺炎共40例。所有急性放射性肺炎經(jīng)治療均有好轉,未出現(xiàn)死亡病例。非合并COPD組84例患者中急性放射性肺炎發(fā)生0級38例,1級24例,2級16例,3級5例,Ⅳ級1例。全組患者≥2級急性放射性肺炎的發(fā)生率為26.2%。合并COPD組58例患者中急性放射性肺炎發(fā)生0級23例,1級17例,2級13例,3級4例,Ⅳ級1例。全組患者≥2級急性放射性肺炎的發(fā)生率為31.0%,與非合并COPD組比較無統(tǒng)計學差異。雙肺V20和≥2級急性放射性肺炎發(fā)生情況見表1。雙肺平均劑量(MLD)和≥2級急性放射性肺炎發(fā)生情況見表2。
3 討 論
有研究表明COPD可能是肺癌發(fā)生的獨立危險因子[3]。美國國立癌癥研究所Purdue等的一項研究顯示[4],無論是阻塞性還是限制性肺通氣功能障,都可增加肺癌發(fā)病危險。因此,合并COPD的肺癌患者不在少數(shù)。在本研究中入組的142例患者,58例患者合并COPD,占40.8%。
放射性肺炎是肺癌患者放療的重大限制因素。隨著腫瘤放射劑量的提高,腫瘤局部控制率也得到提高。但提高放射劑量的同時放射性肺損傷的發(fā)生幾率也隨之升高,放射性肺炎的發(fā)生既影響治療效果,又影響生存質(zhì)量,甚至危及生命,而目前研究表明,合并有慢性支氣管炎、肺氣腫等慢性阻塞性肺疾病的肺癌患者放射性肺炎的發(fā)生率明顯高于肺部無基礎疾病者[5],因此尋找客觀參數(shù)準確地預測這部分患者放射性肺炎的發(fā)生機率尤為必要。近年來研究結果提示,諸如V20、V30和肺平均劑量等DVH參數(shù)和放射性肺損傷的嚴重程度相關[6,7]。本研究以目前放療危及器官限定標準為依據(jù),通過比較相同DVH參數(shù)下合并COPD肺癌患者與非合并COPD肺癌患者放射性肺炎發(fā)生率的不同,以期得出合并COPD肺癌放療DVH參數(shù)合理的限定標準。
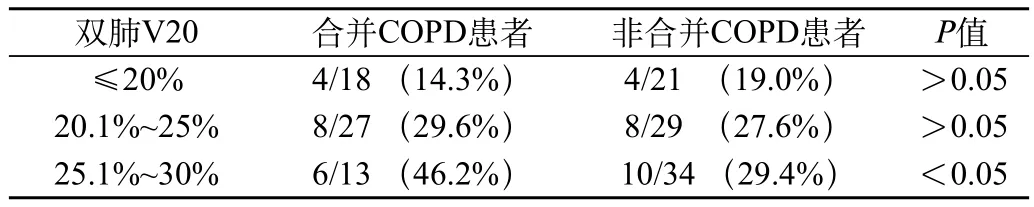
表1 V20與≥2級急性放射性肺炎發(fā)生率的關系
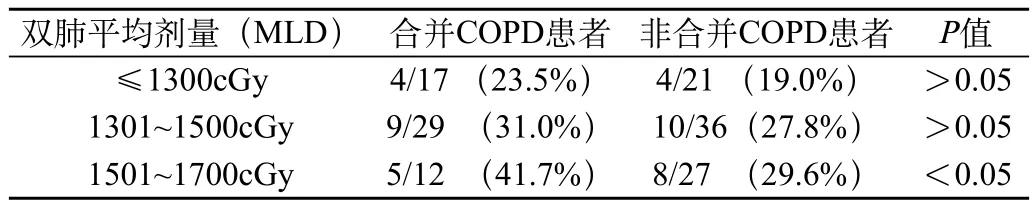
表2 MLD與≥2級急性放射性肺炎發(fā)生率的關系
本研究中發(fā)現(xiàn),在V20≤25%或MLD≤1500cGy時,合并COPD患者放射性肺炎發(fā)生率與非合并COPD患者發(fā)生率比較無顯著統(tǒng)計學差異。而在V20>25%或MLD>1500cGy時,合并COPD患者放射性肺炎發(fā)生率較非合并COPD患者發(fā)生率明顯升高,且均有顯著統(tǒng)計學意義。因此,本研究認為,我們在臨床工作中對于合并COPD的肺癌患者在評價治療計劃時需更加嚴格,V20和MLD應盡量分別控制在≤25%和≤1500cGy,同時應根據(jù)患者情況,比如化療、肺葉切除等其他因素做相應調(diào)整。目前有觀點認為肺癌放射靶區(qū)的范圍,僅包括肉眼可見病灶周邊約1~2cm,不考慮或少考慮亞臨床區(qū)的預防性照射,即累及野放療和選擇性淋巴結照射(elective nodal irradiation,ENI)[8,9],從而可以減少正常肺組織的照射體積,將V20、MLD等參數(shù)控制在更低水平,減少放射性肺炎的發(fā)生率。另外,臨床治療中要密切觀察,及時發(fā)現(xiàn)、處理放射性肺炎癥狀,避免升至3~4級。
本研究中部分患者采用了同步放化療的治療方案,未將化療列為影響因素。目前文獻對合并化療是否增加放射性肺炎的發(fā)生率意見不一[5,10]。因本研究中同步放化療患者的例數(shù)較少,化療方案中藥物的劑量相對文獻報道的劑量偏低,故未將其影響考慮在內(nèi),認為還是放射損傷所起的作用占主導地位。
綜上所述,調(diào)強適形放療DVH參數(shù)與放射性肺炎的發(fā)生率重要相關。通過更嚴格的控制,合并COPD的肺癌患者放射性肺炎的發(fā)生率可得到降低。
[1]柳明坤,劉婷,裴復陽,等.慢性阻塞性肺疾病合并肺癌64例臨床分析[J].中國現(xiàn)代醫(yī)學雜志,2009,19(4): 608-613.
[2]蔣國梁.現(xiàn)代腫瘤放射治療學[M].上海:上海科學技術出版社,2003: 712-713.
[3]韓勇,徐暉.慢性阻塞性肺疾病與肺癌危險性關系的探討[J].中國腫瘤臨床,2005,32 (8): 421-423.
[4]PurdueMark P,Laure G,Bengt J,et al.Impaired lung function and lung cancer incidence in a cohort of Swedish construction workers[J].Thorax,2007,62(1): 51-56.
[5]李擁軍,尹宜發(fā),熊剛,等.肺癌放療致放射性肺炎的多因素分析[J].實用腫瘤雜志,2006,21(4):302-304.
[6]Senan S,Burgers S,Samson M J,et al.Can elective nodal irradiation be omitted in stageⅢnon-small-cell lung cancer? Analysis of recurrences in a phaseⅡstudy of induction chemotherapy and involved-field radiotherapy [J].Int J Radiat Oncol Biol Phys,2002,54(4):999-1006.
[7]Tsujino K,Hirota S,Obayashi K,et al.Predictive value of dosevolume histogram parameters for predicting radiation pneumonitis after concurrent chemoradiation for lung cancer [J].Int J Radiat Oncol Biol Phys,2003,55(1):110-115.
[8]Williams TE,Thomas CR Jr,Turrisi AT 3rd.Counterpoint:better radiation treatment of non-small cell lung cancer using new techniques without elective nodal irradiation [J].Semin Radiat Oncol,2000,10(4):315-323.
[9]Rosenzweig KE,Sim SE,Mychalczak B,et al.Elective nodal irradiation in the treatment of non-small cell lung cancer with three-dimensional conformal radiation therapy [J].Int J Radiat Oncol Biol Phys,2001,50(3):681-685.
[10]王明臣,劉洪明.放射性肺炎影響因素的多元回歸分析[J].中華放射腫瘤學雜志,2003,12(增刊):49-51.

