腦出血康復(fù)治療的臨床路徑設(shè)計與療效觀察
雄鷹 李年貴 鄭麗芬 戚建平 李爽
(沈陽軍區(qū)大連療養(yǎng)院全軍神經(jīng)系統(tǒng)疾病康復(fù)醫(yī)學(xué)中心,116013)
腦出血康復(fù)治療的臨床路徑設(shè)計與療效觀察
雄鷹 李年貴 鄭麗芬 戚建平 李爽
(沈陽軍區(qū)大連療養(yǎng)院全軍神經(jīng)系統(tǒng)疾病康復(fù)醫(yī)學(xué)中心,116013)
目的 腦出血的幸存者經(jīng)常遺留明顯的殘疾,且神經(jīng)功能恢復(fù)較差;本研究探討實施腦出血康復(fù)臨床路徑的可行性及效果,旨在建立規(guī)范化的康復(fù)治療體系。方法 入選患者68例,隨機分為兩組。臨床路徑組的治療按照在文獻(xiàn)研究、病案回顧及專家咨詢的基礎(chǔ)上制定的臨床路徑文本及流程圖進(jìn)行,對照組接受常規(guī)康復(fù)治療。在開始康復(fù)治療前、康復(fù)治療1個月、2個月及6個月隨訪時分別行神經(jīng)功能缺損評分、運動功能的評定及日常生活活動能力評定,結(jié)果經(jīng)統(tǒng)計學(xué)處理。結(jié)果 康復(fù)治療后神經(jīng)功能缺損評分、日常生活活動能力評分組內(nèi)及組間比較,臨床路徑組顯著優(yōu)于對照組(P<0.05);康復(fù)治療后兩組都提高了Brunnstrom分級,但達(dá)到4~5級的患者,臨床路徑組明顯多于對照組。結(jié)論 在腦出血的康復(fù)治療中,通過臨床路徑,為患者制定了一套科學(xué)個體化的康復(fù)治療方案,借助“康復(fù)單元”模式,通過程序中的時間順序進(jìn)行康復(fù)治療,有效地促進(jìn)腦出血患者肢體運動功能恢復(fù),減少殘疾,改善生活質(zhì)量。
腦出血;康復(fù);臨床路徑
急性腦血管病嚴(yán)重威脅中老年人群的健康,特別是出血性腦血管病近年又出現(xiàn)了發(fā)病年齡提前的趨勢。隨著我國醫(yī)學(xué)水平的提高,急性期診治技術(shù)的完善,腦出血的死亡率明顯降低,隨之而來的問題是幸存者經(jīng)常遺留明顯的殘疾,且神經(jīng)功能恢復(fù)較差。其中常見的偏癱、失語及認(rèn)知障礙等,嚴(yán)重影響患者的生活質(zhì)量,給社會和家庭帶來沉重的負(fù)擔(dān)[1]。康復(fù)治療的效果及其對腦出血后神經(jīng)系統(tǒng)功能恢復(fù)的重要意義已被國際公認(rèn)[2],如何建立規(guī)范化的康復(fù)治療體系,對促進(jìn)患者的神經(jīng)功能恢復(fù),降低致殘率,提高生存質(zhì)量具有十分重要的意義。為此,我們開展了腦出血康復(fù)臨床路徑的研究,旨在探討實施腦出血康復(fù)臨床路徑的可行性及效果。
1 資料與方法
1.1 一般資料 選擇2008-02—2010-02入院的腦出血患者。入選條件:①患者符合1995年第四屆全國腦血管病會議制定的診斷標(biāo)準(zhǔn)[3],經(jīng)頭顱CT證實診斷;②患者為初次發(fā)病或雖既往有發(fā)作但未遺留神經(jīng)功能障礙;③年齡79歲以下,神經(jīng)系統(tǒng)功能缺損評分大于20分。排除條件:①蛛網(wǎng)膜下腔出血;②患者病情惡化,出現(xiàn)新的出血;③有心、肺、肝、腎等重要臟器功能減退或衰竭。入選患者共68例,隨機分為臨床路徑組和對照組,每組患者根據(jù)年齡、性別、病因、既往史評分及并發(fā)癥評分配對,每組34例(表1)。
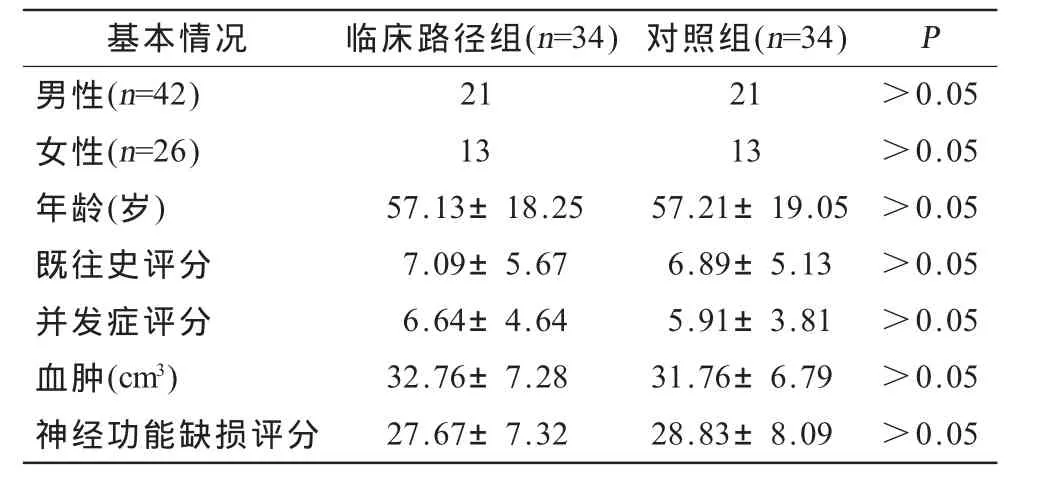
表1 兩組病例入院時基本情況比較
1.2 治療方法 兩組患者入我院后在行高壓氧倉治療、針灸和理療的同時,根據(jù)病情的不同階段,接受運動療法、作業(yè)療法、日常活動能力訓(xùn)練等康復(fù)治療。運動療法主要包括:定時變換體位、保持良好肢位、關(guān)節(jié)活動范圍的維持、坐位平衡訓(xùn)練、體位轉(zhuǎn)移訓(xùn)練、站立及站位平衡訓(xùn)練及步行訓(xùn)練;作業(yè)療法主要根據(jù)患者功能障礙的不同程度及時進(jìn)行相應(yīng)的進(jìn)食、穿衣、如廁等日常活動,并進(jìn)行砂板磨運動、滾筒運動、木釘盤擺放練習(xí)及套環(huán)、拼圖、擺積木等文體娛樂方面的訓(xùn)練。臨床路徑組的治療按照在文獻(xiàn)研究、病案回顧及專家咨詢的基礎(chǔ)上制定的臨床路徑文本及流程圖進(jìn)行,對照組接受常規(guī)康復(fù)治療。
1.3 臨床路徑實施流程 臨床路徑小組在康復(fù)小組的基礎(chǔ)上組成,每個成員有明確的工作職責(zé)。經(jīng)治醫(yī)師按納入標(biāo)準(zhǔn)選擇進(jìn)入臨床路徑治療組和對照組的患者,小組成員按臨床路徑表的標(biāo)準(zhǔn)化流程合作完成康復(fù)治療。
1.4 評定標(biāo)準(zhǔn) 神經(jīng)功能缺損評分采用1995年全國第四次腦血管病會議制定的評分方法,運動功能的評定采用Brunnstrom六級評定法,日常生活活動能力的評定采用BartheL指數(shù)法,均在開始康復(fù)治療前、康復(fù)治療1個月、2個月及6個月隨訪時進(jìn)行評定,結(jié)果經(jīng)統(tǒng)計學(xué)處理。
2 結(jié)果
2.1 神經(jīng)功能缺損程度評分比較 神經(jīng)功能缺損評分量表可以相對量化地反映腦損傷后神經(jīng)功能障礙的程度,評分越高神經(jīng)功能缺損越嚴(yán)重。開始康復(fù)治療前兩組病例神經(jīng)功能缺損評分比較,經(jīng)t檢驗,P>0.05,差異無統(tǒng)計學(xué)意義,兩組病例具有可比性。康復(fù)治療前后兩組病例神經(jīng)功能缺損評分比較經(jīng)t檢驗,P<0.05,差異有統(tǒng)計學(xué)意義,說明康復(fù)治療能改善腦損傷患者的神經(jīng)功能缺損程度。但是,從治療后神經(jīng)功能缺損評分組間比較及治療前后積分之差相比,經(jīng)t檢驗,P<0.05,臨床路徑組療效顯著優(yōu)于對照組(表2)。
2.2 運動功能恢復(fù)比較 偏癱是腦損傷患者最常見的運動功能障礙,不僅使患者喪失工作能力,還嚴(yán)重影響其生活質(zhì)量,難以回歸部隊和社會。康復(fù)治療前兩組病例運動功能差異無統(tǒng)計學(xué)意義 (P>0.05),康復(fù)治療后兩組都提高了Brunnstrom分級,但治療后達(dá)到輕度運動障礙的患者中,臨床路徑組明顯多于對照組(表3)。
2.3 日常生活活動能力改善情況比較 腦損傷后神經(jīng)系統(tǒng)功能受到不同程度的影響,特別是運動功能的障礙,不僅使患者失去獨立生活及工作能力,還給家庭及社會保障體系造成巨大負(fù)擔(dān)。腦損傷后康復(fù)治療目的之一,是通過改善患者的運動功能,來提高其日常生活活動能力。兩組患者日常生活活動能力評分在治療前差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。在我院康復(fù)治療后,兩組患者治療前后日常生活活動能力評分差值相比較差異有統(tǒng)計學(xué)意義 (P<0.05),提示康復(fù)治療能提高患者的日常生活活動能力。而比較兩組治療前后日常生活活動能力評分差值變化時,臨床路徑組在改善日常生活活動能力評分方面優(yōu)于對照組,經(jīng)t檢驗,P<0.05(表4)。

表2 兩組病例治療前后神經(jīng)功能缺損評分情況
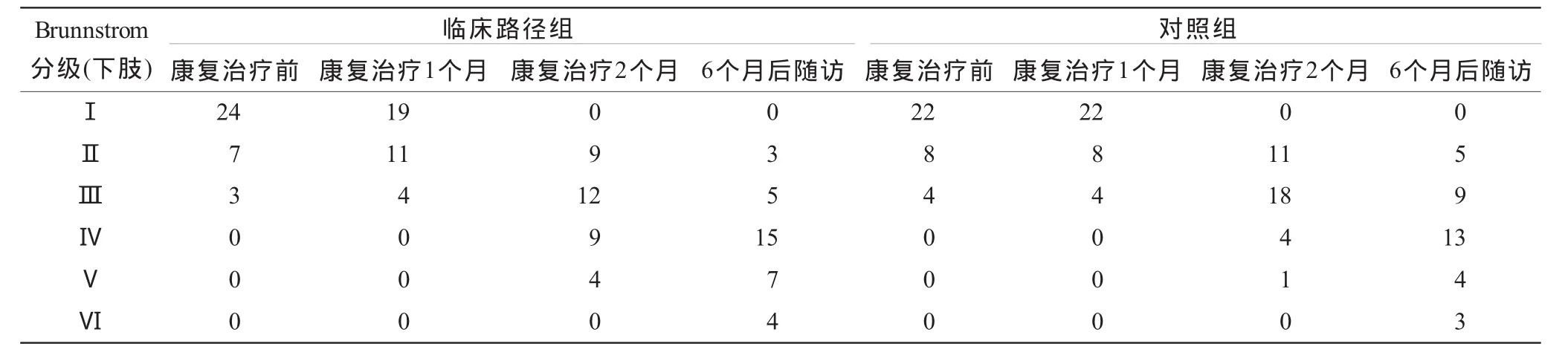
表3 兩組病例治療前后運動功能恢復(fù)情況

表4 兩組病例治療前后日常生活活動能力恢復(fù)情況
3 討論
康復(fù)治療有助于腦出血患者運動功能的恢復(fù),已經(jīng)得到大量的臨床實踐證實。卒中單元(stroke unit)治療的腦出血病人,可降低死亡率并改善預(yù)后,這得益于卒中單元的早期康復(fù)治療[4]。但是,仍有部分經(jīng)過康復(fù)治療的腦出血病人預(yù)后不理想,運動功能恢復(fù)及日常生活活動恢復(fù)的進(jìn)程和程度均未達(dá)到預(yù)期效果[5]。
腦出血的康復(fù)治療,每天消耗于理學(xué)療法和作業(yè)療法。科學(xué)證據(jù)顯示,上述療法在卒中后的價值是有限的[6]。卒中后何種康復(fù)方法為優(yōu),至今尚得不出結(jié)論。同時,動物實驗還顯示,運動訓(xùn)練一方面減輕由外傷或出血性損害快速發(fā)展所致的對側(cè)神經(jīng)元變性和退變,從而起到神經(jīng)細(xì)胞保護(hù)作用[7];另一方面通過抑制神經(jīng)細(xì)胞凋亡、減少病灶范圍達(dá)到改善腦出血后中樞神經(jīng)損傷[8]。目前,針對腦損傷運動功能損傷的常規(guī)康復(fù)治療方法主要是運動訓(xùn)練,包括被動運動和主動運動。康復(fù)治療有助于腦出血患者運動功能的恢復(fù),已經(jīng)得到大量的臨床實踐證實[9]。我們中心為此開展腦出血的“康復(fù)單元”程序治療法,腦出血的康復(fù)治療單元化、程序化、規(guī)范化,提高了康復(fù)療效和患者的依從性,并設(shè)計臨床路徑表,提高了康復(fù)管理、服務(wù)質(zhì)量。
臨床路徑是指針對某一疾病建立一套標(biāo)準(zhǔn)化治療模式與治療程序,是一個有關(guān)臨床治療的綜合模式,以循證醫(yī)學(xué)證據(jù)和指南為指導(dǎo)來促進(jìn)治療組織和疾病管理的方法,最終起到規(guī)范醫(yī)療行為,減少變異,提高醫(yī)療質(zhì)量的作用。臨床路徑的研究起源于美國,20世紀(jì)80年代中期,美國政府為了遏制醫(yī)療費用的上漲,提高衛(wèi)生資源的利用效率,醫(yī)院引入工業(yè)企業(yè)中使用的關(guān)鍵路徑管理技術(shù),以加強管理。1990年美國波士頓新英格蘭醫(yī)療中心醫(yī)院,選擇了某些病種的患者在住院期間按照預(yù)定的醫(yī)療護(hù)理計劃,既可縮短平均住院天數(shù)和節(jié)約費用,又可達(dá)到預(yù)期治療效果。此后,美國其他醫(yī)院紛紛效仿,并不斷發(fā)展,逐漸成為標(biāo)準(zhǔn)化治療模式,被稱為臨床路徑。英國、澳大利亞、日本等發(fā)達(dá)國家也逐漸引入和運用了這個服務(wù)模式,都取得了很好的效果[10]。我國的臨床路徑研究還處于起步階段,其對象主要集中在外科系統(tǒng)。我國現(xiàn)有的醫(yī)療體制缺乏多專業(yè)合作及協(xié)調(diào)服務(wù),缺乏前瞻性管理,對醫(yī)療護(hù)理行為缺乏標(biāo)準(zhǔn)化的時間流程控制,這一系列的缺陷,都表明了急需大力發(fā)展臨床路徑,來填補體制上的不足,提高醫(yī)療質(zhì)量[11]。
當(dāng)腦出血患者確定進(jìn)入臨床路徑后,開始啟動臨床路徑有關(guān)程序,由康復(fù)醫(yī)生向病人及家屬解釋病情和負(fù)責(zé)全面治療,同時進(jìn)行協(xié)調(diào)和管理;物理/中醫(yī)/語言/心理治療師根據(jù)計劃進(jìn)行物理/針灸和手法/語言/心理治療,營養(yǎng)師為病人制定合理飲食,藥劑師解釋藥物用法、劑量和不良反應(yīng),康復(fù)護(hù)士進(jìn)行康復(fù)護(hù)理、入院宣教、出院后康復(fù)指導(dǎo)。按臨床路徑表的要求以時間為順序?qū)嵤┛祻?fù)治療,完成后由相應(yīng)人員在相應(yīng)欄目中打“√”號并注明時間和簽名。當(dāng)病情變化、變更方案和患者有特殊交代時要分析原因并記錄。該表格按患者的治療依時間循序設(shè)計,工作人員按照臨床路徑知道自己每天該做什么,什么時候去做,從中可真實反映出記錄的真實性和連續(xù)性,避免了工作人員的盲目性、隨意性,使康復(fù)治療緊張有序;同時也避免了在康復(fù)治療過程中存在的治療方法隨意更改、影響康復(fù)療效的問題。
本研究中,腦出血患者的康復(fù)治療是由眾多人員組成康復(fù)小組,而且使用各種專業(yè)技術(shù)和康復(fù)醫(yī)療設(shè)施給腦損傷患者提供康復(fù)治療,最大限度使用自然恢復(fù)能力,利用康復(fù)訓(xùn)練增進(jìn)功能恢復(fù);創(chuàng)造神經(jīng)機能恢復(fù)的最佳條件。康復(fù)治療通過向中樞傳入外周的各種淺、深和復(fù)合感覺刺激,并誘發(fā)各種傳出神經(jīng)沖動的釋放,促進(jìn)中樞神經(jīng)系統(tǒng)的功能重組,發(fā)揮病灶周圍和對側(cè)神經(jīng)細(xì)胞的功能代償,啟用潛伏的神經(jīng)通路,改變突觸的敏感性,最大程度促進(jìn)和利用中樞神經(jīng)系統(tǒng)的可塑性[12]。因此,來到我們醫(yī)院接受康復(fù)治療的腦損傷患者,無論臨床路徑組還是對照組,經(jīng)過系統(tǒng)的康復(fù)治療后,神經(jīng)功能缺損評分比較、運動功能恢復(fù)比較及日常生活活動能力改善情況比較,均好于治療前(P<0.05)。但是,從表2~4還可以看出,臨床路徑組康復(fù)療效明顯優(yōu)于對照組。這既表明康復(fù)治療在腦損傷治療過程中的重要,同時也表明,為使神經(jīng)功能得到最大程度的恢復(fù),必須重視實施選定最佳康復(fù)治療方案。臨床路徑是對實施選定最佳方案的檢驗過程。如果能按既定要求完成每天目標(biāo),只需核對并記錄,但不能完成時就說明出現(xiàn)變異,就要明確是什么地方偏離了標(biāo)準(zhǔn),查找主要原因、明確治療問題并進(jìn)行評估,將相關(guān)處置辦法記錄在案。在臨床路徑設(shè)計、運用、評價、再修訂的過程中,使腦出血康復(fù)治療質(zhì)量得到不斷提高。
因此,在腦出血的康復(fù)治療中,通過臨床路徑,為患者制定了一套科學(xué)個體化的康復(fù)治療方案,把在康復(fù)治療中有效的物理治療、手法治療、藥物治療、評定有機結(jié)合在一起,借助“康復(fù)單元”模式,通過程序中的時間順序進(jìn)行康復(fù)治療。規(guī)范的治療方案為臨床路徑管理的實施提供了可靠基礎(chǔ),使康復(fù)小組人員有效地參與整個康復(fù)治療過程,促使整個方案更加完善,療效得到提高,有效地促進(jìn)腦出血患者肢體運動功能恢復(fù),減少殘疾,改善生活質(zhì)量,最大程度地使患者回歸部隊和家庭。
[1]彭斌.腦出血的治療進(jìn)展[J].中國神經(jīng)免疫學(xué)和神經(jīng)病學(xué)雜志,2012,19(3):164-166.
[2]Foley NC,Zettler L,Salter KL,et al.In a review of stroke rehabilitation studies,concealed allocation was under reported[J].J Clin Epidemiol,2009,62(7):766-770.
[3]中華神經(jīng)科學(xué)會,中華神經(jīng)外科學(xué)會.各類腦血管疾病診斷要點[J].中華神經(jīng)科雜志,1996,29(6):379-380.
[4]韓清波.康復(fù)卒中單元管理模式對腦卒中患者康復(fù)效果的觀察[J].中國療養(yǎng)醫(yī)學(xué),2009,18(11):974-975.
[5]Pereira S,Graham JR,Shahabaz A,et al.Rehabilitation of individuals with severe stroke:synthesis of best evidence and challenges in implementation[J].Top Stroke Rehabil,2012,19(2):122-131.
[6]朱鏞連.腦卒中康復(fù)與神經(jīng)康復(fù)機制[J].中國康復(fù)理論與實踐,2003,9(3):129-132.
[7]Sharma N,Cohen LG.Recovery of motor function after stroke[J].Dev Psychobiol,2012,54(3):254-262.
[8]Knecht S,Hesse S,Oster P.Rehabilitation after stroke[J].Dtsch Arztebl Int,2011,108(36):600-606.
[9]Thomas D.A structured approach to brain injury rehabilitation[J].J Neurosci Rural Pract,2011,2(1):112-114.
[10]鄒婧瑜.臨床路徑的發(fā)展與應(yīng)用現(xiàn)狀[J].中國衛(wèi)生事業(yè)管理,2008,25(6):426-428.
[11]李偉揚,孫鐵,于晶,等.臨床路徑實施的影響因素及推進(jìn)措施探析[J].中國醫(yī)院管理,2012,32(7):31-32.
[12]Rinere O'Brien S.Trends in inpatientrehabilitation stroke outcomes before and after advent of the prospective payment system:a systematic review[J].J Neurol Phys Ther,2010,34(1):17-23.
Objective Cerebral hemorrhage survivors are often left behind obvious disabilities,and poor recovery of neurological function.This study investigates the feasibility and effect of implementing clinical pathways in cerebral hemorrhage rehabilitation,which is aimed at establishing a standardized rehabilitation system.Methods 68 patients were randomly divided into two groups.The clinical pathway group were treated according to the text and flow chart of the clinical pathway developed on the basis of literature research,case review and expert advice,while the control group
conventional rehabilitation.Both groups were evaluated for neurological deficit scores,motor function and activity of daily living,respectively before the rehabilitation,during the follow-up visits after 1,2 and 6 months of treatment.The results were statistically conducted.Results After rehabilitation,in terms of the comparison of neurological deficit scores and activity of daily living within group and between groups,the clinical pathway group were remarkably superior to the control group(P<0.05).Brunnstrom classification level of both groups increased,but there were more patients with level 4-5 in the clinical pathway group than in the control group.Conclusion In cerebral hemorrhage rehabilitation,a set of scientific and individualized rehabilitation treatment programs can be developed through clinical pathway design for patients.Resorting to the mode of“rehabilitation unit” by the order of time in the program of rehabilitation treatment can effectively promote the limb motor function recovery of the patients with cerebral hemorrhage,reduce their disabilities,and improve the quality of life.
Cerebral hemorrhage;Rehabilitation;Clinical pathway
1005-619X(2012)12-1065-03
2012-09-12)

