誤診為肺癌的肺結核CT表現分析
耿興東,田忠福,束長青
(揚中市中醫院放射科,江蘇 鎮江 212200)
近年來,肺結核和肺癌發病率呈上升趨勢,而兩者均有咳嗽、咯血等相似的臨床表現,同時,肺結核和肺癌CT征象的多樣性和重疊性,常給鑒別診斷帶來一定困難,成為做出正確影像診斷的阻礙。筆者收集2004年6月至2011年5月誤診為肺癌的肺結核共19例患者資料進行了回顧性研究,分析其影像表現及誤診原因,為臨床鑒別肺結核或肺癌提供一些幫助,避免一些結核患者不必要的剖胸手術和肺切除,爭取保留較好的肺功能。
1 資料與方法
1.1 臨床資料 本組患者19例,男性13例,女性6例,年齡為41~81歲,平均56歲,大于50歲以上者15例。主要臨床征象為咳嗽、咳痰18例,咯血14例,發熱10例,胸悶伴胸痛6例,消瘦7例;7例合并糖尿病。纖維支氣管鏡活檢病理確診6例,胸部穿刺活檢病理確診4例,手術病理確診8例,痰菌檢測陽性1例。
1.2 檢查方法 患者均經多排螺旋CT平掃及增強掃描,采用CT機型包括Siemense Sensation 64型,GE Hispeed CT/ipro,掃描條件為:管電壓120 kV,管電流120~130 mA,掃描層厚為1 mm或0.625 mm。圖像觀察:肺窗窗寬為1 400~1 600 HU,窗位為-600 HU,縱隔窗窗寬為400 HU,窗位為40 HU,重建層厚分別為5 mm,依病灶情況薄層1 mm或0.625 mm回顧性重建。重建冠、矢狀位為3 mm,增強掃描經高壓注射器注射碘海醇80 ml(300 mg/ml),注射速率常規為2.5~3.0 ml/s。
2 結果
2.1 部位 位于結核好發部位(上葉尖、后段及下葉背段)以外者12例(圖1),其中,上葉前段3例,舌段2例,中葉2例,下葉基底段3例,跨葉1例,多段分布1例。
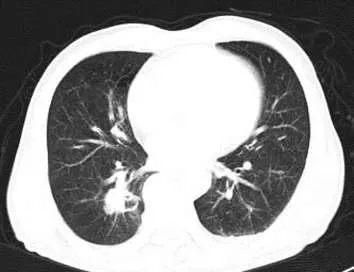
圖1 右肺下葉后基底段腫塊樣結核,邊緣見較長毛刺。
2.2 形態 本組誤診病例按形態分3種類型:①肺不張型2例(圖2),可見葉或段肺組織體積略縮小,支氣管狹窄或閉塞,鄰近葉間裂或肺門結構向患側略移位,伴相鄰胸膜略增厚。②片狀實變改變型2例(圖3),形態不規則,密度大致均勻,邊緣模糊,周邊散在纖維索條影,其他肺野或其周圍有粟粒樣結節影1例,可見支氣管充氣征1例。③結節樣或腫塊樣改變類型15例(圖4),此型最多,病灶常呈類圓形,邊緣欠光滑者13例,伴有毛刺影8例,病灶邊緣呈分葉表現6例,伴空洞3例,病灶內見支氣管擴張影2例,伴有鈣化致密影4例,周圍纖維索條影1例,病灶與胸膜相連伴胸膜增厚粘連2例,伴有相應肺門或縱隔及肺門淋巴結增大9例。
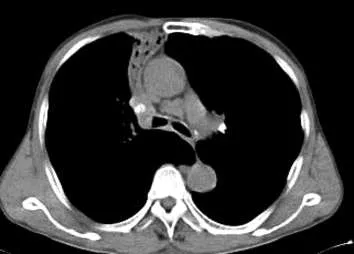
圖2 肺結核呈右肺中葉內側段不張改變,肺門淋巴結鈣化,縱膈增大淋巴結。
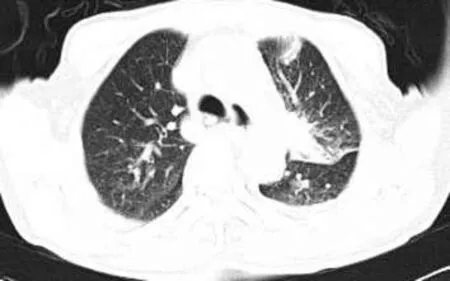
圖3 肺結核呈左肺上葉片狀實變樣改變,邊緣欠清晰。

圖4 同一患者,肺結核呈右側肺上葉腫塊樣改變,伴相連胸膜增厚。
2.3 病灶增強表現 19例中,輕度邊緣強化9例,不均勻強化6例,均勻強化4例;增強前后平均CT值差小于26 Hu 16例,增強前后平均CT值差大于26 Hu 3例(圖5)。
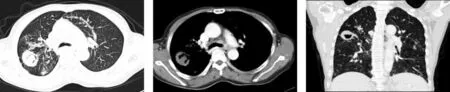
圖5 同一患者,肺結核伴有空洞,周圍見衛星病灶,實性部分強化大于26 HU,縱膈見多個小淋巴結影。
3 討 論
一般來說,結核病的診斷不難。近年來,肺結核發病率逐年增高。老年人特別是伴有糖尿病等一些免疫缺陷疾病的患者,肺結核顯著增多[1],糖尿病患者糖代謝紊亂、脂肪代謝障礙及維生素A生成減少,免疫力下降均是容易伴發肺結核的原因。部分患者發病部位和形態變化多樣,有時給診斷帶來困難。本組19例患者,50歲以上16例,占84.2%,最高年齡為81歲,其次,肺癌發病率在老年人中較高,使診斷者在面對不典型病變時過多的傾向考慮嚴重的疾病,造成誤診可能性增加。此外,成人原發性肺結核有增多趨勢,好發于上葉前段,舌段,及下葉基底段等通氣最大的部位,與傳統觀念中的結核好發部位有些差異。因此,應轉變思維定勢,不能僅根據發病年齡和發病部位來診斷肺結核。
3.1 形態 誤診為肺癌影像表現最多見的形態為結節或腫塊樣改變(15例)占78.9%。筆者認為,最主要原因為肺癌的最常見表現形態也是結節或腫塊樣表現。結核表現邊緣較光滑,淺分葉較多。這與其病理轉歸密切相關[2],主要為纖維組織包裹的干酪壞死灶或增殖性結核灶,邊緣有觸角狀突起或長纖維條索的干酪增殖結節融合,可呈分葉狀,常表現淺而光滑分葉,肺癌毛糙的邊緣和淺分葉則是由于癌細胞向四周不等速及侵襲性浸潤生長所致。相對于結節或腫塊型,片狀實變型及肺不張型出現率較少。片狀實變樣改變易使兩段以上受累,由于實變區為干酪灶,周邊有滲出,增殖改變,其內段、亞段支氣管通暢,這是結核直接蔓延及經血液、淋巴或支氣管播散所形成。與肺癌所致阻塞性炎癥不同,支氣管阻塞所引起的病變相對局限,常不跨葉分布[3]。筆者認為,肺不張型肺結核由于形態與肺癌導致的肺不張表現極其相似,從影像學上鑒別最為困難。CT掃描顯示肺段或肺葉支氣管壁增厚,管腔變窄,但受累支氣管周圍無腫塊影,有助于提示支氣管內膜結核。本組支氣管內膜結核經纖維支氣管鏡檢查見支氣管腔內菜花狀或乳頭狀呈新生物腔內突起,通過刷片及活檢病理確診為支氣管內膜結核。結核空洞一般壁或厚或薄,但常較光滑,如內壁不光整,但可見特征性衛星灶和引流支氣管,也常考慮為結核[4-5]。肺癌空洞一般常表現為偏心型、厚壁,薄壁型較少見。如出現明顯較多細小的較短毛刺征表現或短毛刺比例較多,則肺癌可能性大。其病理基礎為瘤周受侵而拉直的肺支架結構,如細支氣管、小血管和小葉間隔等,也有部分是周圍肺組織不規則纖維結締組織增生反應,表現為從病灶邊緣向周圍伸展的無分支,呈放射狀,直而有力的細短線條影,良性結節也可見毛刺,主要是病灶的滲出、增生及纖維化所形成[6]。鈣化的表現特征,結核主要以結節狀或斑片狀致密影出現,常伴有肺門或縱隔淋巴結的鈣化(圖4);肺癌鈣化特點較多呈斑點或沙粒狀。
3.2 淋巴結的改變 本組病例見肺門及縱隔淋巴結增大的有9例(圖4)。結核性淋巴結腫大有時伴有鈣化,且淋巴結腫大不如肺癌所致淋巴結增大明顯,增強掃描可見淋巴結環形強化較多。筆者認為,如病灶呈結節或腫塊樣,合并有肺門及縱隔淋巴結腫大,對診斷者的迷惑性大增,使其誤診為肺癌可能性大大增加。
3.3 病灶增強的改變 部分肺結核病變由于形成缺乏血供改變,因而造影劑進入病灶中心量常偏少,故強化不明顯,增強前后平均CT值相差小于26 Hu,有2例增強前后平均CT值相差大于26 Hu,可能為急性進展期肺結核周圍常有炎性血管的增生和充血反應,其病灶表現為強化很明顯,其最大強化凈增值高達約51.06 Hu(圖5),故實際工作中,不能僅以CT凈增值大小來區分良惡性肺病變[7]。
總之,肺結核與肺癌在CT檢查中征象復雜,二者往往容易相互混淆,但二者間的征象出現率存在一定的差異,對各個征象的詳細分析和比較是鑒別診斷重要依據,單個征象對于肺結核和肺癌鑒別診斷常受到不同程度限制。同時,影像科醫生也應詳細了解患者的臨床表現,有2個病例,由于診斷醫師未及時了解到患者有輕度結核中毒癥狀,導致誤診,因此,在鑒別診斷中應結合多個征象綜合分析并密切結合臨床,更有利于得出正確結論。
[1]劉新忠,徐西香,雷 鳴.糖尿病患者肺結核的影像特點[J].放射學實踐,2007,22(9):935-938.
[2]李鐵一.肺部疾病的X線影像及其病理基礎[M].北京:人民衛生出版社,1985:76,104,112.
[3]孫鵬飛,肖湘生,李惠民,等.周圍型肺孤立性病灶支氣管形態改變的影像特征與病理對照研究[J].癌癥,2008,27(12):1293-1296.
[4]李邦國,馬大慶,劉 曄,等.肺結核單發厚壁空洞CT誤診為周圍型肺癌空洞原因分析[J].中國醫學影像技術,2009,25(8):1387-1389.
[5]余庭山,孟家曉,龍顯榮.多層螺旋CT鑒別診斷肺結核單發空洞與癌性空洞的價值研究[J].海南醫學,2010,21(1):98-99.
[6]Parrona P,Torresa I,Pardoa M.The Halo Sign in computed tomography images:differential diagnosis and correlation with pathology findings[J].Arch Bronconenmol,2008,44:386-392.
[7]單秀紅,鄭金旭,王 緒,等.周圍型肺腺癌增強CT與血管生成的相關研究[J].臨床放射學雜志,2004,23(11):1004-1006.

