糖尿病合并charcot關節病2例及文獻復習
劉俊祥 王志發
糖尿病合并charcot關節病2例及文獻復習
劉俊祥 王志發
糖尿病;charcot關節病; 關節病; 神經原性
charcot關節病是一種骨關節的慢性進展性疾病,表現為喪失感覺神經支配的肢體骨和關節的痛性或無痛性破壞。1936年,Jordan發現糖尿病與神經性骨關節病的關系,提出了糖尿病神經性骨關節病(DNOAP)的概念。因為其早期的臨床表現輕微,當疾病進展到骨結構畸形和組織缺失乃至受到截肢的威脅時才得以診斷。現將筆者所見2例糖尿病charcot關節病患者的臨床影像學特征及診治報道如下,并結合國內外文獻報道的臨床資料進行討論。
1 病例介紹
病例1,患者,女,33歲,1型糖尿病病史19年,有嚴重的周圍神經及植物神經病變,雙眼白內障晶體置換術后,糖尿病視網膜病變Ⅲ期。近5年無誘因反復出現雙足踝、足背間斷性腫脹,皮溫升高,膚色異常,大泡,足部潰瘍,左足為重,約1年后右足受累,雙足無疼痛及活動受限。近2年出現雙足畸形,如圖1a所示。局部查體:雙足畸形,以右足為重,右足呈巖石底畸形,如圖1b所示。雙足踝以下膚色異常,腫脹,無破潰,皮溫正常,雙側足背動脈搏動減弱,雙下肢末端痛、溫覺減退,10 g尼龍絲試驗(+),Rydel-Seiffen分級音叉試驗:2/8,膝反射、跟腱反射減弱,雙側病理反射陰性。踝/肱指數為1.1。雙足正側位片如圖2所示。
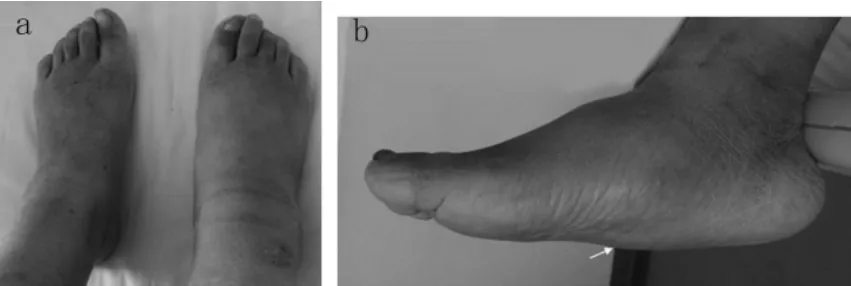
圖1 雙足腫脹,膚色異常,畸形,尤以右足為重。箭頭所示右足呈巖石底畸形
病例2,患者,男,45歲,1型糖尿病病史18年,合并糖尿病腎病Ⅴ期,糖尿病視網膜病變,糖尿病周圍神經及植物神經病變。1月前輕微外傷出現右手中指遠端皮膚破潰,面積0.8 cm×0.8 cm,分泌物少,局部肉芽組織新鮮,周圍組織腫脹,膚色異常。無皮溫升高,無疼痛及活動受限。照片及X光片如圖3所示。
2 討論
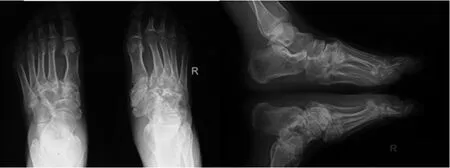
圖2 雙足正側位片
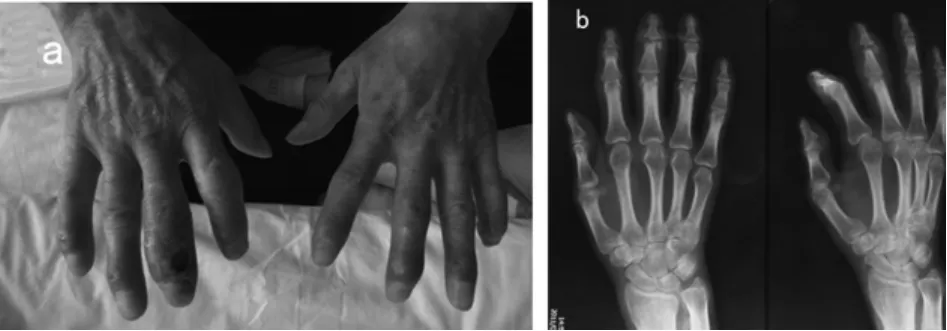
圖3 右手照片及右手關節正側位片
糖尿病是charcot關節病常見的病因。約有0.3%~0.5%的糖尿病患者合并本病[1]。其他常見的病因有麻風、中樞神經系統梅毒、慢性酗酒、脊柱裂、腦癱、脊髓脊膜突出、脊髓空洞癥、腎臟透析及先天性痛覺缺如等。發生charcot關節病的平均年齡為57歲,糖尿病病史約為15年,其中80%的患者超過10年,60%超過15年。男、女發病無明顯差別。約5.9%~39.3%患者為雙側病變。好發部位是足和踝關節,少數發生在膝、腕、肘、肩胛和脊柱[2]。最好發的部位是跗跖關節[3],引起足弓塌陷,導致足部巖石底畸形。本文報道2例年齡均較小,考慮為1型糖尿病發病年齡較小有關。病史均超過15年。病例1為典型的足踝關節病變,且雙側受累。病例2患病部位臨床很少報道。
目前其發病機制有神經創傷理論和神經血管理論等多種學說[4]。由于糖尿病神經病變導致骨關節失去了對多次重復創傷的保護性作用,使關節及關節面變得不規則、骨質碎裂和骨折,關節脫位和半脫位,骨質吸收及關節周圍韌帶損傷,感覺神經損傷的同時,交感神經也可喪失功能,引起其支配區域的血管擴張、充血和破骨細胞活性增強,進而導致骨吸收、溶解和碎裂。上述因素共同作用,最終導致關節完全破壞。例1及例2患者均在明顯的周圍神經病變的基礎上發生骨關節的改變。
臨床上charcot關節病可分為3個階段:急性發作期,骨質破壞/畸形期,放射線學鞏固和穩定期[1]。典型的急性發作期往往呈炎性反應征象,表現為關節局部明顯水腫、充血,患側皮溫較對側高出2℃,感覺喪失,這個時期的X線表現可以正常,但是锝MDP骨掃描發現早期的骨損傷。最近的研究提示,MRI可以發現早期的活動性 Charcot關節病[5]。一旦發生關節畸形或出現X改變,就預示已進入了骨破壞階段。足部X線檢查的一個早期改變是1、2跖骨的間隙變寬,后期的嚴重改變可顯示骨破碎、骨折、新骨的形成、半脫位和脫位。當關節不再發紅、發熱,可能仍有腫脹,但雙側對比皮溫小于2℃,X線檢查顯示骨折愈合、硬化和骨重建則提示進入放射學鞏固和穩定期。根據上述的描述,病例1、2均進入放射學鞏固和穩定期。
目前國內外治療糖尿病Charcot關節病包括保守與外科干預治療。急性期治療的重點是制動和減壓,防止受累肢體承重,并保護另一側肢體免受額外的壓力。通常采用石膏鑄形非完全制動,全接觸鑄形可預防畸形發展,應在診斷后立即開始使用。使用全接觸石膏支具固定治療時,不要覆蓋有潰瘍的部位,以利于潰瘍的治療。因水腫減輕,支具變得松弛,則必須重新更換,避免皮膚損傷和療效減低。在密切觀察下,4~6周后可輔用拐杖練習非負重行走,在紅腫消退、皮溫和健側接近時或患足與健側溫差在2℃以內,才可拆除石膏支具。如果有骨畸形、脫位和骨折,石膏支具持續用3~6個月,甚至更長,直到病變得到控制[1]。急性期通常不考慮手術治療。
放射學固定和穩定期:可穿戴支具或矯形鞋。最近一項研究表明,在使用TCC制動后,配合治療鞋或定制的足部矯形器,可使一半的中足Charcot足患者不需手術而成功控制[6]。當出現明顯的關節不穩和固定畸形時,則需外科手術治療。本文例1患者因經濟條件欠佳未使用帶支具鞋墊的定制鞋,加強足部護理教育,避免足潰瘍的發生。例2患者主要給予制動治療,因局部潰瘍未給予石膏支具固定。
如果足部骨畸形影響骨愈合或使潰瘍反復發生,足踝關節不穩定或固定畸形使患者不能穿戴支具或矯形鞋,可使用手術治療[7]。通過分析利弊,權衡得失,慎重選擇手術,提高患者生活質量。
[1]于德民,王鵬華.糖尿病足診治實踐彩色圖解[M].天津:天津科技翻譯出版公司,2006:63-71.
[2]李仕明.糖尿病足與相關并發癥的診治[M].北京:人民衛生出版社,2002:288 -230.
[3]Pinzur MS,Shields N,Trepman E,et al.Current practice patterns in the treatment of Charcot foot[J].Foot Ankle Int,2000,21:916-920.
[4]Franz - Xaver Koeck,Verena Bobrik,Alexander Fassold,et al.Marked Loss of Sympathetic Nerve Fibers in Chronic Charcot Foot of Diabetic Origin Compared to Ankle Joint Osteoarthritis[J].Inc.J Orthop Res,2009,27:736 -741.
[5]T.Schlossbauer,T.Mioc,S.Sommerey,et al.Magnetic Resonance Imaging in Early Stage Charcot Arthropathy Correlation of Imaging Findings And Clinical Symptoms[J].Eur J Med Res,2008,13:409-414.
[6]Pinzur M.Surgical versus accommodative treatment for Charcot arthropathy of the midfoot[J].Foot Ankle Int,2004,25:545 -549.
[7]張建中.糖尿病神經性骨關節病[J].國外醫學·內分泌學分冊,2004,24(5):310 -311.
10.3969/j.issn.1674 -4985.2012.05.052
017000內蒙古鄂爾多斯市中心醫院
劉俊祥
2011-12-27)
(本文編輯:李靜)

