30例危重癥和死亡手足口病臨床分析*
宋曉玲 李莎 林艷榮
自2008年以來,中國多次發生手足口病疫情在全國各地流行,少數患兒病情進展迅速,病死率高。2012年3月以來,廣西再次暴發手足口病流行,而且來勢兇猛,重癥及死亡病例急劇增加。本研究回顧性分析2012年3-6月確診并收治ICU的危重癥(3、4期)手足口病30例(其中死亡6例)患兒的病歷資料,旨在進一步認識本病的臨床特點,合理治療,提高搶救成功率,降低死亡率。現分析如下。
1 資料與方法
1.1 一般資料 本院住院部自2012年3-6月共收治HFMD患兒682例,其中收治ICU危重癥手足口病30例(4.39%),治愈率99.1%(676/682);死亡6例,死亡率為0.87%(6/682)。診斷手足口病3期19例,4期11例。
1.2 診斷標準 所有病例的診斷和分型均符合我國衛生部發布的《手足口病診療指南(2010年版)》以及《腸道病毒71型(EV71)感染重癥病例臨床救治專家共識(2011年版)》的臨床診斷標準[1]。
1.3 研究方法 查閱相關病案,回顧性分析發病年齡、性別、癥狀、體征、治療、轉歸等;總結血常規、血糖、心肌酶、乳酸、病原學檢查等輔助檢查結果。
2 結果
2.1 基本情況 收治的30例病例中,男22例(73.3%),女8例(26.6%)。最小5個月,最大8歲4個月。其中0~3歲19例(63.3%),3~5歲7例(23.3%),大于5歲4例(13.3 %)。死亡6例中,9個月~3歲共3例,3~6歲共3例。
2.2 就診情況 30例患者中,發病3 d內就診者18例,發病超過3 d就診者12例;死亡6例中,所有病例都有2次以上轉診,到本院就診時間均為發病3~5 d。
2.3 臨床表現見表1。

表1 24例危重癥及6例死亡病例主要癥狀體征和構成比 例(%)
2.4 實驗室資料見表2。
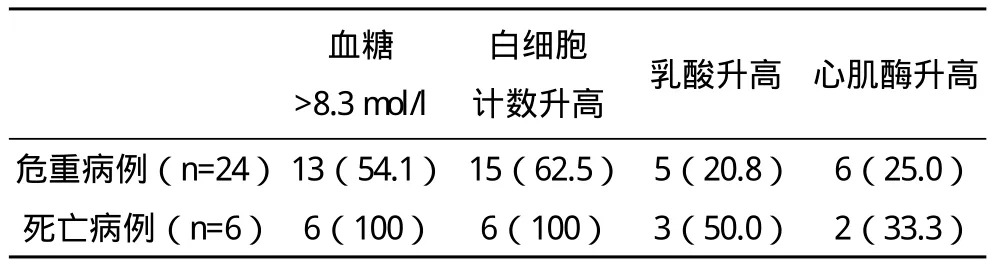
表2 24例危重癥及6例死亡病例實驗室資料及構成比 例(%)
2.5 病原學 全部患兒采集咽試子和肛試子標本,采用實時熒光定量核酸檢測(RT-PCR)腸道EV71和COXA16。EV71陽性18例(60.0%),其中6例死亡者,EV71陽性5例(83.3%);COXA16陽性2例(6.66%),其余均為陰性。
2.6 治療 全部病例給予甘露醇[0.5~1.0 g/(kg·次)]脫水降顱壓,每4~8小時一次,病情危重時,開始3、4劑可增至每1~2小時一次。必要時加用呋噻米1 mg/kg,人血白蛋白2.5~5 g/次。限制入量60~80 ml/(kg·d)。酌情應用糖皮質激素治療,甲基強地龍1~2 mg/(kg·d)。靜脈注射免疫球蛋白,總量1 g/(kg·d),連用2 d。血壓高、心率快、外周循環差者及時應用血管活性藥物阻斷交感神經興奮性,如米力農0.5~0.75 μg/(kg·min)。11例患兒給予氣管插管正壓機械通氣,這些病例均在入院后1~8 h出現肺水腫和肺出血,通過增加PEEP(最高達20 cm H2O)控制病情,盡量減少頻繁吸痰等。期間4例出現低血壓休克,應用多巴胺、腎上腺素和去甲腎上腺素等。根據血氣、X線胸片結果隨時調整呼吸機參數。給予抗病毒、預防細菌感染、維持多臟器功能等綜合治療。
2.7 住院時間及轉歸 最長住院16 d,最短10 h,平均9.83 d。治愈24例,未發現肢體功能障礙等后遺癥;給予氣管插管正壓機械通氣治療11例,治愈5例,死亡6例,其中4例機械通氣治療不超過16 h,1例3 d、1例9 d后多臟器功能衰竭死亡。
3 討論
手足口病是兒科常見急性傳染病之一,由多種腸道病毒引起,大多數患兒病情較輕,一周內自愈;少數危重癥病例可引起腦炎、腦干腦炎、神經源性肺水腫、呼吸循環衰竭等致命性并發癥,并在短時間內死亡,在社會上造成不小的恐慌,也給醫務人員的救治增加很大壓力。引發手足口病的腸道病毒有20多種,EV71和COXA16最多見,EV71感染更是危重癥病例的主要原因。本組危重癥病例和死亡病例EV71感染率分別是60%和83.3%,與文獻報道一致[2-3]。本組病例患兒年齡0~3歲發病率高,占63.3%,與以往報道相一致。本組病例均合并腦炎、腦干腦炎;以發熱(多為高熱)、嘔吐、精神差、嗜睡或昏睡、驚跳、肢體抖動、站立不穩、呼吸急促或節律改變、心率增快、肢端冷、血壓升高等為主要表現,死亡病例除了上述表現,更多出現口唇發紺(100%)、咳粉紅泡沫痰(83.3%)、肺部啰音(100%)等表現,與衛生部的《手足口病診療指南》判斷指標相符,同時提示神經源性肺水腫是小兒手足口病最嚴重的并發癥和主要死因[4-5]。
本研究危重癥病例和死亡病例中血糖升高分別為54.1%和100%,提示高血糖可作為判斷病情輕重的一個重要指標。有研究指出,對高血糖患兒進行強化胰島素治療可顯著改善炎癥反應,血糖控制在7.8 mmol/L之內的重癥患兒的生存概率是血糖大于11.1 mmol/L的5.52倍[6]。本組全部病例顯示外周白細胞、乳酸、心肌酶有不同程度增高,且以死亡病例增高更為顯著,因此亦可作為危重癥參考指標,同時也印證了危重癥病例造成腦損傷后交感神經興奮導致的機體內環境紊亂。
本組病例治療體會是,盡早應用高頻次甘露醇脫水降顱壓,必要時加用呋噻米和(或)人血白蛋白;應用糖皮質激素減輕炎癥反應;大劑量靜脈注射免疫球蛋白阻斷病毒復制,刺激機體產生相應的抗病毒抗體,中和腦內病毒抗原和有害物質,減少脫髓鞘程度,及早緩解高濃度病毒血癥對機體的損傷[7]。血壓高、心率快者及時應用血管活性藥物米力農阻斷交感神經興奮性。這些措施可以有效阻止病情進展,減少機械通氣病例。對出現呼吸急促或節律改變、肢端冷、口唇發紺、咳粉紅泡沫痰、肺部啰音等表現的11例患兒盡早給予氣管插管正壓機械通氣,治愈5例,未遺留后遺癥。本組死亡高達6例,主要原因是存在轉診多次,診療不及時,就診時多已出現肺水腫、肺出血、循環障礙等嚴重病情才轉入本院,失去搶救最佳時機,大多在入院后16 h內死亡[8]。綜上所述,對臨床診斷危重癥手足口病患兒,必須密切關注其高危因素,盡早給予有效治療措施,早期機械通氣,才能提高搶救成功率,降低病死率。
[1]衛生部衛生廳.衛生部辦公廳關于印發《手足口病診療指南(2010年 版 )》 的 通 知.(2010-04-20).http://baike.baidu.com/view/3531357.htm.腸道病毒71型(EV71)感染重癥病例臨床救治專家共識(2011年版).(2011-05-13 ). www.moh.gov.cn.
[2]楊文升.104例兒童重癥手足口病的臨床特征分析[J].重慶醫學,2011,40(17):1722-1724.
[3]吉訓琦.31例兒童重癥手足口病臨床特點分析[J].中國熱帶醫學,2011,11(9):1125-1126.
[4]Wang S M,Liu C C,Tseng H W,et al.Clinical spectrum of enterovirus 71 infection in children in southem Taiwan,with an emphases on neurological complications[J].Lancet,1999,354(9191):1682-1686.
[5]郭紅梅.腸道病毒71神經系統感染[J].國外醫學:流行病學傳染病學分冊,2002,29(1):19-21.
[6]Verbruggen S C,Joosten K F,Castillo L,et al.Insulin therapr in the pediatric intensive care unit[J].Clin Nutr,2007,26(6):677-690.
[7]楊善志,都鵬飛.大劑量丙種球蛋白聯合甲潑尼龍治療小兒手足口病合并神經系統損害療效觀察[J].中國小兒急救醫學,2009,4(16):1672-1681.
[8]王芬娟,侯軍.68例重癥手足口病臨床觀察與護理[J].中國醫學創新,2011,8(22)96-97.

