標本不合格原因分析及防范整改建議
鄧小芳(重慶市北碚區中醫院檢驗科 400700)
隨著醫院診療手段的不斷發展,實驗檢查項目多、涉及的范圍廣,實驗室的數據和結果在臨床診斷依據中占據的比例越來越大,所以對檢驗結果的準確性要求也越來越高,準確的檢驗結果是要經過檢驗分析前、中、后3個階段的質量控制[1]。檢驗分析中和分析后的質量控制程序及實施措施,實驗室較有效地保證了檢驗質量的準確性。但是標本檢驗分析前階段的標本采集及送檢的質量控制是掌握在護士和醫生手中的,在各醫院目前都還是薄弱環節。
1 臨床資料
1.1 標本來源和種類2005~2011年本科室共收到病房標本約776000份,包括血液、尿液、糞便、腦脊液、胸、腹腔積液、細菌培養標本、心包液、關節液等,不合格標本9039份,不合格率1.16%。
1.2 不合格標本的標本類型分布見表1。
1.3 2005~2011年度不合格標本數量見表2。
1.4 不合格原因本院出現的不合格情況有溶血、凝固、稀釋、脂血、無標志、標志錯誤、量太多、量太少、未無菌送檢、抗凝劑錯誤、抗凝比例不當、標本混裝、送檢條件不當、采血管錯誤、抗生素使用后培養。
1.4.1 2005~2009年按不合格原因的標本份數依次排列前5位分別是:溶血、凝固、稀釋、無標志、標志錯誤。
1.4.2 2010~2011年按不合格原因的標本份數依次排列前5位分別是:標本與申請單不符或有標本無申請單、無標志、凝固、標志錯誤、量不準確。
1.5 不合格標本的科室分布除標志缺乏問題總是發生某一兩個科室外,其余不合格因素各科室間無明顯差異,由此說明全院護理隊伍中這項工作的培訓管理力度均不夠。

表1 不合格標本的標本類型分布
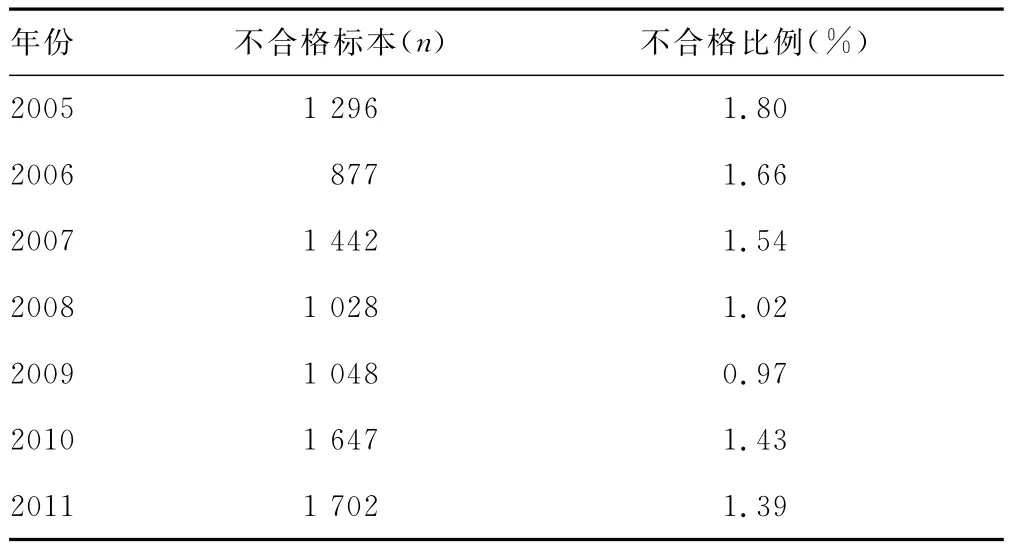
表2 2005~2011年度不合格標本數量
2 討論
2.1 2005、2006年的胸、腹腔積液和腦脊液的不合格率很高,達88.1%,原因在于當時采集胸、腹腔積液和腦脊液的標本數少,醫生采集的經驗少,檢驗科對此類標本的規范化要求未針對臨床規范;相比較而言血液、尿液和糞便的不合格數量遠大于胸、腹腔積液,但是不合格比例要遠遠低于胸、腹腔積液和腦脊液。
2.2 針對病房標本的不合格問題,檢驗科曾于2008、2009年2次對全院醫護人員做了標本采集培訓授課,這與2008、2009的不合格比例相對較低是一致的,由此說明培訓是有效的,確實降低了不合格比例。近2年來檢驗科也通過對病房的標本驗收及反饋不斷向病房的醫護人員灌輸標本采集要求,但是不合格率反而又升上去了,經過向護理部了解臨床護理隊伍的情況,發現護理隊伍不穩定、人員流動性太大是造成不合格率上升的根本原因。
2.3 2010、2011年的不合格標本比例最大的是糞便、尿液,主要是所送標本與申請單姓名不符最多,原因是護工送檢時未核對標本與申請單;其次是無姓名標志,這主要在某一、兩個科室,應該是護士長未嚴格要求每個護士執行大小便杯的標志;部分糞便標本與尿液標本裝在一個杯子里送檢,經過對患者的了解發現主要原因是護士交代患者或家屬時未講清楚或者患者未完全明白導致的低級錯誤。
2.4 細菌培養標本不合格在2010年比較突出,原因是因為2010年醫院對培養送檢比例的要求提高,細菌培養量從以前的每個月30、40例增加到200例左右,同時醫院發展太快,年輕的、新進醫生較多,所以規范性不夠。
2.5 以前常出現的溶血和稀釋2個常見不合格原因在近2年比較少見,由此說明護士對這兩種明顯的不合格情況比較熟悉,操作時比較注意避免。
2.6 近2年來標本量的采集不合格比較常見,應該是對真空采血管的使用不夠熟悉,同時也有真空采血管的負壓不準確的因素。
2.7 標本凝固主要是采完血未及時顛倒混勻或混勻次數不夠,也發現有護士對必須顛倒混勻的標本類型掌握不夠。
2.8 防范整改建議
2.8.1 檢驗科人員在驗收標本時要按照《檢驗科標本管理手冊》中標本驗收標準執行,不合格標本應該按《檢驗科標本管理手冊》中的不合格標本處理程序進行處理,嚴把標本質量關,保證標本來源合格[2]。
2.8.2 不合格標本一經確定,檢驗科人員立即與相關科室及人員取得聯系,講明重新采集標本的必要性,要求重新采集標本,以保證檢驗結果的真實可信,同時做好記錄工作[3]。
2.8.3 加強檢驗科與護理部的溝通,進行護理人員崗前培訓,使護理人員熟悉不同檢驗項目標本采集的不同要求,如采血量嚴格按照真空采血管上標示的刻度、血氣標本應避免空氣進入注射器、某些項目采血后輕輕顛倒混勻2~3次以避免溶血和血液凝固現象發生;尿液標本和胸、腹腔積液標本采集容器標志要與申請單相符、不得混入其他雜物、標本采集后要及時送檢等[4]。
2.8.4 特殊標本的采集還要對醫生進行培訓,特別是腦脊液、心包液等珍貴標本的規范化采集及送檢要求,新進醫生的崗前培訓中應作為必要課程[5]。
2.8.5 檢驗科應該深入臨床科室征求意見和建議,增進相互間的了解,以得到臨床醫生和護士的配合[6]。針對標本采集存在的諸多問題,將標本采集的注意事項、患者準備等信息分別以檢驗通訊的形式反饋,以此得到醫護人員和患者的配合與支持,進而促進和改善實驗室工作。
2.8.6 在定期的分析總結中檢驗科應該仔細分析存在問題的主要科室、主要人員,對這些科室和人員單獨培訓,強化意識,提高整改力度[7]。
2.8.7 在醫院創建三甲的進程中,抓緊對標本質量的管理工作是大好的時機,容易產生效果。
2.8.8 檢驗科可以向臨床提供標本采集手冊,以供醫護人員隨時查閱[8]。
2.8.9 病房護理人員對患者及陪護人員應加強健康宣教,指導患者留取正確的標本,交代清楚注意事項。
[1]柳枝,黃欣.基層醫院檢驗科標本不合格的特點分析及對策[J].實驗與檢驗醫學,2010,28(3):279-280.
[2]馬黎明,陳敬銀.臨床實驗室質量管理缺陷分析及改進建議[J].現代檢驗醫學雜志,2008,23(5):120-121.
[3]賴曉菲,張利萍.2008-2010年某醫院檢驗科不合格標本情況分析及質量控制[J].重慶醫學,2010,39(24):3365.
[4]王偉民.淺談護理工作對檢驗分析前質量的影響及對策[J].臨床檢驗雜志,2007,25(6):469-470.
[5]李曉洲,王永杰,陳復興,等.淺析醫學檢驗分析前質量管理[J].東南國防醫藥,2009,25(6):66-67.
[6]叢玉隆,尹一兵,陳瑜,等.檢驗醫學高級教程[M].北京:人民軍醫出版社,2010:58-60.
[7]舒玲,郭靚,羅嵐,等.華西醫院不合格微生物標本的特點分析及對策[J].現代預防醫學.2011,12.
[8]張國慶.檢驗分析前質量保證與臨床科室的關系[J].國際檢驗醫學雜志,2009,30(3):310.

