噴他佐辛用于乳腺癌術后自控鎮痛的臨床觀察與護理
曹麗娟
良好的術后鎮痛可抑制機體應激反應,有利于減少術后并發癥,促進傷口愈合,加快患者恢復,噴他佐辛是對阿片受體兼有激動和拮抗作用的藥物,能產生良好的鎮痛作用,現將噴他佐辛用于術后自控鎮痛的使用及護理報告如下。
1 資料與方法
一般資料選擇我院乳腺癌患者60例,ASA(美國麻醉學會)評分Ⅰ~Ⅱ級,年齡22~65歲,體重45~68 kg,術后均給予PCA鎮痛,隨機分為觀察組、和對照組,每組30例,雙盲對照觀察。
1.2 方法 兩組患者均采用氣管插管全身麻醉,術畢拔管后連接一次性靜脈自控輸注泵(江西奧格蘭)流速為4 ml/h,容量為200 ml。觀察組:噴他佐辛0.05 mg/(kg·h),對照組:嗎啡0.02 mg/(kg·h)。
1.3 觀察項目
1.3.1 視覺模擬評分法(VAS)評分 評價術后6 h(T1),12 h(T2),24 h(T3),48 h(T4)的疼痛程度。<3分為鎮痛良好,4~5分為鎮痛較好,6~7分為鎮痛較差,>7分為鎮痛無效。
1.3.2 鎮靜評分 清醒為1分,嗜睡為2分,睡眠狀態可喚醒為3分,深睡狀態為4分。
1.3.3 不良反應觀察 包括惡心、嘔吐、皮膚瘙癢、尿潴留和呼吸抑制等。
1.4 統計分析 所有數據采用SPSS 13.0統計軟件分析處理,計量資料以均數±標準差(±s)表示,組間比較采用單因素方差分析,以P<0.05表示差異有統計學意義。
2 結果
2.1 鎮痛和鎮靜效果 兩組VAS評分在術后四個時間段差異無統計學意義(P>0.05),都能提供滿意的術后鎮痛,但觀察組鎮靜評分均明顯低于對照組,見表1。
2.2 不良反應 兩組術后惡心、嘔吐、皮膚瘙癢、尿潴留、呼吸抑制等不良反應發生率見表2。觀察組惡心、嘔吐、皮膚瘙癢發生率明顯低于對照組。
表1 兩組VAS評分與鎮靜評分結果比較(±s)
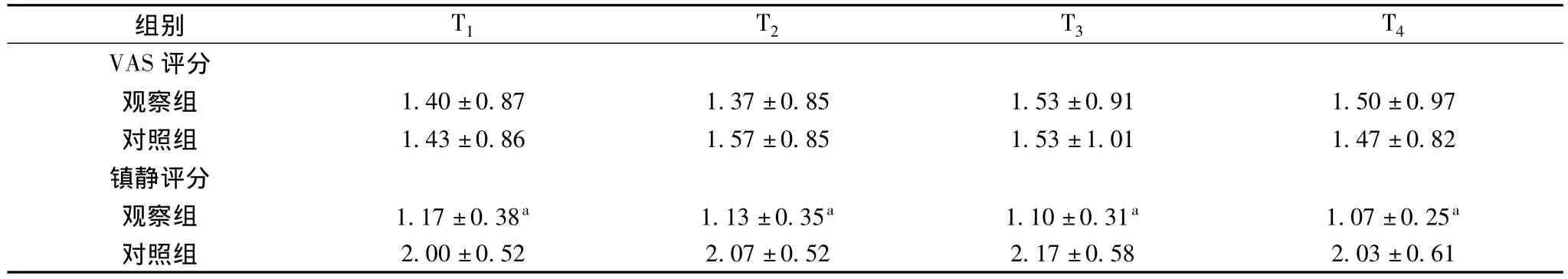
表1 兩組VAS評分與鎮靜評分結果比較(±s)
注:a與同時點對照組比較P<0.05
?

表2 兩組組不良反應情況比較
3 護理
3.1 術前護理 術前向患者介紹術后自控鎮痛的優點及使用方法,征得患者同意,說明用鎮痛泵不會影響傷口愈合,從而減輕患者的心理壓力及對疼痛的恐懼。良好的心理狀態可提高機體對麻醉及疼痛的耐受能力[1],緊張、憂郁、焦慮、恐懼及對康復失去信心等均可增加疼痛的程度,而疼痛加劇又反過來影響情緒[2]。
3.2 生命體征的觀察 術后自控鎮痛期間護士應每2 h巡視患者一次,測量血壓、脈搏、呼吸、體溫并做好記錄。了解術中麻醉藥物與術后首次使用鎮痛藥物的間隔時間[3],出現不良反應及時降低或停止鎮痛治療,立即通知麻醉醫生處理。
3.3 并發癥護理 ①呼吸抑制:發生率低但卻是致命的,患者出現嗜睡、呼吸<10次/min,SpO2<90%,應立即停用鎮痛泵,報告醫師并遵醫囑給予相應處理。②惡心、嘔吐:是常見的不良反應,患者惡心時將其頭偏向一側,避免誤吸。③尿潴留:術前留置導尿的患者,術后盡量保留導尿管;無保留導尿者可按摩或熱敷腹部,降低鎮痛泵給藥濃度。④皮膚瘙癢:嗎啡可促進機體釋放組胺致皮膚瘙癢,輕者1~2 d可自行消失,嚴重者囑避免抓破皮膚,引起感染。
4 討論
目前在術后鎮痛中應用較廣泛的阿片類藥物為嗎啡,其作用機制是通過激動 μ受體而起作用,但此類藥物惡心、嘔吐的發生率高,特別是女性患者由于激素和內分泌的影響,惡心、嘔吐等并發癥發生率更高[4]。噴他佐辛又稱為鎮痛新,和嗎啡一樣同屬阿片類鎮痛藥,但其作用機制不同。阿片類受體分為μ受體、κ受體和σ受體。激動μ受體的藥物會產生脊髓以上鎮痛、鎮靜,引起呼吸抑制,減少胃腸蠕動,引起惡心、嘔吐和藥物依賴性等不良反應;激動κ受體的藥物會產生脊髓鎮痛、鎮靜和輕度的呼吸抑制。噴他佐辛主要激動κ受體,對σ受體也有一定的激動作用,而對 μ受體則有一定程度的拮抗作用,可以起到良好的鎮痛作用,但較少引起惡心、嘔吐[5]。
本組結果顯示,觀察組在術后6、12、24、48 h時VAS評分與對照組差異無統計學意義(P>0.05),但鎮靜評分顯著低于對照組,很少引起患者嗜睡反應,而且惡心、嘔吐等不良反應發生率也明顯低于對照組,易于護理。
綜上所述,噴他佐辛用于術后鎮痛可達到良好的鎮痛效果,而不良反應發生率低,值得在臨床上推廣使用。
[1]劉昌丹,李玉肖.護理干預對普通外科術后留置自控鎮痛泵的影響.實用醫學雜志,2006,22(1):32-33.
[2]李小寒,肖小梅.基礎護理學.北京:人民衛生出版,2006:53.
[3]蔣宗濱.疼痛診斷學.北京:人民衛生出版社,2000:14.
[4]高翔,王士雷.芬太尼復合噴他佐辛術后鎮痛對婦科患者免疫功能的影響.山東醫學高等專科學校學報,2009,31(4):296-298.
[5]莊心良.現代麻醉學.第3版.人民衛生出版社,1999:526-527.

