早期腸內(nèi)營養(yǎng)治療和護理對高血壓顱內(nèi)出血患者預后的影響
索 鵬 王 晶 李徳珍 吳光慧 楊利容 李 珊
危重癥患者常伴有代謝改變而導致能量和蛋白消耗的增加。營養(yǎng)支持對危重患者很重要,可以看作是危重患者治療的基石。腸內(nèi)營養(yǎng)(enteral nutrition,EN)可以減輕營養(yǎng)損失引起的代謝反應,且可以降低感染發(fā)生率和患者住院時間[1-3]。本研究通過對高血壓顱內(nèi)出血患者行早期腸內(nèi)營養(yǎng)治療與護理,觀察其對高血壓顱內(nèi)出血患者住院死亡率的影響。現(xiàn)報道如下。
1 資料與方法
1.1 臨床資料 選擇2006年2月~2009年8月于我科住院治療的高血壓顱內(nèi)出血患者103例,男63例(61.2%),女40例(38.8%)。平均年齡為(60.8±13.7)歲。平均住院時間為(24.7±20.6)d。所有患者均進行格拉斯哥(GCS)評分,GCS評分在3~12分的患者被納入本研究。高血壓顱內(nèi)出血由頭部CT診斷,研究患者均送入重癥監(jiān)護病房(ICU),嚴密觀察患者生命體征變化。
1.2 方法 根據(jù)腸內(nèi)營養(yǎng)實施的早晚將患者分為早期腸內(nèi)營養(yǎng)組(<48 h)和延遲腸內(nèi)營養(yǎng)組(≥48 h)。收集患者的性別、年齡、出血部位、初始GCS評分、入住ICU天數(shù)、1個月內(nèi)死亡率以及住院死亡率等一般資料。同時記錄可能的混雜因素,包括是否吸煙、是否飲酒、出血部位、血腫體積、發(fā)病前是否已有中風、糖尿病、心臟疾病等。比較兩組患者住院死亡率以及感染(如醫(yī)院獲得性肺炎、泌尿系感染以及敗血癥等)發(fā)生率的差異。
1.3 統(tǒng)計學處理 采用PEMS 3.1統(tǒng)計學軟件包進行統(tǒng)計學處理,兩組患者率的比較采用兩獨立樣本χ2檢驗,兩組計量數(shù)據(jù)的比較采用兩獨立樣本t檢驗,P<0.1的混雜變量包含在多變量分析模型中,混雜變量的分析采用多變量分析,相關性分析采用pearson相關系數(shù),α=0.05。
2 結(jié)果
根據(jù)實施腸內(nèi)營養(yǎng)的早晚將103例患者分組,兩組患者的基本情況見表1。早期腸內(nèi)營養(yǎng)組人數(shù)占多數(shù),為75例(72.8%)。
兩組患者初始GCS評分、血腫容積以及頭部CT顯示的腦室出血情況無統(tǒng)計學差異(P>0.05)。早期腸內(nèi)營養(yǎng)組醫(yī)院獲得性肺炎和敗血癥的發(fā)生率均低于延遲腸內(nèi)營養(yǎng)組(P<0.05)。103例患者中有42例(40.8%)伴有感染性并發(fā)癥,其中在早期腸內(nèi)營養(yǎng)組有27例(36.0%),低于延遲腸內(nèi)營養(yǎng)組15例(53.6%),但兩組間比較無統(tǒng)計學差異(P>0.05)。有18例(17.5%)患者于住院期間死亡,早期腸內(nèi)營養(yǎng)組有8例(10.7%)死亡,低于延遲腸內(nèi)營養(yǎng)組的10例(35.7%),差異有顯著統(tǒng)計學意義(P<0.05)。早期腸內(nèi)營養(yǎng)組患者ICU住院時間也明顯短于延遲腸內(nèi)營養(yǎng)組,其差異有顯著統(tǒng)計學意義(P <0.05)。
根據(jù)住院死亡率,103例患者的單變量分析結(jié)果如表2所示。存活組患者與死亡組患者血腫體積、初始GCS評分、腦室出血情況以及醫(yī)院內(nèi)獲得性肺炎的發(fā)生率有明顯差異(P<0.05)。相關性分析顯示,實施腸內(nèi)營養(yǎng)的間歇時間與ICU的住院時間長短(r=0.556,P<0.05)呈顯著相關性。
多元回歸分析對以下變量進行分析:年齡、糖尿病、早期實施腸內(nèi)營養(yǎng)(<48 h)、初始GCS評分、腦室出血情況以及醫(yī)院內(nèi)獲得性肺炎。在多元回歸分析模式中,我們排除了血腫體積,因為其與住院死亡率(r= -0.692,P <0.05)有很強的相關性。在多變量分析中,早期實施腸內(nèi)營養(yǎng)(OR=0.229,95%CI:0.066 ~0.793),醫(yī)院獲得性肺炎(OR=5.381,95%CI:1.621 ~17.865)和初始GCS評分(OR=1.482,95%CI:1.160~1.893)被證實是高血壓ICH患者住院死亡的獨立預測因子,見表3。

表1 103例高血壓顱內(nèi)出血患者基本情況
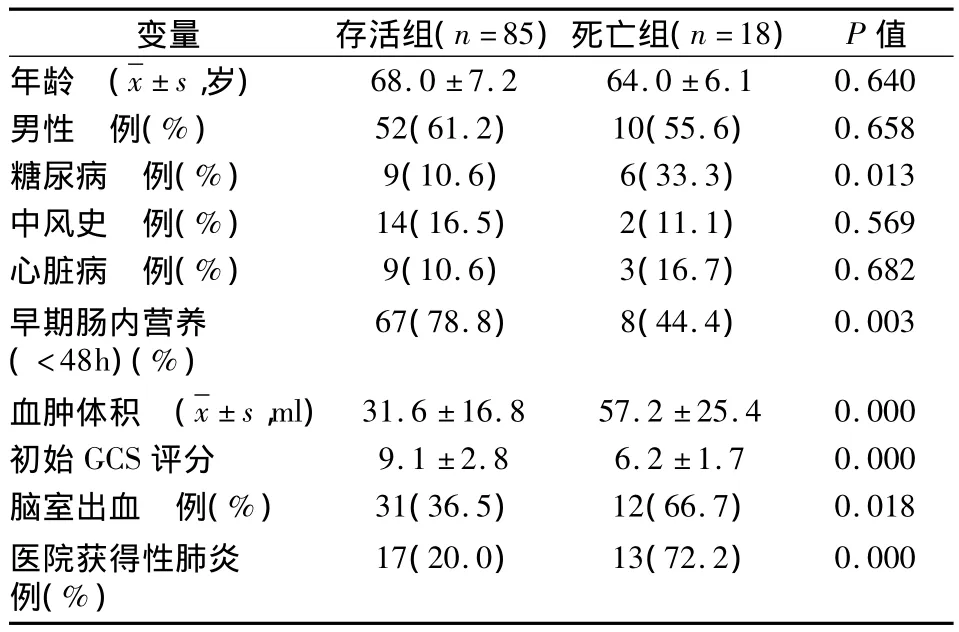
表2 103例高血壓顱內(nèi)出血患者單變量分析結(jié)果

表3 住院死亡率的多變量分析結(jié)果
3 腸內(nèi)營養(yǎng)治療與護理
3.1 腸內(nèi)營養(yǎng)液的配方 早期使用能全力或能全素,其三大營養(yǎng)物質(zhì)比例為:碳水化合物44%,脂肪29%,蛋白質(zhì)17%。滲透壓控制在250 mosm/L左右,能量密度控制在1.5 kcal/ml,碳氮比控制在100左右。
3.2 腸內(nèi)營養(yǎng)途徑 所有患者均通過鼻胃管或鼻空腸管,用Flocare 800型腸內(nèi)營養(yǎng)輸液泵均勻輸注腸內(nèi)營養(yǎng)液,速度為60~120 ml/h。
3.3 胃管的護理 采用分次灌注法,用50 ml灌食器,分次鼻飼,每2~3 h 1次,每次200~350 ml,每天鼻飼5~6次;鼻飼的第1個24 h,每2~3 h抽吸鼻胃管1次,觀察有無胃排空延遲;鼻飼前后均應用50 ml溫開水沖洗鼻胃管,防止食物堵塞胃管。
3.4 階段化腸內(nèi)營養(yǎng)護理 高血壓顱內(nèi)出血患者不同階段,患者所需的熱量和能量不同。急性期間由于創(chuàng)傷和應激反應,患者熱量和能量消耗增加,容易出現(xiàn)負氮平衡,而恢復期患者的熱量和能量消耗減少,故應根據(jù)患者所處疾病的不同階段采取階段化腸內(nèi)營養(yǎng)護理措施。
3.5 并發(fā)癥的防治 高血壓顱內(nèi)出血行腸內(nèi)營養(yǎng)治療最常見的并發(fā)癥為消化道癥狀,引起的原因主要有:低蛋白血癥和營養(yǎng)不良、乳糖酶或脂肪酶缺乏、應用高滲性膳食、細菌污染膳食、營養(yǎng)液溫度過低或輸注速度過快等。出現(xiàn)此類并發(fā)癥應根據(jù)實際情況采用相應的處理,如控制營養(yǎng)液的輸注速度和溫度,糾正患者低蛋白血癥和營養(yǎng)不良狀態(tài)等。其次為食物反流與誤吸。對于出現(xiàn)此類并發(fā)癥者,應視情況抬高患者體位(頭抬高30°~45°),加用胃腸動力藥物以及將腸內(nèi)營養(yǎng)液從少量、低濃度開始輸注等。如采用上述方法仍出現(xiàn)反流者,應選擇空腸喂養(yǎng)。有些患者會出現(xiàn)腹脹與便秘,特別容易出現(xiàn)于高血壓顱內(nèi)出血患者應用甘露醇脫水后。一旦發(fā)生,應及時補充水分及膳食纖維可防止便秘。部分患者表現(xiàn)為高血糖癥:患者腦出血后機體處于應激狀態(tài),易引起血糖升高,嚴重者甚至出現(xiàn)酮癥或非酮癥高滲性昏迷。要預防此類并發(fā)癥的發(fā)生,在應激期應避免使用高糖液體和膳食,必要時需借助降糖藥物來糾正機體的糖代謝紊亂狀態(tài)。
4 討論
高分解代謝狀態(tài)在多數(shù)危重癥患者(如手術(shù)、腦外傷、腫瘤、中風患者)中很普遍。體重降低、負氮平衡和免疫功能紊亂是眾多危重癥患者的特征性反應。而這恰恰會使患者更容易出現(xiàn)急性炎癥和感染并發(fā)癥,從而增加患者的病死率[4,5]。
腸內(nèi)營養(yǎng)可以直接經(jīng)腸道吸收、利用,更符合生理,給藥方便,價格低廉,有助于維持腸黏膜結(jié)構(gòu)和屏障功能的完整性。目前關于早期行腸內(nèi)營養(yǎng)治療與高血壓顱內(nèi)出血患者預后的關系的報道還較少。研究指出,腸內(nèi)營養(yǎng)是預測重度顱腦損傷患者預后的關鍵指標之一[2]。有多項研究結(jié)果表明,早期(<24 h)實施腸內(nèi)營養(yǎng)能明顯降低危重癥患者的死亡率和醫(yī)院獲得性肺炎的發(fā)生率[6,7]。本研究顯示,早期實施腸內(nèi)營養(yǎng)和醫(yī)院獲得性肺炎是高血壓顱內(nèi)出血患者住院死亡率的獨立預測因子,這與之前報道的早期行腸內(nèi)營養(yǎng)可以提高高血壓顱內(nèi)出血患者預后效果相一致[8]。而研究顯示,早期實施腸內(nèi)營養(yǎng)能降低醫(yī)院獲得性肺炎和感染的發(fā)生率[9]。因此,早期實施腸內(nèi)營養(yǎng)對降低高血壓顱內(nèi)出血患者死亡率、改善患者預后至關重要。
本研究顯示,早期腸內(nèi)營養(yǎng)組醫(yī)院獲得性肺炎和敗血癥的發(fā)生率、患者住院死亡率均低于延遲腸內(nèi)營養(yǎng)組,ICU住院時間也明顯短于延遲腸內(nèi)營養(yǎng)組,其差異均有統(tǒng)計學意義(P<0.05)。表明早期對高血壓顱內(nèi)出血患者行腸內(nèi)營養(yǎng)治療和護理能降低患者獲得性肺炎和敗血癥的發(fā)生率,降低患者住院死亡率,改善患者預后。因此,在臨床和護理上對高血壓顱內(nèi)出血患者應積極采取早期腸內(nèi)營養(yǎng)治療和護理,力求使患者獲得更好的預后。
[1]Falcao de Arruda IS,de Aguilar- Nascimento JE.Benefits of early enteral nutrition with glutamine and probiotics in brain injury patients[J].Clin Sci(Lond),2004,106(3):287 -292.
[2]Formisano R,Voogt RD,Buzzi MG,et al.Time interval of oral feeding recovery as a prognostic factor in severe traumatic brain injury[J].Brain Inj,2004,18(1):103 - 109.
[3]Kompan L,Vidmar G,Spindler- Vesel A,et al.Is early enteral nutrition a risk factor for gastric intolerance and pneumonia[J].Clin Nutr,2004,23(4):527 -532.
[4]Field CJ,Johnson I,Pratt VC.Glutamine and arginine:immunonutrients for improved health[J].Med Sci Sports Exerc,2000,32(7S):S377-S388.
[5]李 榕,韓寶惠.腫瘤患者營養(yǎng)不良篩查評估及意義[J].中華腫瘤防治雜志,2007,14(6):1269 -1271.
[6]Nguyen NQ,F(xiàn)raser RJ,Bryant LK,et al.The impact of delaying enteral feeding on gastric emptying,plasma cholecystokinin,and peptide YY concentrations in critically ill patients[J].Crit Care Med,2008,36(5):1469 -1474.
[7]Pupelis G,Selga G,Austrums E,et al.Jejunal feeding,even when instituted late,improves outcomes in patients with severepancreatitis and peritonitis[J].Nutrition,2001,17(2):91 -94.
[8]張建軍,董偉峰,顧水均,等.重癥高血壓腦出血術(shù)后早期營養(yǎng)支持的臨床研究[J].中國危重病急救醫(yī)學,2004,16(9):552-555.
[9]Caparrós T,Lopez J,Grau T.Early enteral nutrition in critically ill patients with a high - protein diet enriched with arginine,fiber,and antioxidants compared with a standard high - protein diet.The effect on nosocomial infections and outcome[J].JPEN J Parenter Enteral Nutr,2001,25(6):299 -308.

