早期呼吸支持技術對重度急性有機磷農藥中毒患者療效和預后的影響
趙翔宇,郭 明,梁蘭玉,苗潤豐,董世童
(江蘇省揚州市第一人民醫院急診科,江蘇揚州,225001)
重度AOPP所致的急性呼吸衰竭(ARF)是患者死亡最常見的原因[1-2]。ARF早期準確的識別、人工通氣的及時實施是提高搶救成功率的關鍵[3]。為探討早期呼吸支持技術對重度AOPP患者療效和預后的影響,現就本院2005年1月~2011年6月收治的重度AOPP患者給予早期呼吸支持治療,并進行分組對照研究,報告如下。
1 資料與方法
選取本院2005年6月~2011年6月收治的重度AOPP患者68例。治療組35例,其中男8例,女27例,年齡14~82歲 ,平均(34.6±6.5)歲,服毒至開始救治時間30~180 min,平均(68.5±18.5)min,首次血膽堿酯酶活性(520.37±240.16)U/L;對照組33例,其中男7例,女26例,年齡 15~81歲,平均(37.5±6.2)歲;服毒至開始救治時間25~180 min,平均(69.5±19.2)min,首次血膽堿酯酶活性為(519.46±239.21)U/L。治療組誤食樂果11例,氧化樂果3例,敵敵畏7例,對硫磷2例,甲胺磷9例,混合有機磷農藥3例;服毒量 35~350 mL,平均(90.6±5.8)mL。對照組誤食樂果患者10例,氧化樂果3例,敵敵畏8例,對硫磷1例,甲胺磷7例,混合有機磷農藥中毒4例;服毒量40~400 mL,平均(92.3±2.7)mL。2組患者臨床資料差異無統計學意義(P>0.05),具有可比性。
2組常規基礎治療基本相同,均予常規阿托品及應用復能劑等綜合治療[3]。治療組早期給予呼吸支持,對照組未給予呼吸支持治療。比較2組患者住院時間、呼吸機使用時間、死亡率以及并發癥發生率。
早期呼吸支持指征:有明顯肌無力征象即可早期呼吸支持:①呼吸費力、節律改變、抽抑樣呼吸,輔助呼吸肌參與呼吸、煩躁不安,紫紺進行性加重;②血壓先高后低,心率先快后慢,減輕腦水腫治療無變化;③突然多汗,面色由潮紅轉為灰白,加大阿托品用量效果差;④精神狀態由興奮轉為抑郁、表情淡漠;⑤血氣分析:PaO2≤60 mmHg,PaCO2≥50 mmHg,加大吸氧濃度無改善,或SpO2持續低于90%。
2 結 果
2.1 2組患者住院時間、呼吸機使用時間、死亡率比較
治療組住院時間、呼吸機使用時間明顯少于對照組(P<0.01)。治療組無1例死亡,對照組死亡8例,治療組死亡率明顯少于對照組(P<0.01),見表1。

表1 2組患者住院時間、死亡率比較( x±s)
2.2 2組患者并發癥發生率比較
治療組患者并發吸入性肺炎和阿托品中毒各2例,治療組無缺血缺氧性腦病發生,治療組吸入性肺炎、阿托品中毒發生例數明顯少于對照組(P<0.01),見表2。
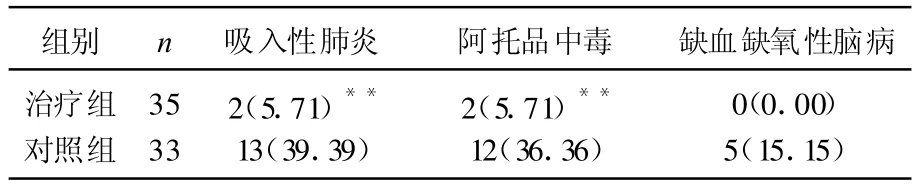
表2 2組患者并發癥發生情況比較[n,(%)]
3 討 論
AOPP發生呼吸衰竭的原因復雜,不同階段AFR的臨床表現及發生機制也不盡相同。第1高峰期在中毒最初48 h內,第2高峰多發生在中毒后2~7 d[4]。根據AFR的發病機制及臨床特征,將AOPP所致AFR分為中毒性肺水腫型、呼吸中樞衰竭型、解毒劑過量型和中間綜合征型[5]。無論哪種呼吸衰竭,一旦發生,如不能及早干預[6],即迅速造成患者的死亡,這也是造成AOPP搶救成功率低的主要原因。
本組資料顯示,對重度AOPP所致ARF患者給予早期呼吸支持,療效顯著,存活率顯著提高,住院時間及呼吸機使用時間顯著縮短,并發癥(吸入性肺炎、阿托品中毒)明顯減少(P<0.01),極大地改善了預后,表明早期呼吸支持干預,具有明顯的優勢:①做到及時性。血氣分析是臨床上AFR診斷的金標準,但重度AOPP通常迅速發展致AFR,只要肌無力明顯就可以行早期呼吸支持,不必等待血氣結果,如此便節約了留取標本進行化驗的時間;②早期開放氣道有足夠的反應時間,肌無力明顯的即使沒有呼吸肌麻痹也可以預防性氣管插管,因為這類患者往往會發展到呼吸肌麻痹,提前氣管插管可以在呼吸停止時及時接呼吸機或簡易呼吸機,避免了因延遲插管、困難插管而導致氣道開放延遲,防治缺氧對患者的進一步傷害[7];③有利于早期加強對呼吸道管理,減少因重度AOPP導致的窒息,吸入性肺炎的發生;④減少膽堿受體阻斷藥的用量,避免阿托品、鹽酸戊乙奎醚的過量和中毒;⑤不必顧慮使用地西泮、咪達唑侖等鎮靜催眠類藥物所致的呼吸抑制。
國外文獻顯示[8],延遲進行人工通氣可導致患者死亡。近年來采用膽堿受體阻斷藥、膽堿酯酶復能藥、抗感染、呼吸支持以及血液灌流等綜合治療方法已使其既往過高的死亡率有所下降[6-7],但AFR仍是其死亡的主要原因之一。臨床救治過程中出現明顯的肌無力表現時,應積極采取調整膽堿受體阻斷藥、膽堿酯酶復能藥用量、適量使用腎上腺皮質激素、加用脫水劑、納洛酮及呼吸興奮劑,糾正水、電解質紊亂等措施進行治療,藥物治療仍無好轉者應早期予呼吸支持治療,正確把握、早期干預已成為重度AOPP治療措施中必要而有效的選擇。
[1] 陸再英,鐘南山.內科學.第7版[M].北京:人民衛生出版社,2008:928.
[2] 張勝英,仲建紅,周春梅,等.急性有機磷農藥中毒致呼吸停止 21例搶救體會[J].實用臨床醫藥雜志,2005,9(12):49.
[3] 趙德祿,關 里,王漢斌,等.國內外肟類復能劑在救治有機磷農藥中毒中的應用[J].中華急診醫學雜志,2003,12(6):382.
[4] 呂 毅,孫 斌,莊福聚,等.早期人工通氣對急性有機磷農藥中毒并呼吸衰竭患者預后的影響[J].山東醫藥,2009,49(41):80.
[5] 楊國良,張卉英.有機磷農藥中毒致呼吸衰竭的分型治療[J].中國危重病急救醫學,2004,16(6):367.
[6] 王春亭,王可富.現代重癥搶救技術.北京:人民衛生出版社,2007:474.
[7] 李春勝.急診醫學高級課程[M].人民軍醫出版社,2010:558.
[8] Karalliedde L,Baker D,Marrs T C.Organophosphate-induced intermediate syndrome:actiology and relationships with myopathy[J].Toxicol Rev,2006,25(1):1.

