我院2007~2009年尿培養病原菌分布及耐藥性分析
劉敏,鄧瑛,何明春,楊莉莉
(成都市第三人民醫院實驗醫學科臨床檢驗部,四川 成都 610031)
尿路感染是最常見的感染性疾病之一,僅次于呼吸道感染,居于社區感染的第2位[1]。若尿路感染治療不合理或不徹底,將導致細菌耐藥性的增加,特別是多重耐藥菌株的產生和迅速傳播,如何控制和減少泌尿系感染,已受到越來越多的關注。我們對我院2007~2009年間臨床送檢的尿培養結果及微生物敏感性試驗情況進行回顧性分析,探討尿路感染病原菌分布及對抗菌藥物敏感性的變化,為臨床合理使用抗菌藥物提供依據,現將結果報道如下。
1 材料和方法
1.1 菌株來源
2007年1月1日~2009年12月30日我院門診和住院患者送檢的清潔中斷尿培養標本,共5392份。
1.2 儀器與試劑
VITEK-32全自動細菌鑒定儀及其配套 GNI、GPI、GNS、GPS鑒定及藥敏板(法國生物梅里埃公司)。MicroScan Walkaway 40及其配套陰性復合板NC31、陽性復合板PC20(美國DADE Behring公司)。血平板、麥康凱平板(重慶龐通生物技術開發公司)、柯瑪嘉顯色培養基(成都培洋工程公司)。藥敏紙片購自北京天壇藥物生物技術開發公司以及OXO ID公司(England)。API 20CAUX酵母菌鑒定條(法國Biomérieux公司)。質控菌株為金黃色葡萄球菌ATCC25923、大腸埃希菌ATCC25922和銅綠假單胞菌ATCC27853,均由衛生部臨床檢驗中心提供。
1.3 方法
留取清潔中段尿,用10μL接種環分別接種于血瓊脂平板及麥康凱平板上,置35℃培養18~48h。細菌培養陽性標準為:定量細菌培養菌落計數G-菌≥1×105CFU/ml、G+菌≥1×104CFU/ml[2]。2008年6月以前主要使用 VITEK-32進行菌種鑒定和藥敏分析,2008年6月以后主要使用MicroScan Walkaway 40系統,部分菌株輔以手工鑒定。大腸埃希菌產超廣譜β-內酰胺酶(ESBL)菌株的檢測根據結果按照美國臨床實驗室標準化委員會/臨床實驗室標準化協會(NCCLS/CLSI)2006年版標準判定,采用紙片擴散法表型確證試驗。
1.4 統計學方法
使用上海新和軟件公司的微生物軟件進行數據統計分析。采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 尿液標本陽性率
2007~2009年3年我院共送檢尿培養標本5392份,其中陽性標本3109份,陽性率為57.7%。每年的檢出情況為:2007年送檢尿培養標本1581份,其中842份為陽性標本,陽性率為53.3%;2008年送檢1848份尿液標本,陽性標本1093份,陽性率為59.1%;2009年送檢1963份尿液標本,陽性標本1174份,陽性率為59.8%。
2.2 病原菌分布及變遷
2007~2009年共分離出1253株革蘭氏陰性桿菌,占40.3%;963株革蘭氏陽性菌,占31.0%;893株念珠菌,占28.7%。1253株革蘭氏陰性桿菌中989株為腸桿菌科的細菌,為革蘭氏陰性桿菌中主要的致病菌,腸桿菌科占總陽性株數的31.8%;而非發酵菌只有247株占7.9%。963株革蘭氏陽性菌中腸球菌611株,占革蘭氏陽性菌的首位,腸球菌占總陽性株數的19.7%。在所有細菌中排列前5位的依次為:大腸埃希菌(21.2%)、腸球菌(19.7%)、葡萄球菌(3.9%)、銅綠假單胞菌(3.7%)、變形桿菌(2.9%)。893株念珠菌中光滑念珠菌527株,居首位,占總陽性株數的7.0%;其次為白色念珠菌,151株,占總陽性株數的4.9%。主要病原菌的分布情況見表1。
2.3 大腸埃希菌的耐藥性分析
送檢的尿培養標本中共分離出660株大腸埃希菌,居各類病原菌的首位,其中產ESBL菌株者占52.3%。大腸埃希菌對常用抗生素的耐藥率見表2。本組資料顯示,碳青酶烯類亞胺培南對大腸埃希菌抗菌活性最強,耐藥率在1%左右,其次為阿米卡星,耐藥率在7%左右,含酶抑制劑的抗菌藥物對大腸埃希菌較敏感,耐藥率在10%左右。大腸埃希菌對阿莫西林耐藥率高達90%以上,大腸埃希菌對喹諾酮類、磺胺類耐藥率>60.0%。對青霉素類、頭孢類、慶大霉素耐藥率>50.0%;除頭孢西丁外,其余頭孢類菌素和氨曲南3年耐藥率逐年上升。
2.4 腸球菌的耐藥性分析
送檢的尿培養標本中共分離出611株腸球菌屬,在尿路感染病原菌中占第2位。其中糞腸球菌分離出163株,占檢出腸球菌屬的26.7%,屎腸球菌分養出332株,占檢出腸球菌屬的54.3%,屎腸球菌是引起尿路感染的主要腸球菌。
從藥敏試驗結果可以看出,腸球菌屬的耐藥情況相當嚴重,且呈多重性耐藥性(表3)。其中屎腸球菌對青霉素類、喹諾酮類、紅霉素類的耐藥率均>90%,對氨基糖甙類藥物耐藥率也達70%;對利奈唑烷、喹奴普汀/達福普汀、萬古霉素的耐藥率較低,分別為2.2%、3.5%、5.8%;糞腸球菌對紅霉素類、四環素、利福平、喹奴普汀/達福普汀的耐藥率較高,>60%,對青霉素和氨芐西林的耐藥率約為20%,耐藥率最低的為利奈唑烷和萬古霉素,分別為1.5%和3.1%。糞腸球菌對青霉素耐藥率明顯低于屎腸球菌(χ2=317.23,P<0.005),對左氧氟沙星耐藥率明顯低于屎腸球菌(χ2=167.9,P<0.005),對氨芐西林的耐藥率也明顯低于屎腸球菌(χ2=259.9,P<0.005);而糞腸球菌對四環素的耐藥率則明顯高于屎腸球菌(χ2=66.57,P<0.005),對喹奴普汀/達福普汀的耐藥率也明顯高于屎腸球菌(3.5%)(χ2=230.35,P<0.005)。
2.5 其他常見細菌的耐藥情況
從表4可以看出,尿培養標本中銅綠假單胞菌對多數抗菌藥物的耐藥率相對較低,多在20%~30%,而變形桿菌和克雷伯菌對青霉素類、磺胺類、喹諾酮類和慶大霉素、頭孢類的耐藥率較高,多在50.0%以上,對碳青酶烯類耐藥率為0%。阿米卡星對幾類陰性桿菌的抗菌活性較好,耐藥率均<8%。肺炎克雷伯菌和奇異變形菌的ESBL檢出率分別為58.8%和40.2%。葡萄球菌屬對青霉素、紅霉素、磺胺類、喹諾酮類和慶大霉素的耐藥率>50.0%,而萬古霉素、利奈唑烷、喹奴普汀/達福普汀對葡萄球菌的抗菌活性保持強大,耐藥率均為0%。其中有90株對甲氧西林耐藥,耐甲氧西林金黃色葡萄球菌(MRSA)檢出率為58.8%;耐甲氧西林凝固酶陰性葡萄球菌(MRCNS)檢出率為86.2%。
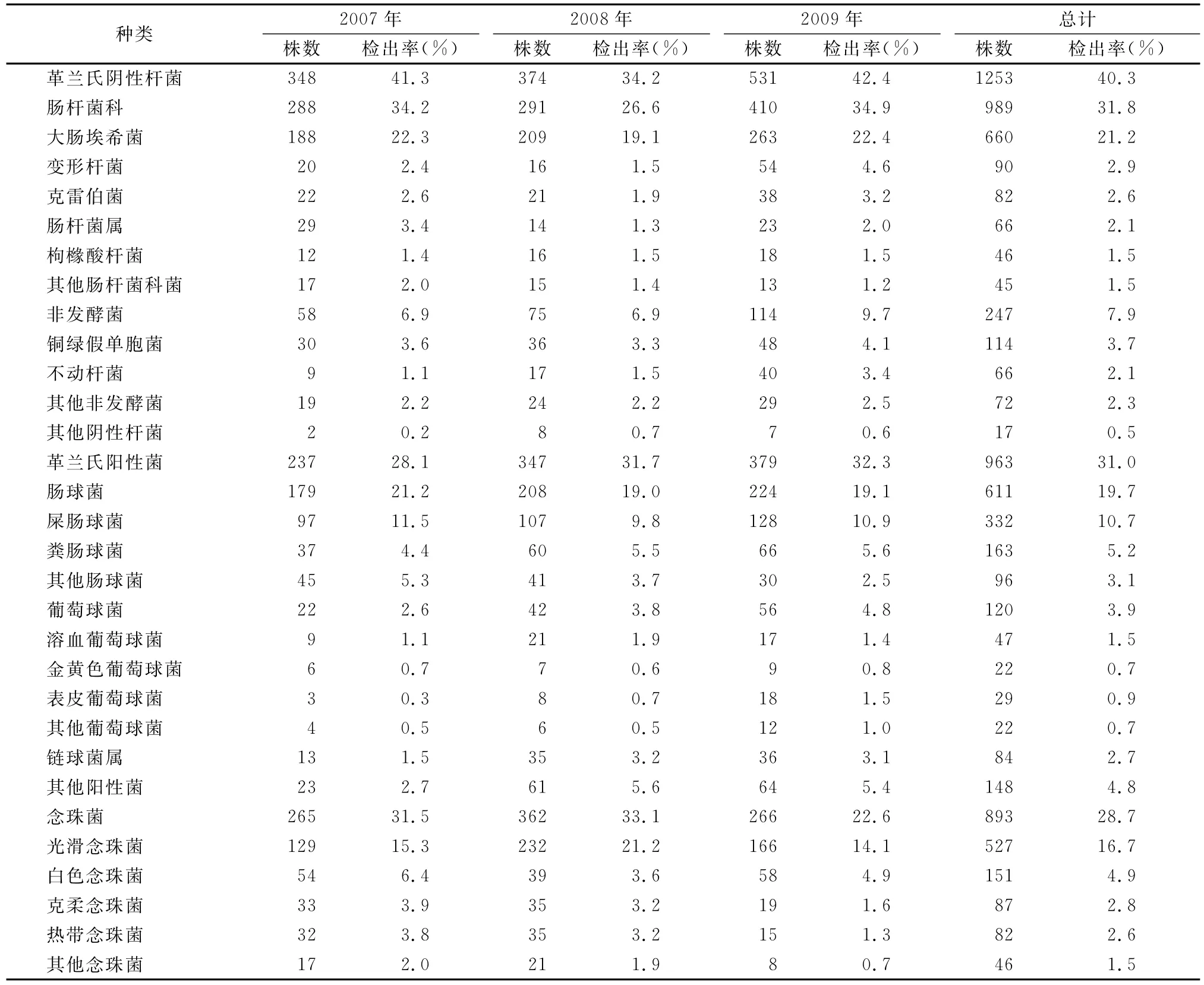
表1 病原菌的分布構成情況Tab.1 Distribution of Pathogen
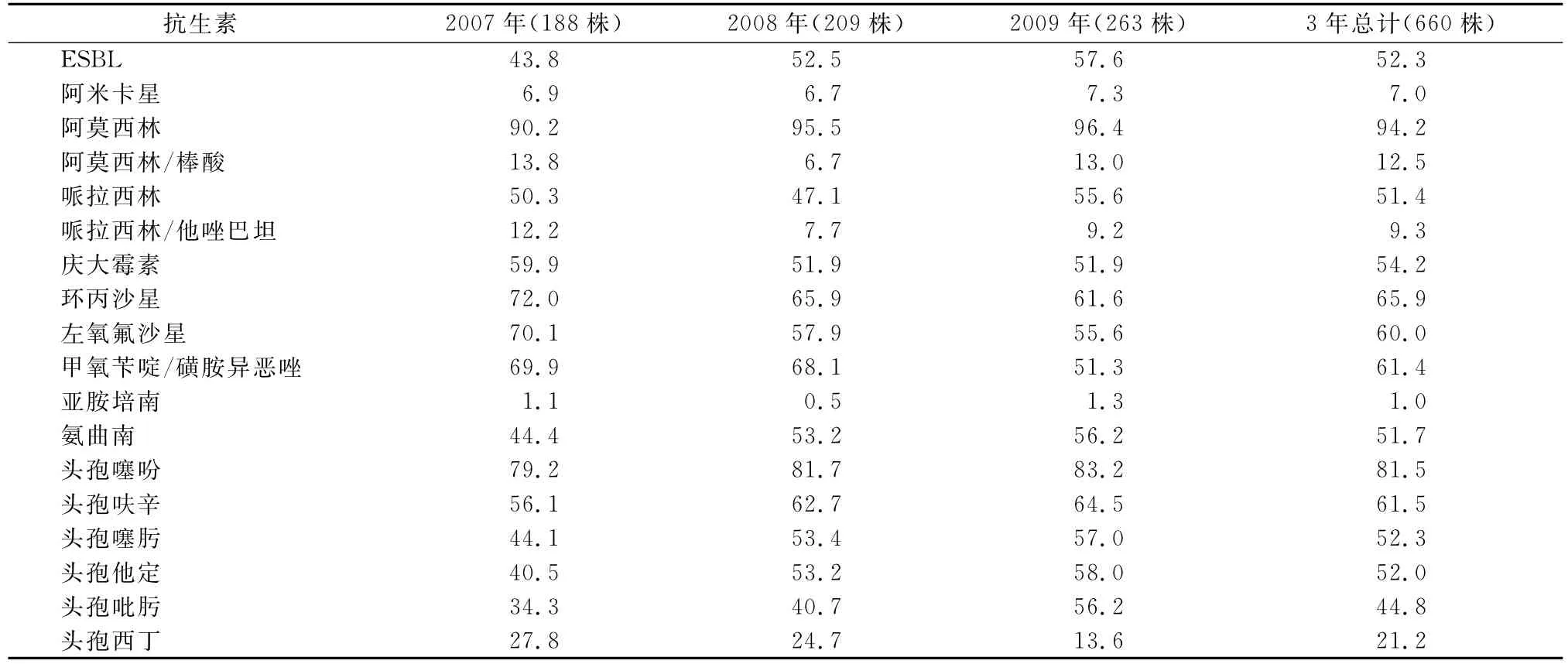
表2 大腸埃希菌對常見抗生素的耐藥率(%)Tab.2 The resistance rate of scherichia coli to antibiotics in common use(%)
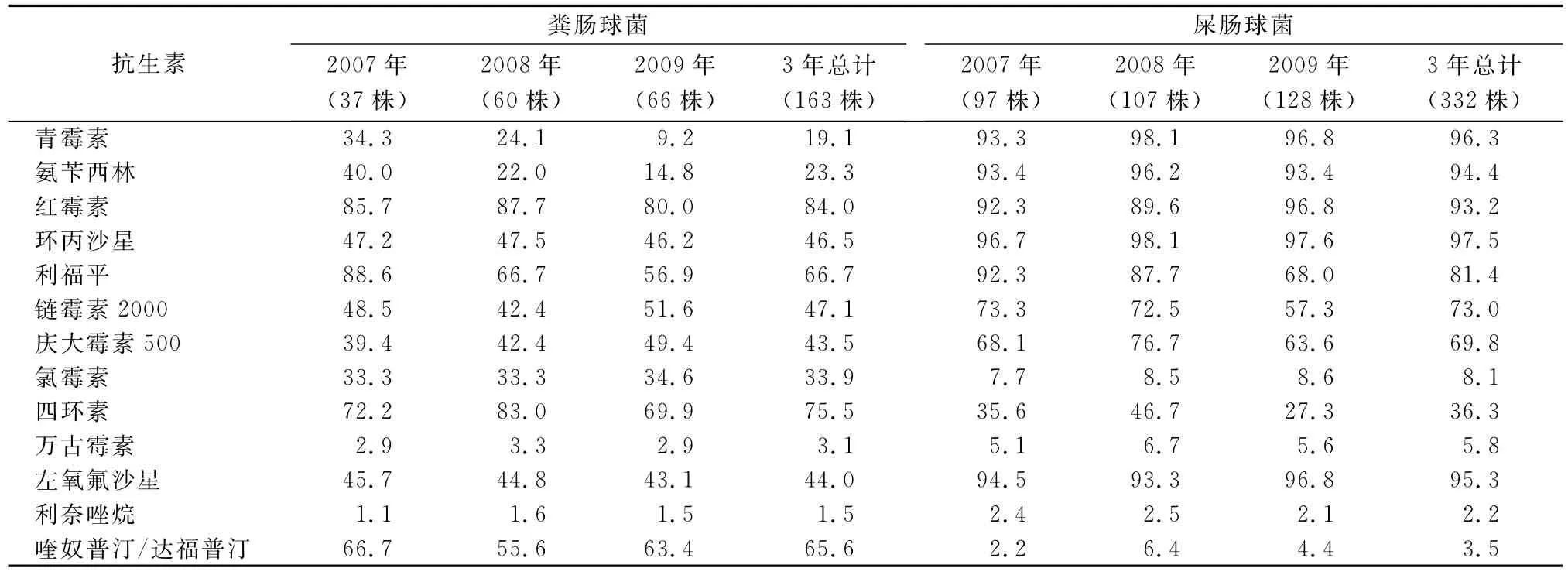
表3 腸球菌對常見抗生素的耐藥率(%)Tab.3 The resistance rate of Enterococcus to antibiotics in Common use(%)
3 討論
由于不同時期菌種分布存在一定的變遷,所以及時檢測病原菌的種類對于指導臨床診斷及抗生素的應用具有重要意義[6]。2007~2009年間我院送檢的5329份尿培養標本中,陽性標本3109份,陽性率為57.7%,高于邵敏偉等[3]報道的42.8%。從3年的數據可以看出,尿培養的病原菌仍以革蘭陰性桿菌為主(40.3%),革蘭陽性菌(31.0%)和真菌(28.7%)的比例大致接近。排列前5位的細菌依次為:大腸埃希菌(21.2%)、腸球菌(19.7%)、葡萄球菌(3.9%)、銅綠假單胞菌(3.7%)、變形桿菌(2.9%),病原菌構成比與文獻報道有一定差異[4],可能與各地用藥程度不同有關。真菌在本次監測分離菌株中占相當大的比例,這可能與我們的標本多來自ICU、神經內科、呼吸科、腎內科病房有關,這些科室的患者大多患有嚴重的基礎疾病,病情重,且侵入治療多,大量使用廣譜抗菌藥物或免疫抑制劑,導致真菌感染日益增多,因此在抗感染治療過程中應注意提高患者免疫力,預防真菌的泌尿系感染。
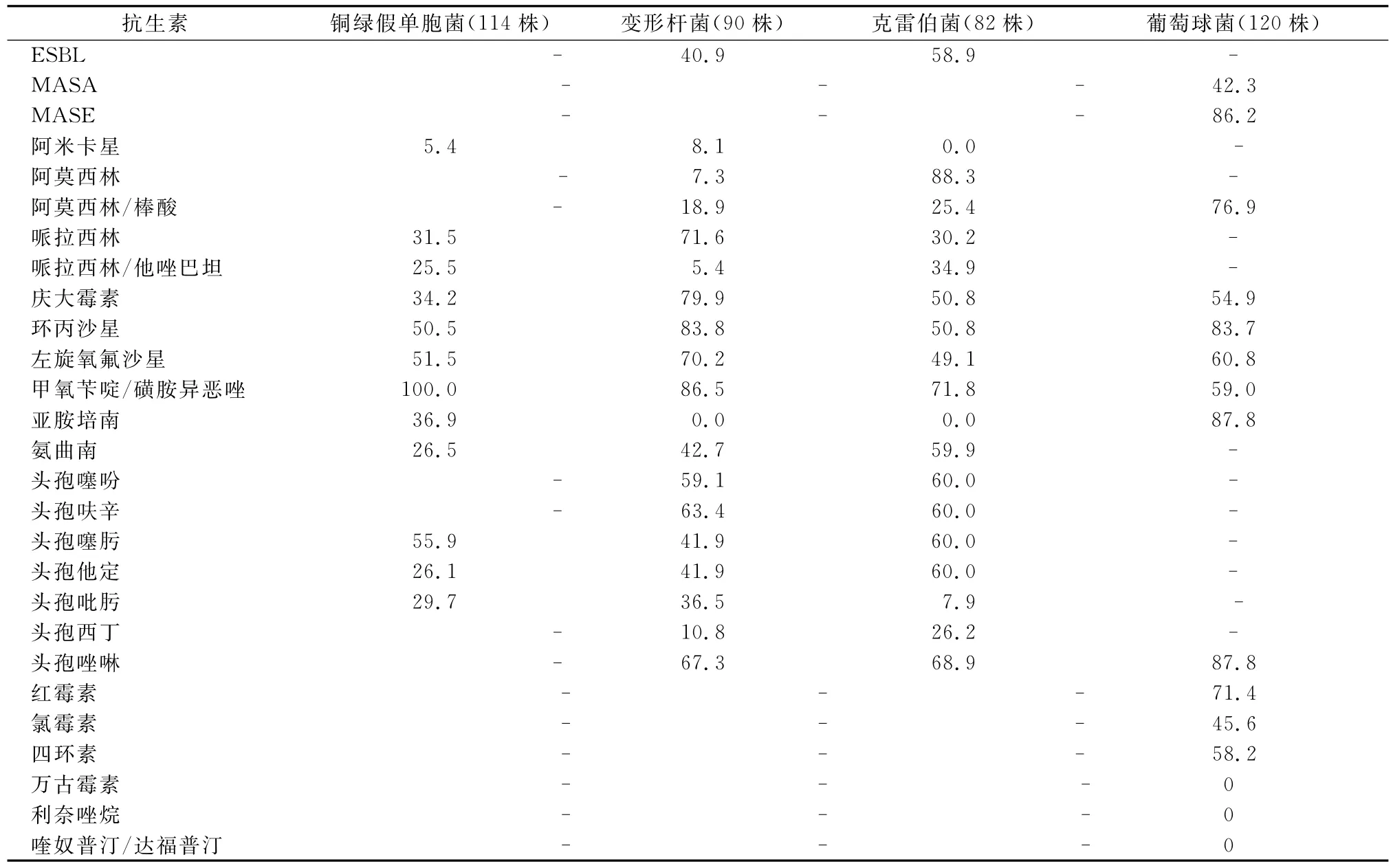
表4 其他細菌對常見抗生素的耐藥率(%)Tab.4 The resistance rate of other pathogens to antibiotics in common use(%)
本組資料顯示,尿路感染的病原菌耐藥現象相當嚴重,多重耐藥情況十分突出,其中大腸埃希菌對阿莫西林耐藥率高達90%以上;喹諾酮類、磺胺類耐藥率>60.0%;對哌拉西林、頭孢類、慶大霉素的耐藥率也>50%;除頭孢西丁外,其余頭孢類菌素和氨曲南3年耐藥率呈上升趨勢;其他常見陰性桿菌除銅綠假單胞菌耐藥率相對較低,多在20%~30%,均呈現多重耐藥性。屎腸球菌對青霉素類、喹諾酮類、紅霉素類的耐藥率均>90%,對氨基糖甙類藥物耐藥率>70%;糞腸球菌對紅霉素類、四環素、利福平、喹奴普汀/達福普汀的耐藥率>60%;葡萄球菌屬對青霉素、紅霉素、磺胺類、喹諾酮類和慶大霉素的耐藥率>50.0%。細菌對抗菌藥物的耐藥率增加為臨床感染監控提出了嚴峻挑戰,醫院應加強抗菌藥物使用的規范化管理,嚴格遵循《抗菌藥物臨床應用指導原則》,提高臨床醫生合理用藥的意識。
腸球菌屬多為條件致病菌,由于免疫抑制劑的廣泛使用、侵入性治療的增加及抗菌藥物的濫用,腸球菌屬的感染增加很快,在本組資料中腸球菌引起的尿路感染占第2位,應引起高度重視。從藥敏試驗結果可以看出,腸球菌屬的耐藥情況相當嚴重,且呈多重性耐藥性,但萬古霉素、利奈唑烷仍保持強大的活性,是治療腸球菌感染的有效藥物。糞腸球菌對青霉素、左氧氟沙星、氨芐西林的耐藥率均明顯低于屎腸球菌,對四環素、喹奴普汀/達福普汀的耐藥率明顯高于屎腸球菌,這與羅燕萍等[5]的報道基本一致。因此臨床治療腸球菌屬感染在針對其多藥耐藥性的同時,還應根據腸球菌屬耐藥性存在種間差異的特點來選擇相應的治療方案,以免耐藥趨勢蔓延。
對于泌尿系感染的病原菌分布及其耐藥性變遷,我們應持續監測,及時總結,為臨床合理用藥提供依據,臨床醫生應根據藥敏報告合理使用抗生素,同時避免頻繁更換抗生素的種類,使用抗菌藥時既要選擇對病原菌有效的藥物,也要注意避免二重感染如真菌感染,還應加強院內感染的防護,有效減少耐藥株的傳播和流行。
[1]Mazzulli T.Resistance trends in urinary tract pathogens and impact on management[J].J Urol,2002,168(4Pt 2):1720-1722.
[2]尿標本的采集、運送和處理//葉應嫵,王毓三,申子瑜主編.全國臨床檢驗操作規程[M].南京:東南大學出版社,2006:743-744.
[3]邵敏偉,梁艷,周庭銀.2991份中段尿培養病原菌種類分布與耐藥 性 分 析 [J].中 華 醫 院 感 染 學 雜 志,2009,19(15):2044-2047.
[4]武懷書,額爾敦,卡索.等.院內泌尿系感染病原菌及耐藥性研究[J].中華醫院感染學雜志,2008,18(4):592-593.
[5]羅燕萍,白立彥,李俊玲.等.211株腸球菌屬細菌對18種抗生素的耐藥性特征[J].中華醫院感染學雜志,2004,14(1):80-82.
[6]武懷書,額爾敦,卡索.等.院內泌尿系感染病原菌及耐藥性研究[J].中華醫院感染學雜志,2008,18(4):592-593.