胰島素受體及胰島素樣生長因子Ⅰ 在多囊卵巢綜合征患者子宮內膜的表達及意義
張慧英 韓玉崑 宋學茹
天津醫科大學總醫院婦產科(300052)
多囊卵巢綜合征(PCOS)是一種以卵泡發育障礙、胰島素抵抗和雄激素過多為特征,病因復雜的神經內分泌、代謝性綜合征。PCOS患者長期無排卵或稀發排卵,子宮內膜長期受單一雌激素的刺激可使子宮內膜異常增生并可發展成為子宮內膜癌。但同樣長期單一雌激素影響下的PCOS患者并不都發生子宮內膜癌。有些患PCOS多年的患者子宮內膜無異常增生及不典型增生,所以不能完全用長期單一的雌激素對內膜的刺激來解釋。近年來對子宮內膜的研究發現,子宮內膜不僅僅是卵巢分泌甾體激素的靶器官,它還表達其他一些激素及生長因子的受體,如胰島素和胰島素生長因子(IGF)及其受體,影響子宮內膜的增殖與分化,而這些激素及生長因子與卵巢甾體激素相互影響。本研究通過測定血清胰島素水平、檢測子宮內膜局部胰島素受體(IR)及IGF-Ⅰ的表達,探討及與PCOS子宮內膜增生的關系。
1 對象與方法
1.1 研究對象
收集2006年11月~2007年12月于天津醫科大學總醫院婦科就診,因出血或閉經行診刮的PCOS患者34例,年齡29.41±5.56(21~40)歲,PCOS診斷依據2003年鹿特丹診斷標準,根據子宮內膜病理檢查結果分為A組(內膜增生和癌變組)16例和B組(子宮內膜病理正常改變組)18例;同期就診的月經正常、因其他因素不孕或卵巢良性腫瘤行診刮患者32例為對照組,年齡31.56±3.48(24~41)歲。分別觀察各組的空腹血糖及空腹胰島素水平、血清雌二醇(E2)水平、子宮內膜組織病理學改變,檢測子宮內膜IR及IGF-Ⅰ的表達。
1.2 實驗方法
1.2.1 空腹血糖及胰島素測定 收集空腹靜脈全血4ml,離心后取血清,化學發光法測定E2、放射免疫法測定空腹血清胰島素(FIns),氧化酶法測定空腹血糖(FPG);采用穩態模型(HOMA)法計算胰島素抵抗指數(HOMA-IR)。HOMA-IR=[FIns(mU/L)×FPG(mmol/L)]/22.5。
1.2.2 子宮內膜病理學診斷標準 根據鏡下特點將子宮內膜分為增生期、分泌期、子宮內膜增生及子宮內膜癌,根據國際婦科病理學會(ISGP,2007)分型將子宮內膜增生分為單純型增生、復雜型增生及不典型增生[1]。
1.2.3 采用免疫組化法測定子宮內膜中IR、IGF-Ⅰ的表達 ①標本制作:子宮內膜經福爾馬林固定、石蠟包埋,切制成4μm的組織切片數張,用于免疫組化染色。②IR、IGF-Ⅰ的免疫組化檢測:鼠抗人IR單克隆抗體購自NewMarker公司,鼠抗人IGR-Ⅰ單克隆抗體及SP免疫組化試劑盒購自天津灝洋生物制品科技公司。一抗稀釋度為1:50。以胎盤組織作為IR的陽性對照,胰腺組織作為IFG-I的陽性對照,以PBS代替一抗作為陰性對照,以免疫組化SP法檢測IR、IGF-Ⅰ的表達。③結果判定:IR主要定位于細胞膜,IGF-Ⅰ主要定位于細胞漿,相應部位出現黃色或棕黃色顆粒為陽性細胞。為了兼顧染色強度(SI)和陽性細胞的百分比(PP),采用半定量法計算其相對含量,即采用免疫反應數(IRS)表示其表達水平。具體方法如下:低倍鏡下(×100)隨機選擇5個視野,高倍鏡下(×400)計數,每個視野下至少計數100個細胞。評分標準為:IRS=SI×PP。(SI:陰性為0,淡黃色為1,黃色為2,棕黃色為3;PP:<5%為0,5% ~25%陽性為1,25% ~50%陽性為2,50% ~75%陽性為3,75% ~100%陽性為4。)每例的IRS為5個視野的平均值。
1.3 統計學方法
采用SPSS11.5軟件包進行統計學處理。組間均數比較采用方差分析,兩兩比較采用LSD-t方法,不符合方差分析的數據采用秩和檢驗分析,兩兩比較采用Nemenyi方法。變量間的相關關系采用Pearson相關分析。檢驗水準均為雙側α=0.05。
2 結果
2.1 各組子宮內膜病理改變
A組16例PCOS患者中,單純型增生8例,復雜型增生1例,不典型增生5例,癌變2例。B組18例中,增生期17例,分泌期1例。對照組32例中,子宮內膜呈分泌期9例,增生期21例,單純性增生2例。
2.2 研究對象各指標情況
2.2.1 血清E2A組、B組、對照組血清E2含量分別為 55.13 ± 40.38pg/ml、52.49 ± 26.20 pg/ml、79.26±46.91pg/ml,3組間差異無統計學意義(P=0.233)。
2.2.2 血清下胰島素比較 血清下胰島素濃度A組(16.61±9.48mU/L)>對照組(11.47±6.48mU/L)>B組(10.63±6.09mU/L),組間差異有統計學意義(F=2.805,P=0.070)。經兩兩比較,A組與B組及對照組之間差異有統計學意義(P值分別為0.033,0.044),B組與對照組之間無統計學差異(P=0.715)。
2.2.3 IR IR主要在子宮內膜腺上皮細胞表達,間質細胞部分表達。表達強度A組(5.12±3.58)>B組(1.83±1.96)>對照組(1.37±1.54),組間差異有統計學意義(P=0.004)。經兩兩比較,A組IR表達高于 B組及對照組(P值分別為0.012,0.002),B組與對照組之間差異無統計學意義(P=0.415)。
2.2.4 IGF-Ⅰ IGF-Ⅰ在子宮內膜腺上皮細胞及間質細胞均有表達,表達量相似。組間表達量A組(9.74±2.11)>B組(7.61±2.98)>對照組(7.22±2.30),組間差異有統計學意義(P=0.006)。經兩兩比較,A組IGF-Ⅰ表達高于B組及對照組(P值分別為0.039,0.001),而B組與對照組之間差異無統計學意義(P=0.395)。
2.3 PCOS子宮內膜不同病理改變時IGF-Ⅰ、IR的表達比較
2.3.1 IR PCOS子宮內膜IR表達,不典型增生及癌變期>單純及復雜型增生期>增生或分泌期,各組間差異有統計學意義(P=0.048)。不典型增生及癌變期IR表達高于增生或分泌期,差異有統計學意義(P=0.030)。單純及復雜型增生期與增生期或分泌期、不典型增生及癌變期與單純及復雜型增生期之間IR表達差異無統計學意義(P=0.070,P=0.791)。
2.3.2 IGF-Ⅰ 不典型增生及癌變期單純及復雜型增生期各組間PCOS子宮內膜IGF-Ⅰ表達差異無統計學意義(P=0.168)。各組IR、IGF-Ⅰ的表達比較見表1。不同病理改變的子宮內膜IR、IGF-Ⅰ表達見圖1。
表1 PCOS不同病理改變子宮內膜IR、IGF-Ⅰ的表達(±s)

表1 PCOS不同病理改變子宮內膜IR、IGF-Ⅰ的表達(±s)
*與不典型增生及癌變組比較P<0.05
增生或分泌 18 1.86±2.02*7.87±2.85單純及復雜增生 9 4.93±3.83 9.68±1.88不典型增生及癌變7 5.35±3.52 9.81±2.54
2.4 子宮內膜IR、IGF-Ⅰ表達與FIns、E2水平的關系
相關分析結果顯示子宮內膜IR表達與血清胰島素水平呈正相關(r=0.428,P<0.01);子宮內膜IGF-Ⅰ表達與Ins水平呈弱的正相關(r=0.286,P<0.05);子宮內膜IR、IGF-Ⅰ表達與E2水平無相關性(P>0.05)。
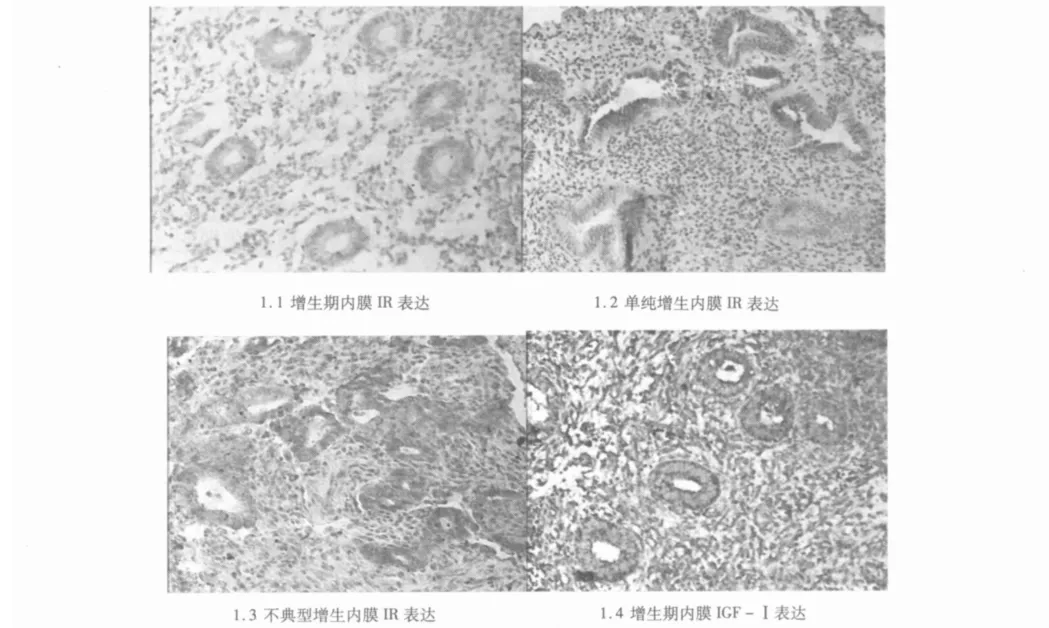
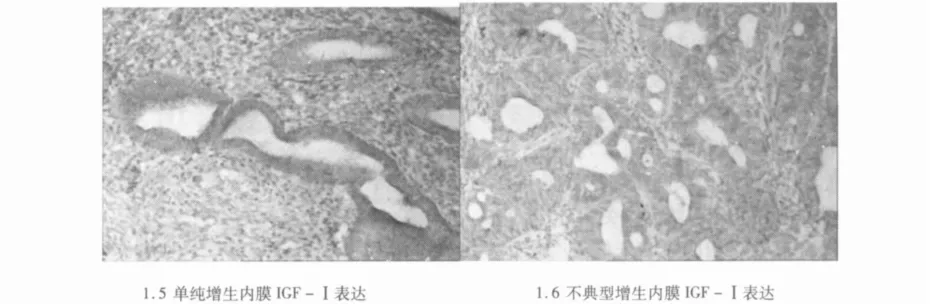
圖1 IR及IGF-Ⅰ在不同子宮內膜中的表達(SP,×100)
3 討論
3.1 IR在PCOS子宮內膜的表達及其與子宮內膜病理改變的關系
IR存在于體內幾乎所有的細胞膜上,在各類細胞上的受體數差異很大。Thiet等[1]用免疫組化技術證實妊娠19周胎兒子宮內膜存在IR。Strowitzki等[2]研究顯示,分泌期子宮內膜IR的數量是增生期的2倍。在無胰島素抵抗的情況下,子宮內膜IR的表達可能受雌孕激素的調控,胰島素對子宮內膜增殖的影響是在達到一定濃度后發揮作用的。但在胰島素抵抗的情況下,血中高水平的胰島素可直接調控子宮內膜IR的表達,IR與子宮內膜的異常增生相關。本研究中,子宮內膜局部IR表達與血清胰島素水平呈正相關,提示其表達受血中胰島素水平的調控,并提示子宮內膜局部不存在胰島素抵抗,至少不存在受體前抵抗,是否存在受體后抵抗有待進一步研究。
IR除介導胰島素的促生殖作用外,在腫瘤的形成和發展中也起一定的作用。IR能上調胰腺癌細胞上血管內皮生長因子(VEGF)的表達,IR底物1和2(IRS-1和IRS-2)作為IR的2個主要的下游分子,在促腫瘤血管新生中起重要作用。這2種IRS蛋白可通過幾種不同的途徑來調節VEGF表達[3]。在本研究中PCOS A組IR表達明顯增高,進一步比較發現不典型增生及癌變內膜高于單純及復雜型增生內膜,提示IR在PCOS子宮內膜異常增生甚至癌變中起重要作用。
3.2 IGF-Ⅰ在PCOS子宮內膜的表達及其與子宮內膜病理改變的關系
IGFs在結構和功能上與胰島素相似,是一多功能生長因子,對細胞增殖、分化和代謝起重要作用。IGFs是具有內分泌、自分泌和旁分泌的單鏈多肽,既有胰島素樣合成代謝作用,又有促進生長作用,有促進細胞有絲分裂、生長和分化的作用,能夠傳遞并調節卵巢激素對子宮內膜的作用。
子宮內膜上的IGFs、IGFs受體及其結合球蛋白主要來源于子宮內膜的局部分泌,它們共同組成了子宮內膜上IGF的自分泌和(或)旁分泌系統,參與子宮內膜生長分化的調控。在正常人子宮內膜中,IGF- Ⅰ在增生期表達較豐富[4],De Cock[5]等進行的動物實驗結果表明,在單純型增生子宮內膜中存在IGF-Ⅰ的高表達,且主要集中于腺上皮和內膜間質。表明IGF-Ⅰ有促進子宮內膜增生的作用。
IGF系統對子宮內膜癌的發生也有影響。IGF-Ⅰ與其受體IGF-Ⅰ結合后,可促進子宮內膜細胞異常增生,并借助IGF-Ⅰ環路刺激腫瘤細胞無限制增殖,維持其惡性表型。Reynolds等[6]在體外培養的子宮內膜癌細胞系中檢測到IGF-Ⅰ,并發現它有刺激腫瘤細胞增殖的作用。Paveli?[7]等研究發現內膜癌細胞有IGF表達且表達量與腫瘤進展有關。McCampbell等[8]的研究顯示,在子宮內膜增殖癥及子宮內膜癌組織中IGF-Ⅰ受體的表達顯著高于正常,而且分化不良的腫瘤細胞中IGF-Ⅰ受體顯著高于分化良好的腫瘤細胞。本研究中A組子宮內膜IGF-Ⅰ表達明顯高于B組及對照組。PCOS不典型增生及癌變內膜和單純及復雜型增生內膜IGF-Ⅰ表達差異無統計學意義,IGF-Ⅰ在PCOS子宮內膜異常增生甚至癌變中所起作用需進一步驗證。
子宮內膜上IGFs的合成及其生物學效應受雌、孕激素及胰島素的調控。實驗表明,雌激素能促進子宮內膜細胞IGF-Ⅰ的表達[9]。雌激素刺激不同種屬動物子宮內膜間質細胞IGF-I mRNA表達已得到證實[10],目前一致認為,子宮內膜IGF-Ⅰ的合成主要由雌激素調控,雌激素能促進子宮內膜IGF-Ⅰ的基因表達。本研究顯示正常對照組子宮內膜IGF-Ⅰ表達增生期高于分泌期,表明雌孕激素對其調節作用及其對子宮內膜的增殖作用,全部資料中子宮內膜IGF-Ⅰ表達量雖與雌激素水平無相關性,但可能與雌激素長期作用有關。
胰島素也能刺激子宮內膜間質細胞分泌IGF-Ⅰ,胰島素的這種刺激作用與濃度有關,高濃度胰島素(100μU/ml)的刺激作用明顯高于低濃度胰島素(20μU/ml)。培養液中同時加入E2和胰島素時IGF-Ⅰ的濃度高于單加E2或胰島素時的濃度,表明雌激素和胰島素在促進子宮內膜間質細胞分泌IGF-Ⅰ上具有協同或疊加作用。提示高胰島素可能通過促進子宮內膜間質細胞IGF-Ⅰ的分泌刺激子宮內膜生長。本研究中子宮內膜IGF-Ⅰ表達與胰島素水平呈正相關,表明在體內高水平胰島素通過促進子宮內膜IGF-Ⅰ表達刺激子宮內膜增生。
綜上所述,PCOS患者子宮內膜長期受雌激素刺激同時受高水平胰島素的刺激,胰島素及雌激素、胰島素調控下IGF-Ⅰ可能通過IR介導導致內膜過度增生甚至癌變,臨床工作中除注意拮抗雌激素作用外,還應注意發現和改善胰島素抵抗,預防子宮內膜增生及癌變。
1 Thiet MP,Osathanondh R,Yeh J,et al.Location and timing of appearance of insulin,insulin-like growth factor-I,and their receptors in the human fetal mullerrian tract[J].Am J Obstet Gynecol,1994,170:152-156.
2 Strowitzki T,Voneye HC,Kellerer M,et al.Tyrosine kinase activity of insulin like growth faetor-I and insulin recepetor in human endom etrium during the menstrual cycle:cycle variation of insulin receptor expresslon[J].Fertil Steril,1993,59:315-321.
3 Ming LU,Shiro AM,Kazuaki MI,et al.Insulin-induced vascular endothelial growth factor expression in retina[J].Invest Ophthalmol Vis Sci,1999,40(11):3281-3286.
4 Druckmann R,Rohr UD.IGF-1 in gynaecology and obstetrics:Update 2002[J].Maturitas,2002,41(Suppl 1):S65-S83.
5 De Cock H,Ducatelle R,Tilmant K,et al.Possible role for insulinlike growth factor-I in the pathogenesis of cystic endometrial hyperplasia pyometra complex in the bitch[J].Theriogenology,2002,57(9):2271-2287.
6 Reynolds RK,Hu Chzh,Baker VV.Transforming growth factorαand insulin-like growth factor-I,but not epidermal growth factor,elicitautocrine stimulation of mitogenesis in endometrial cancer cell lines[J].Gynecol Oncol,1998,70:202-209.
7 Paveli? J,Radakovi? B,Paveli? K.Insulin-like growth factor 2 and its receptors(IGF 1R and IGF 2R/mannose 6-phosphate)in endometrial adenocarcinoma[J].Gynecol Oncol,2007,105(3):727-735.
8 McCampbell AS,Broaddus RR,Loose DS,et al.Overexpression of the insulin-like growth factor I receptor and activation of the AKT pathway in hyperplastic endometrium[J].Clin Cancer Res,2006,12(21):6373-6378.
9 Kashima H,Shiozawa T,Miyamoto T,et al.Autocrine stimulation of IGF-1 in estrogen-induced growth of endometrial carcinoma cells:Involvement of the MAPK pathway followed by up-regulation of cyclin D1 and cyclin E[J].Endocr Relat Cancer,2009 ,16(1):113-122.
10 李儒芝,林金芳,周劍萍.胰島素對子宮內膜間質細胞分泌IGF-1和 IGFBP-1的影響[J].現代婦產科進展,2001,10(6):411-413.

