累及胼胝體區腫瘤的MRI鑒別診斷
王 斌姚振威何光武朱 勇
胼胝體位于大腦縱裂底,是連接左右大腦半球新皮質的纖維,是半球間主要聯絡通路。胼胝體腫瘤少見,臨床表現復雜多樣。本文回顧性分析36例胼胝體腫瘤的MRI特征,旨在提高對胼胝體腫瘤的診斷水平。
方 法
本研究收集復旦大學附屬華山醫院2007年1月至2008年11月間累及胼胝體區腫瘤病例36例,其中經手術病理證實有31例,穿刺病理證實2例 (淋巴瘤),臨床診斷3例(淋巴瘤)。男19例,女17例。年齡22~72歲,平均年齡47.1歲。臨床表現各異,主要有肢體麻木、抽搐、無力、頭痛、視物模糊、記憶力下降、意識障礙等,一般病程1個月以上。所有病例均行MRI平掃及增強檢查,其中9例行MRS分析。
MRI機器為GE Signa VH/I 3.0T或GE Signa Excite HD 1.5T Twin Speed。MR采用SE或 FSE序列,行矢狀位T1WI掃描,橫軸位行T1WI、FLA IR、DWI掃描。對比劑為Gd-DTPA注射液,按0.1mmol/kg靜脈給藥,然后再行頭顱橫斷位及矢狀位T1WI增強掃描。
結 果
1.病理診斷結果
病理診斷的33例病變包括Ⅱ級膠質瘤12例 (占33.3%),其中星形細胞瘤8例、少突星形細胞瘤2例、少突膠質細胞瘤2例;Ⅲ級膠質瘤5例(占13.9%),其中間變星形細胞瘤2例、間變少突細胞瘤3例;Ⅳ級膠質母細胞瘤 7例 (占19.4%);淋巴瘤7例 (占19.4%);生殖細胞瘤2例(占 5.6%)。
2.臨床診斷結果
淋巴瘤 3例(占 8.3%)。
3.術前影像診斷與病理診斷比較
36例MR定位準確率100%;定性 35例 (占97.2%),定性準確28例(占 77.8%),定性錯誤 7例(占19.4%);未定性1例(占 2.8%)。
4.胼胝體各部分受累情況
36例中累及胼胝體單個部分21例,其中膝部7例、體部5例、壓部9例;12例累及胼胝體多個部分,其中膝部、體部及壓部易受累及;2例胼胝體各部分全累及。有4例病灶僅累及中線一側胼胝體,其余32例中線兩旁胼胝體均累及。以上36例累及胼胝體區腫瘤病例均不同程度累及胼胝體周圍腦實質。
5.各類腫瘤MRI表現(表1)
5.1 Ⅱ級膠質瘤的MRI特點:①病灶內信號較均勻,FLA IR示病灶邊界不清楚(圖1A),少突膠質細胞瘤CT多見條樣鈣化;②病灶多成彌漫分布,不能測量具體大小,占位可明顯,水腫明顯或不明顯;③增強后強化不明顯(圖1B),不易顯示腫瘤確切邊緣,呈“云霧狀”或片狀強化,2例未見強化;④DWI低或略低信號(圖1C),9例病變累及胼胝體與正常胼胝體的ADC比值的平均值(以“α”表示)為1.73;MRS示病灶Cho峰升高,NAA峰降低,4例病灶MRS的Cho/NAA比值的平均值(以“β”表示)為 2.48。
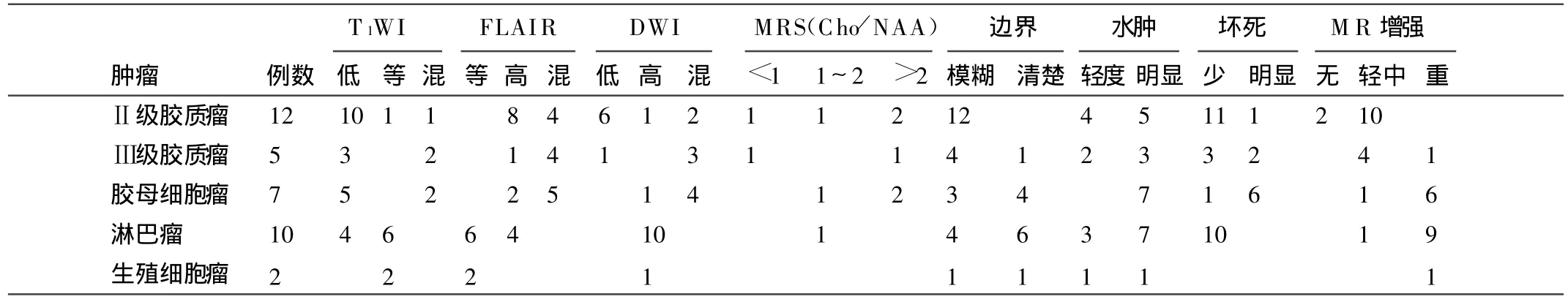
表1 累及胼胝體區各類腫瘤的MRI表現
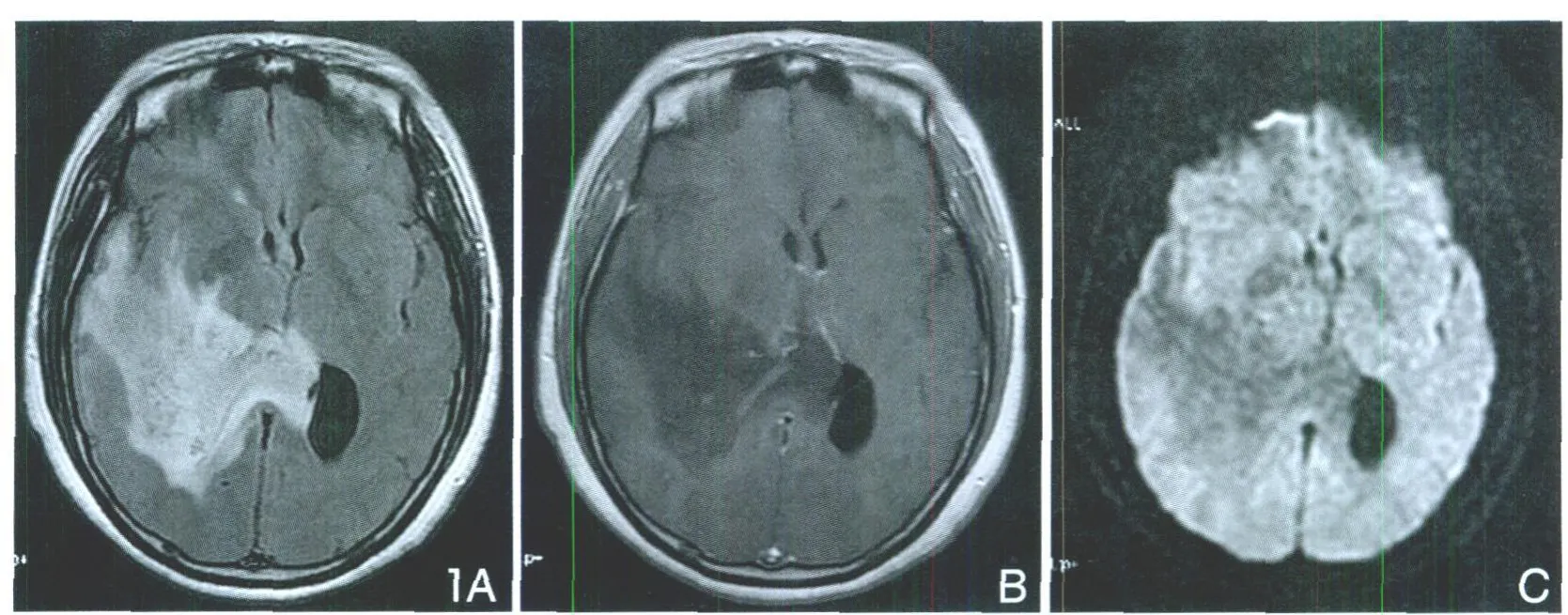
圖1 Ⅱ級膠質瘤。A.FLA IR腫瘤邊界未見顯示,占位效應及水腫較明顯。B.CET1WI未見明顯強化,腫瘤邊界顯示不清。C.病變區DWI明顯低信號。
5.2 Ⅲ級膠質瘤的MRI特點:①病灶信號混合,可有少量出血,平掃病灶邊界與周圍水腫邊界多不清楚;②病灶同時累及鄰近腦實質,可彌漫分布,2例病例可測量大小,其平均大小為75mm×77mm×67mm,占位較明顯,伴水腫明顯或不明顯;③增強后可顯示腫瘤邊緣,多呈“蜂窩樣”或“地圖樣”明顯混合強化;④DWI呈高低混合信號,4例病灶α值為1.49;M RS示病灶Cho峰升高,NAA峰降低,2例β值為2.50。
5.3 Ⅳ級膠質母細胞瘤的MRI特點:①病灶信號混合,多壞死,可伴出血,平掃FLIAR可顯示病灶部分邊界;②病灶同時累及鄰近腦實質,可彌漫或多發分布,3例病例可測量大小,其平均大小為65mm×57mm×60mm,占位及水腫均明顯;③增強后清楚顯示腫瘤的邊緣,多呈不規則“花環樣”或“結節樣”明顯強化,中心壞死區不強化(圖2A);④DWI實質部分高而壞死部分低,5例病灶α值為0.79(圖2B);MRS示Cho峰升高,NAA峰降低,3例β值為4.16(圖2C)。
5.4 淋巴瘤的MRI特點:①病灶呈T1WI等低信號、T2WI及FLAIR等或稍高均質信號,未見明顯壞死,未經治療病例病灶在FLA IR序列上等信號腫瘤與周圍高信號水腫的交界非常清楚(圖3A),似褐色巧克力餅干沉入白色奶酪中狀;②病灶同時累及中線結構周圍腦實質,病灶多發且大小不一,多可測量大小,5例可測量大小病例的病灶平均大小為31mm×26mm×21mm,占位較明顯,水腫不明顯或呈“火焰樣”;③增強后清晰顯示腫瘤的邊緣,多呈“團塊樣”或“結節樣”顯著均質強化(圖3B);④DWI高信號,8例病灶α值為0.78(圖3C);1例MRS示病灶Cho峰升高,NAA峰降低,Cho/NAA值為1.45,乳酸脂質峰明顯升高;⑤6例MRI隨訪示病灶數目、部位、大小及信號均有明顯改變。
5.5 生殖細胞瘤的MRI特點:①病灶位于中線附近,呈T1WI等低信號、FLAIR等低混合信號,FLA IR病灶與周圍水腫交界十分清楚,呈褐色巧克力餅干沉入白色奶酪中狀;②病灶多發且大小不一,病灶大時占位明顯,相對大病灶水腫區域較輕;③增強后清晰顯示腫瘤的邊緣,呈“團塊樣”或“結節樣”顯著強化,較大病灶內見多發囊樣無明顯強化區;④DWI高信號,1例病灶ADC比值為0.89。
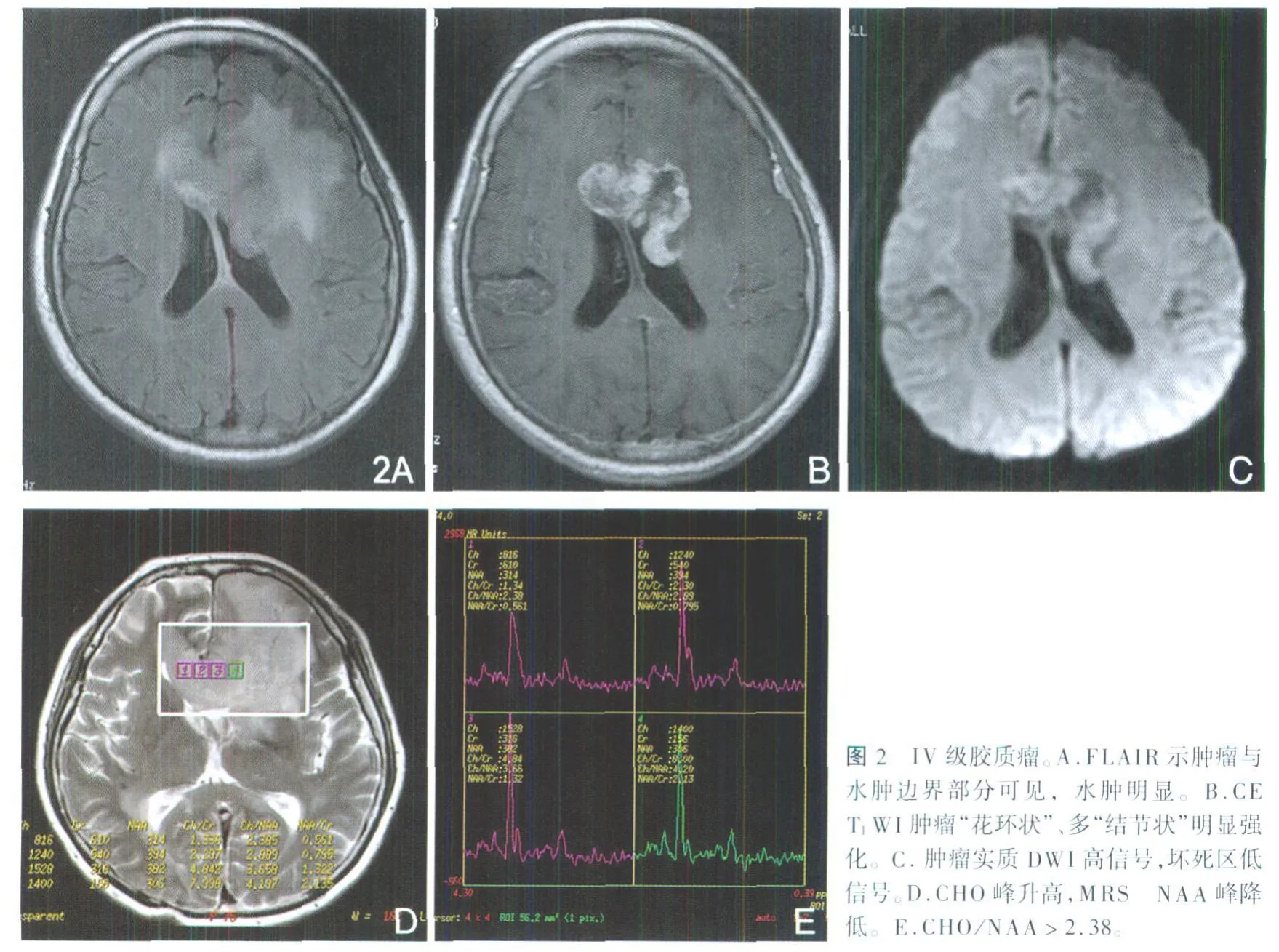

圖3 淋巴瘤。A.FLAIR示腫瘤與水腫邊界十分清楚,呈“褐色巧克力餅干沉入白色奶酪”狀,周圍“火焰樣”樣水腫。B.CE T1WI腫瘤“團塊狀”顯著較均勻強化。C.DWI腫瘤呈明顯高信號。
討 論
胼胝體從前向后分為嘴部、膝部、體部及壓部四部分,自嘴部向下連接終板。胼胝體約有3億條有髓纖維,向前、后、左、右放射,連接左右額葉、頂葉、顳葉和枕葉[1]。胼胝體投射纖維成為胼胝體腫瘤向兩側大腦半球或大腦半球腫瘤累及胼胝體并向對側大腦半球侵犯的重要途徑[2]。
腫瘤可以累及胼胝體各個部分,壓部、膝部及體部常累及,嘴部累及相對少見。胼胝體僅單個部分累及較多見,本組22例占61.1%;多個部分累及12例占33.3%;胼胝體各個部分均受累及2例占5.6%。胼胝體腫瘤種類多樣,以膠質細胞瘤最多見,其次有淋巴瘤、轉移瘤等[3]。本組資料各級膠質瘤共占70.59%,其中Ⅱ級星形細胞瘤最多,依次為膠質母細胞瘤和Ⅲ級星形細胞瘤;淋巴瘤亦較常見,占27.78%。
各級別膠質細胞瘤、淋巴瘤及生殖細胞瘤的MRI征象表現各異。Ⅱ級星形細胞瘤組織學上與周圍腦組織差異不大,血腦屏障受損小[4],很少壞死、囊變,所以腫瘤信號較均勻,邊界不清楚,增強后,病灶邊緣仍顯示不清,腫瘤不強化或強化不明顯。少突膠質細胞瘤條樣鈣化為其特征,本組4例含少突膠質細胞成分腫瘤中有3例CT見條樣鈣化。腫瘤占位效應及水腫多較輕,病灶較大時,占位效應及周圍水腫可明顯。DWI低信號,其ADC比值明顯大于1。MRS示病灶Cho峰升高,NAA峰降低,MRS示Cho/NAA平均值為2.48。Ⅱ級星形細胞瘤MRI表現可與腦炎相似,后者常有相應臨床癥狀,占位效應更輕,且更為彌漫,Cho/NAA變化相對不明顯。
間變性膠質細胞瘤惡性程度介于Ⅱ級星形細胞瘤和膠質母細胞瘤之間[5],其MRI表現亦介于兩者之間,復雜多樣而缺乏特異性。病灶多為高低混合信號,T1WI上及增強MRI“蜂窩樣”混合信號頗具特征,增強后可顯示腫瘤部分邊緣。DWI以低信號為主的混合信號。間變性膠質細胞瘤有時與膠質母細胞瘤鑒別困難,本組1例間變少突膠質細胞瘤伴少量出血術前誤診為膠質母細胞瘤伴出血,而前者病灶內高低信號交錯不清,一般無大片壞死區,DWI很少見明顯大片高信號區可與后者鑒別。
Ⅳ級膠質母細胞瘤惡性程度高,腫瘤呈浸潤性快速生長,病灶信號很不均勻,多伴壞死、出血,平掃FLAIR病灶與周圍水腫部分邊界可見顯示。病灶多較大,占位及水腫均明顯,與周圍受累腦組織呈“蝴蝶征”或“半蝴蝶征”[6]。增強后腫瘤邊緣顯示清楚,呈不規則“花環樣”或“結節樣”明顯強化,中心壞死區不強化;DWI實質部分高而壞死部分低,平均ADC值明顯小于1,MRS示Cho峰明顯升高,NAA峰明顯降低。
中樞神經系統淋巴瘤分為原發性和繼發性,原發性中樞神經系統淋巴瘤光鏡下70%左右為大細胞 (B細胞)型淋巴瘤,少數為T細胞性淋巴瘤[5]。Schwaighoferd等[7]報道淋巴瘤76%的病灶位于基底節或側腦室旁,而位于皮質或皮髓質交界帶等較淺表部位只占8%。淋巴瘤信號均勻,T1WI呈等低信號,在FLAIR上等信號或等低信號的實質病灶與周圍高信號的水腫區之交界非常清晰,似褐色巧克力餅干沉入白色奶酪狀,其DWI信號很高,其原因可能與腫瘤細胞豐富且排列緊密,以及細胞核與細胞質比值較高有關[8]。淋巴瘤需與膠質母細胞瘤鑒別,本組2例淋巴瘤術前誤診為膠質母細胞瘤,淋巴瘤較后者壞死少見,且一般壞死區小,水腫以中度為主[9]而呈“火焰樣”,常多發且病灶位于多中線結構附近,增強后呈顯著均勻強化,呈“亮燈征”。
生殖細胞瘤鏡下腫瘤細胞主要含兩種成分,一種為較大的上皮細胞;另一種為小細胞,與淋巴細胞相似[5],所以MRI平掃和增強與淋巴瘤表現極其相似。但是,生殖細胞瘤好發于兒童和青少年,本組2例平均年齡24.0歲,臨床表現性早熟,腦脊液或血清檢查可出現甲胎蛋白陽性和人絨毛膜促性腺激素增高,生殖細胞瘤多位于松果體區、鞍上及基底節區,可沿腦脊液種植于蛛網膜下腔[5];而免疫系統正常者淋巴瘤發病高峰為50~60歲[5],本組10例平均年齡54.6歲。
本研究表明,MRI對累及胼胝體腫瘤的定位準確率為100%,腫瘤累及胼胝體的具體部位以及累及胼胝體的程度與腫瘤惡性程度關系不大,本組36例Ⅱ級膠質瘤12例,Ⅳ級膠質瘤7例。Ⅱ~Ⅳ級膠質瘤隨著腫瘤惡性程度的增高,平掃或增強后病灶與周圍腦實質信號差異越來越明顯,病灶與周圍腦實質增強后強化程度差異也越來越明顯。淋巴瘤與生殖細胞瘤在FLA IR上表現為頗具特征的“褐色巧克力餅干沉入白色奶酪狀”,強化后顯著且較均質強化,呈“亮燈征”。膠質瘤隨著腫瘤惡性程度的增高,病變胼胝體ADC值及與正常胼胝體ADC值的比值呈現逐漸下降,DWI信號逐漸升高,具有規律性,病灶ADC值從低到高的變化可能分別反映了神經元的損害、脫髓鞘和軸突壞死等不同程度腦組織損害的病理變化[10];淋巴瘤與生殖細胞瘤ADC比值最低,DWI呈明顯高信號,但淋巴瘤經治療后這一特征有明顯減弱而不易與膠質瘤相鑒別。不同級別膠質瘤的MRS表現亦有一定差異,腫瘤惡性程度越高Cho/NAA比值亦相對越高,但本研究中做M RS病例樣本還太少,而且與機器的關系也很大,所以還有待進一步深入研究;淋巴瘤MRS僅有1例,其Cho/NAA值為1.45,乳酸脂質峰明顯升高,無法統計規律,也有待深入研究。累及胼胝體的各類腫瘤在MRI上表現具有一定特異性和差異性,MRI對于累及胼胝體的各類腫瘤的診斷及鑒別診斷有重要的臨床意義。
1.張朝佑,主編.系統解剖學.北京:人民衛生出版社,1996:278
2.Friese SA,Bitzer M,Freudenstein D,et al.Classification of acquired lesions of the corpus callosum with MRI.Neuroradiology,2000,42:795-802
3.Eric CB,Kaliope V,Douglas B,et al.Lesions of the corpus callosum:MR imaging and differential considerations in adults and children.Am J Roentgenol,2002,179:251-257
4.趙 明,李安民,傅相平,等 .胼胝體區腫瘤的MRI診斷.西北國防醫學雜志,2006,27:347-349
5.胡 毅,馮奉儀,石遠凱,等.原發性中樞神經系統淋巴瘤28例臨床分析.中華腫瘤雜志,2004,26:375-378
6.宛四海,張雪林,張玉忠.胼胝體膠質細胞瘤的MRI診斷.醫學影像學雜志,2005,15:507-510
7.Schwaighofer BW,Hesselink JR,Press GA.Primary intracranial CNS lymphoma:MR manifestations.AJNR,1989,10:725-729
8.Johnson BA,Fram EK,Johnson PC,et al.The variable MR appearance of primary lymphoma of the central nervous system:comparison with histopathologic features.AJNR,1997,18:563-572
9.陸 虹,馬 林,蔡幼銓,等.原發性中樞神經系統淋巴瘤的MRI表現.中國醫學計算機成像雜志,2006,12:73-76
10.余 暉,劉 靜,沈桂權,等.胼胝體變性的擴散加權成像和多體素氫質子波譜分析.臨床放射學雜志,2008,27:14-17

