慶陽市第二人民醫院2020—2023年肺炎克雷伯菌臨床分布及耐藥性分析

【摘要】 目的 分析慶陽市第二人民醫院2020—2023年肺炎克雷伯菌臨床分布情況及常用抗生素耐藥情況。方法 回顧性分析慶陽市第二人民醫院2020年1月—2023年12月各科室送檢的臨床常規培養數據,對樣本來源、樣本背景信息按年份進行歸類整理,菌種鑒定采用中元生物EXS2600全自動生物質譜檢測系統,藥敏試驗采用賽默飛Aris2X藥敏分析系統。結果 共分離出189株肺炎克雷伯菌,2020年53株,2021年45株,2022年42株,2023年49株,其中部分菌株沒有藥敏信息,因此共統計了171份藥敏信息。肺炎克雷伯菌樣本來源中,呼吸道標本占比最高,為74.07%。菌株來源數量最多的科室為呼吸內科,占比49.74%。2022年,重癥加強護理病房(intensive care unit,ICU)的標本肺炎克雷伯菌檢出率明顯高于其他年份。藥敏結果顯示,醫院肺炎克雷伯菌對哌拉西林/他唑巴坦耐藥率呈逐年遞增趨勢;2022年,肺炎克雷伯菌對多種藥物如頭孢曲松、頭孢他啶、氨曲南、環丙沙星等的耐藥率較2021年明顯升高;2023年,肺炎克雷伯菌對頭孢菌素類和喹諾酮類的耐藥率較2022年呈下降趨勢。結論 慶陽市第二人民醫院2020—2023年肺炎克雷伯菌呼吸道標本檢出率最高,對多數抗生素耐藥性呈現不斷變化趨勢。在臨床工作中需加強對肺炎克雷伯菌耐藥性的監測,合理使用抗生素,同時有效阻止肺炎克雷伯菌在院內傳播。
【關鍵詞】 肺炎克雷伯菌;臨床分布;耐藥性;抗生素
文章編號:1672-1721(2025)04-0028-04" " "文獻標志碼:A" " "中國圖書分類號:R446.5
肺炎克雷伯菌(Klebsiella pneumoniae)是一種人類機體內常見的細菌,一般為定殖于人腸道和上呼吸道中的常在菌,正常情況下不會對人體造成任何負面影響。但是,肺炎克雷伯菌亦為機會性致病菌,以其抗生素耐藥性基因的高頻率和多樣性而聞名,如果感染機體其他部位,可破壞機體保護屏障并進行增殖,會引起局部或全身性感染。肺炎克雷伯菌的感染大多數發生在醫院環境中,尤其是ICU或手術室等環境。感染肺炎克雷伯菌后可以造成多種病理過程,感染的部位不同癥狀也不同,常見的為肺炎、腦膜炎或尿路感染,嚴重的可引起全身性敗血癥等[1]。
近年來,隨著臨床使用抗生素頻率的升高,包括肺炎克雷伯菌在內的多種細菌均出現耐藥的情況,出現耐藥的原因大多與細菌本身變異或抗生素應用不規范等有關。肺炎克雷伯菌產生耐藥性的情況日趨嚴重,使臨床對肺炎克雷伯菌的治療愈發棘手。目前已經發現肺炎克雷伯菌出現了對抗生素中“最后一道防線”——碳青霉烯類抗生素的耐藥性,若對碳青霉烯類抗生素耐藥,可出現超級細菌,造成嚴重且不容忽視的公共衛生問題。
基于此,本研究選取慶陽市第二人民醫院2020—2023年間各科室送檢臨床常規培養數據的資料進行了回顧性分析,用以探究醫院肺炎克雷伯菌的臨床分布及其耐藥性現狀,從而為醫院肺炎克雷伯菌感染合理使用抗生素提供一定的理論依據,以減少耐藥細菌的產生,并且有效提高患者的治愈率。
1 材料與方法
1.1 一般資料
收集慶陽市第二人民醫院2020年1月—2023年12月各科室送檢的臨床常規培養數據。依據《全國臨床檢驗操作規程(第4版)》[2]標準進行樣本采集工作,樣本來源主要包括痰液、尿液、全血和肺泡灌洗液。同時收集患者的基本臨床資料,包括患者病歷號、報告時間、所在科室。剔除不完整數據后,共分離出肺炎克雷伯菌189株。
1.2 入選標準
納入標準:分離的病原菌僅為肺炎克雷伯菌的病例。
排除標準:臨床資料不全的患者;同一患者同一部位重復采樣;復查患者;明確存在感染的患者。
1.3 菌株鑒定和藥敏試驗
采用標準微生物學方法對收集的樣本進行菌株鑒定。細菌鑒定采用中元生物EXS2600全自動生物質譜檢測系統,藥敏試驗使用賽默飛Aris2X細菌鑒定和藥敏分析系統。
1.4 觀察指標
將樣本按照時間順序劃分,分別記錄2020年、2021年、2022年、2023年慶陽市第二人民醫院肺炎克雷伯菌的檢出情況,計算檢出率,并對其樣本來源、科室分布和相應的耐藥情況進行詳細的記錄、分析。
1.5 統計學方法
通過WHONET5.6軟件對藥敏結果進行統計和分析,基本資料采用SPSS 26.0統計學軟件進行
分析。
2 結果
2.1 2020—2023年肺炎克雷伯菌檢出情況
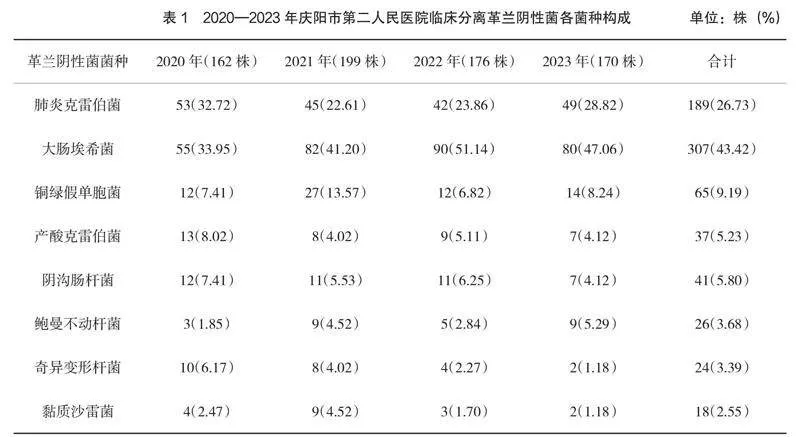
樣本共分離出707株細菌,其中2020年162株,2021年199株,2022年176株,2023年170株;醫院革蘭陰性菌檢出率最高的為大腸埃希菌,其次為肺炎克雷伯菌,大腸埃希菌檢出率呈動態變化趨勢,而肺炎克雷伯菌在2021年后菌種總數下降的情況下檢出率呈逐年遞增趨勢,見表1。
2.2 不同樣本來源肺炎克雷伯菌檢出情況
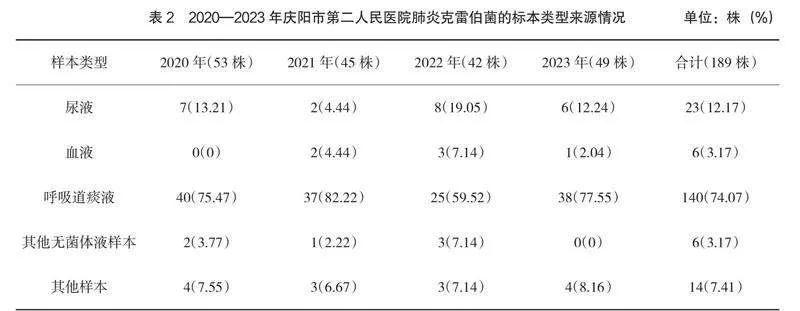
2020—2023年,醫院檢驗科分離出肺炎克雷伯菌共189株,其中2020年53株,2021年45株,2022年42株,2023年49株;在肺炎克雷伯菌標本中,痰液的檢出率最高(74.07%),其次為尿液(12.17%),見表2。
2.3 不同科室標本肺炎克雷伯菌檢出情況
2020—2023年,分離出的189株肺炎克雷伯菌分布在不同科室,檢出率最高的科室為呼吸內科(49.74%),其次為ICU(7.93%),其他科室占比較小;同時2022年ICU標本的肺炎克雷伯菌檢出率明顯高于其他年份。
2.4 2020—2023年肺炎克雷伯菌耐藥性分析
對2020—2023年具有完整藥敏信息的耐藥菌株進行分析,共171份,發現肺炎克雷伯菌對頭孢唑林、四環素、環丙沙星、氨芐西林/舒巴坦的耐藥率相對較高;2022年,對肺炎克雷伯菌耐藥率超過40%的有頭孢唑林、氨芐西林/舒巴坦,但這些在2023年均顯著下降;對肺炎克雷伯菌耐藥率呈現逐年上升趨勢的有哌拉西林/他唑巴坦,見圖1。
3 討論
抗生素耐藥菌的出現對全世界人類的健康均構成重大威脅。有研究對來自204個國家和地區的細菌耐藥性進行整合分析,預測統計模型顯示,2019年全球約有近500萬人死于細菌抗生素耐藥相關問題;與耐藥性相關的、常見的6種主要致病性病原體依次為大腸桿菌、金黃色葡萄球菌、肺炎克雷伯菌、肺炎鏈球菌、鮑曼不動桿菌和銅綠假單胞菌。由此可見,肺炎克雷伯菌的感染及其相關耐藥問題需引起高度關注。
肺炎克雷伯菌不僅成為醫院獲得性感染常見的細菌類型之一,對多種抗生素均出現耐藥性的問題更是不容小覷[3]。國家耐藥檢測研究2021—2022年發布的數據顯示,目前肺炎克雷伯菌耐藥率仍有升高[4]。從阿根廷、澳大利亞、智利、中國、哥倫比亞、黎巴嫩、新加坡和美國的71家醫院招募碳青霉烯類耐藥肺炎克雷伯菌(CRKP)陽性住院患者,記錄并收集相關臨床數據,并對所有分離株進行全基因組測序,發現來自美國患者的病情比來自中國或南美的患者更加嚴重,伴隨更多的并發癥。通過對全球CRKP流行患者的基線特征和臨床結局進行對比研究,發現不同區域之間的患者在臨床結局方面以及基線特征方面存在顯著差異。因此,一個區域的研究結果可能無法推廣到其他地區,相應中國肺炎克雷伯菌的耐藥性問題亦需要數據支撐。
基于以上肺炎克雷伯菌相關的背景信息,本研究對2020—2023年慶陽市第二人民醫院肺炎克雷伯菌的臨床分布及耐藥性情況進行調查研究。收集患者的痰液、尿液、傷口分泌物、肺泡灌洗液、血液等樣本,共分離出肺炎克雷伯菌189株,2020年53株,2021年45株,2022年42株,2023年49株,4年間的檢出率相差不大。由
2021年中國細菌耐藥監測報道中所提及的全國平均數據來看,該院分離率均未達到平均水平,說明該院的肺炎克雷伯菌的情況控制相對良好,暫時還未廣泛流行。從本研究的樣本來源看,呼吸道標本檢出率最高,其次為尿液,說明這2個方面可能為肺炎克雷伯菌傳播的重要渠道。因此,在院內應對不同樣本進行妥善處理,避免造成院內傳播。
在一項河北省2 812株肺炎克雷伯菌的調查研究中,肺炎克雷伯菌的樣本來源分布最多的是呼吸道標本、尿液和血液,與本次調查報告基本相
符[5]。但是,需要考慮呼吸道標本、體液標本等容易存在樣本污染或定殖的情況而導致檢出率上升,同時也提示應多關注呼吸道傳播途徑的管理和監控。本研究結果顯示,多個科室的樣本均存在肺炎克雷伯菌,但檢出率最高的為呼吸內科,其次為ICU,提示肺炎克雷伯菌的主要感染部位為呼吸道。肺炎克雷伯菌易通過呼吸道引起肺綜合性病變,累及病變至胸膜時則會引起惡性積液。對于ICU患者來說,大量使用抗生素容易造成耐藥性,而且患者本身免疫力低下,因此更容易發生感染。此外,近些年抗生素使用不規范等問題已然成為產生抗生素耐藥性的主要原因之一。20世紀90年代,耐藥肺炎克雷伯菌曾對全球公共衛生健康造成重大威脅,發病率和病死率高[6]。曾在中國被寄予厚望的頭孢他啶阿維巴坦于2019年獲得國家藥品監督管理局批準,并用于治療CRKP陽性患者。但ZHANG P等[7]對頭孢他啶阿維巴坦的抗菌活性進行評估,先后從中國36家不同區域的醫院中分離CRKP后研究發現,盡管大多數分離株均敏感,但在該藥投入臨床使用前大多數菌株已產生耐藥性。目前臨床的抗生素替代方案十分有限,所以在日常醫療管理過程中應加強對醫務人員抗生素耐藥性的共識統一,并引入相應的培訓和考核機制。
4 結論
綜上所述,由于肺炎克雷伯菌的耐藥性越來越嚴重,治療變得越來越困難,為了降低肺炎克雷伯菌的耐藥性,需要合理使用抗生素,加強感染控制并采取相應的消毒措施,促進新抗生素的研發和使用。
參考文獻
[1] HOLT K E,WERTHEIM H,ZADOKS R N,et al.Genomic analysis of diversity,population structure,virulence,and antimicrobial resistance in Klebsiella pneumoniae,an urgent threat to public health[J].Proc Natl Acad Sci U S A,2015,112(27):E3574-E3581.
[2] 尚紅,王毓三,申子瑜.全國臨床檢驗操作規程[M].4版.北京:人民衛生出版社,2015.
[3] 胡付品,郭燕,朱德妹,等.2021年CHINET中國細菌耐藥監測[J].中國感染與化療雜志,2022,22(5):521-530.
[4] 李耘,鄭波,薛峰,等.中國細菌耐藥監測研究(CARST)2021—2022年革蘭氏陰性菌監測報告[J].中國臨床藥理學雜志,2023,39(23):3525-3544.
[5] 胡愛玲,佟釗,趙旭初,等.2 812株肺炎克雷伯菌臨床特點及耐藥性比較[J].中國消毒學雜志,2023,40(2):122-124.
[6] AGYEMAN A A,BERGEN P J,RAO G G,et al.A systematic review and meta-analysis of treatment outcomes following antibiotic
therapy among patients with carbapenem-resistant Klebsiella pneumoniae infections[J].Int J Antimicrob Agents,2020,55(1):105833.
[7] ZHANG P,SHI Q,HU H,et al.Emergence of ceftazidime/avibactam resistance in carbapenem-resistant Klebsiella pneumoniae in China[J].Clin Microbiol Infect,2020,26(1):124.e1-124.e4.
(編輯:徐亞麗)
基金項目:甘肅省衛生行業科研計劃項目(GSWSQN2022-09)
作者簡介:秦 宸(1990—),女,甘肅慶陽人,本科,主管檢驗師,主要從事微生物免疫方面的研究。
通信作者:侯娟娟(1983—),女,甘肅慶陽人,碩士,主任檢驗師,主要從事醫學檢驗與分子生物學方面的研究。

