重復經顱磁刺激聯合針刺治療慢性失眠障礙的臨床療效

[摘要] 目的 探討采用重復經顱磁刺激(repeated transcranial magnetic stimulation,rTMS)和針刺療法治療慢性失眠障礙(chronic insomnia disorder,CID)患者的臨床效果。方法選取2022年1月至2023年12月于南昌市第一醫院就診的CID患者80例,根據隨機數字表法分為對照組和治療組,每組40例。對照組患者使用右佐匹克隆治療,治療組患者在對照組的基礎上增加rTMS和針刺療法,療程4周,觀察治療前后兩組患者的睡眠質量、睡眠相關指標及心理狀況改善程度。結果治療后兩組患者的匹茲堡睡眠質量指數評分均下降(<0.05);睡眠潛伏期、覺醒次數均低于治療前(<0.05),總睡眠時間、睡眠效率、快速眼動睡眠期睡眠占比均高于治療前,且治療組比對照組改善更明顯(<0.05)。治療后兩組患者的漢密爾頓焦慮、抑郁量表評分與治療前比較均降低,但對照組治療前后比較,差異無統計學意義(>0.05),治療組治療前后比較,差異有統計學意義(<0.05)。結論rTMS聯合針刺治療CID患者可明顯改善其睡眠質量,同時還可減輕伴隨的焦慮和抑郁癥狀。
[關鍵詞] 慢性失眠障礙;重復經顱磁刺激;針刺;右佐匹克隆;聯合治療
[中圖分類號] R493 [文獻標識碼] A [DOI] 10.3969/j.issn.1673-9701.2024.27.003
Clinical efficacy ofrepeated transcranial magnetic stimulationcombined with acupuncture for chronic insomnia
Department of Rehabilitation, Nanchang First Hospital, the Third Affiliated Hospital of Nanchang University, Nanchang 330008, Jiangxi, China
[Abstract]ObjectiveTo explore the clinical efficacy of repeated transcranial magnetic stimulation (rTMS) and acupuncture therapy in the treatment of chronic insomnia disorder(CID) patients.MethodsA total of 80 patients with CID, who were treated at Nanchang First Hospital from January 2022 to December 2023, were selected for the study. The patients were randomly divided into control group and treatment group, with 40 cases in each group. The control group patients were treated with dexmedetomidine, while the treatment group patients received rTMS and acupuncture therapy in addition to control group. The treatment course was 4 weeks, and the sleep quality, sleep related indicators, and psychological condition improvement of both groups of patients were observed before and after treatment.ResultsAfter treatment, the Pittsburgh sleep quality index scores of both groups of patients decreased (<0.05); The sleep latency and number of awakenings were lower than before treatment (<0.05), and the total sleep time, sleep efficiency, and proportion of rapid eye movement sleep were higher than before treatment, treatment group showed more significant improvement than control group (<0.05). After treatment, the Hamilton anxiety and depression scale scores of both groups of patients decreased compared to before treatment, but there was no statistically significant difference in control group before and after treatment (>0.05). However, there was a statistically significant difference in treatment group before and after treatment (<0.05).ConclusionThe combination of rTMS and acupuncture treatment can significantly improve the sleep quality of CID patients, while also reducing the accompanying symptoms of anxiety and depression.
[Key words]Chronic insomnia disorder; Repeated transcranial magnetic stimulation; Acupuncture; Dexzopiclone; Combinationtherapy
失眠是一種常見的頑固性睡眠障礙,特別是慢性失眠障礙(chronic insomnia disorder,CID),成人發病率為 10%~15%[1]。CID是冠心病、高血壓、糖尿病、抑郁癥等慢性病的獨立危險因素,還可導致患者白天疲勞、認知障礙、負面情緒,降低患者的生活質量[2-3]。CID的主要治療方法是以苯二氮?類為代表的藥物療法[4];但長時間使用該類藥物可帶來一系列不良反應,降低藥物治療依從性[5]。因此,替代藥物療法越來越受到重視,其中通過外部磁刺激降低CID患者大腦皮質興奮性治療失眠的重復經顱磁刺激(repeated transcranial magnetic stimulation,rTMS)是目前的主流療法[6-7];rTMS具有非創傷性和高安全性的特點。中醫通過穴位針刺可激活與改善睡眠高度相關的大腦區域,達到調和氣機、改善失眠的療效[8-9]。針刺可增加rTMS的效果,確保突觸功能的動態穩定性[10]。本研究探討rTMS聯合針刺治療CID患者的臨床療效。
QODWuiquxqVwm1v6RY7tzg==1 資料與方法
1.1 一般資料
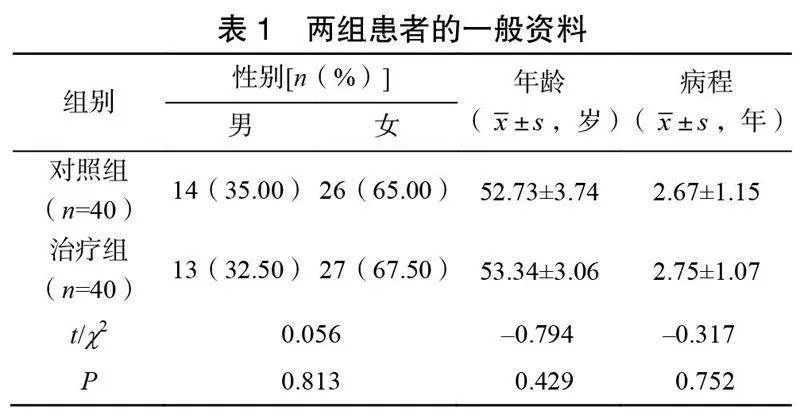
選取2022年1月至2023年12月于南昌市第一醫院就診的CID患者80例,根據隨機數字表法分為對照組和治療組,每組40例。對照組患者使用右佐匹克隆治療,治療組患者在對照組基礎上增加rTMS和針刺療法,療程4周。兩組患者的一般資料比較差異無統計學意義(>0.05),具有可比性,見表1。患者均知情同意并簽署知情同意書。本研究經南昌市第一醫院醫學倫理委員會審批通過(倫理審批號:KY2024002)。
1.2 納入及排除標準
納入標準[11]:①患者主訴難以入睡、睡眠不深或睡眠質量下降;②病程≥3個月,每周≥3次; ③全天關注睡眠問題,過分擔心失眠后果;④伴隨顯著的痛苦體驗或引發不良的社交和職業反應; ⑤匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)[12]>7分;⑥意識清楚,生命體征平穩;⑦年齡18~65歲;⑧可配合檢查,無失語癥和嚴重認知障礙。排除標準:①治療部位皮下30cm內有金屬異物;②繼發性失眠;③有物質依賴和精神障礙病史;④患有與中樞神經系統有關的疾病或重大臟器病史;⑤妊娠期或哺乳期女性;⑥近1個月內定期接受rTMS、針刺治療,近2周內參加過其他臨床試驗;⑦口服鎮靜安眠類藥物。
1.3 治療方法
對照組每晚臨睡前30min內口服右佐匹克隆片(批準文號:國藥準字H20120001,生產單位:上海上藥中西制藥有限公司,規格:3mg/片)3mg,持續4周。治療期間密切觀察,出現不可耐受的不良反應后立即停藥就醫,其他具有催眠作用的鎮靜類藥物不在治療過程中同時使用。治療組除口服藥物外,還聯合rTMS和針刺療法,1次/d,5次/周,共4周20次。治療過程中詢問患者感受,若出現異常立即中止治療并密切觀察患者變化。
針刺療法:按《針灸學》[13]有關“不寐”取內關、百會、安眠、三陰交、四神聰、神門、足三里、太溪為主穴,取太沖、復溜、血海、豐隆為配穴。患者取仰臥位,酒精擦拭皮膚,用無菌針灸針(蘇械注準:20162+UKPx4vdLLvIKb5/9Og7Rw==200894,蘇州天協針灸器械有限公司,規格:0.30mm×40mm)在相應穴位上無痛刺入,停針30min,其間每隔10min提插捻轉法行針1次。針刺治療由同一位針灸師施行,該針灸師具有3年以上針灸治療臨床經驗。
rTMS療法:患者保持臥位,去除頭部金屬物,安靜閉目,放松肌肉,將磁場刺激儀(鄂械注準:20142091249,武漢依瑞德醫療設備新技術有限公司,型號:CCY-1A)中的圓形線圈切合頭皮,調整線圈角度和位置,以達到最大幅度和最佳重復性誘發電位。靜息運動閾值(resting motor threshold,RMT)檢測:運用單脈沖模式對M1(手區)進行刺激,刺激初始強度設定為30%,逐漸增減,連續給予10次刺激,觀察對側拇短展肌收縮,≥5次收縮的最小刺激強度設為RMT。后采用標準模式對患者進行治療,選取前額葉背外側區(dorsolateral prefrontal cortex,DLPFC)作為刺激靶點,按先左后右的順序進行刺激。刺激參數:刺激強度80%~120%RMT,以患者耐受為宜,左側刺激頻率設置為10Hz、刺激個數20個、間隔8s、重復30次,共計600脈沖,右側刺激頻率設置為1Hz、刺激個數600個、間隔1s、重復2次,共計1200脈沖。治療第2周結束后重新測定RMT,調整刺激強度。
1.4 觀察指標
1.4.1 睡眠質量 治療前及治療后首日使用PSQI評估CID患者睡眠質量。PSQI包含7個因子,每項得分0~3分,3分表示很難,0分表示沒有難度,總分21分。根據得分高低判斷睡眠障礙的嚴重程度,7~11分為輕度,12~16分為中度,17~21分為重度。
1.4.2 睡眠監測 治療前及治療后首日使用多導睡眠監測儀(川械注準:20162210145,思瀾科技成都有限公司,型號:PSM100A)評估睡眠整體情況。
1.4.3 心理狀況評估 治療前及治療后首日使用心理測試智能輔助系統(上海心悅醫療科技有限公司,型號:XYSN-A-V2)對患者的心理狀況進行評估,在系統內選擇漢密爾頓抑郁量表(Hamilton depression scale,HAMD)及焦慮量表(Hamilton anxiety scale,HAMA)評估患者的情緒和心理變化。
1.5 統計學方法
采用SPSS 26.0統計學軟件對數據進行處理分析。計數資料以例數(百分率)[(%)]表示,比較采用2檢驗;計量資料以均數±標準差(x±s)表示,組間比較采用獨立樣本檢驗,組內比較采用配對檢驗。<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療前后的PSQI評分比較
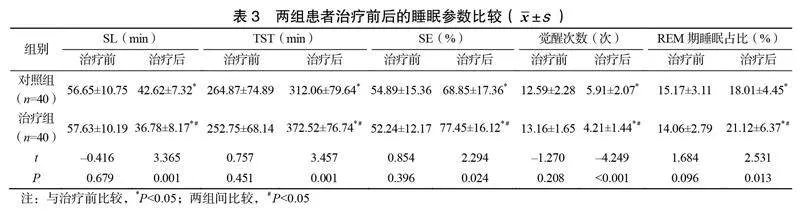
治療前兩組患者的PSQI評分比較,差異無統計學意義(>0.05);治療后兩組患者的PSQI評分均下降,且治療組的PSQI評分下降更明顯,差異有統計學意義(<0.05),見表2。
2.2 兩組患者治療前后的睡眠參數比較
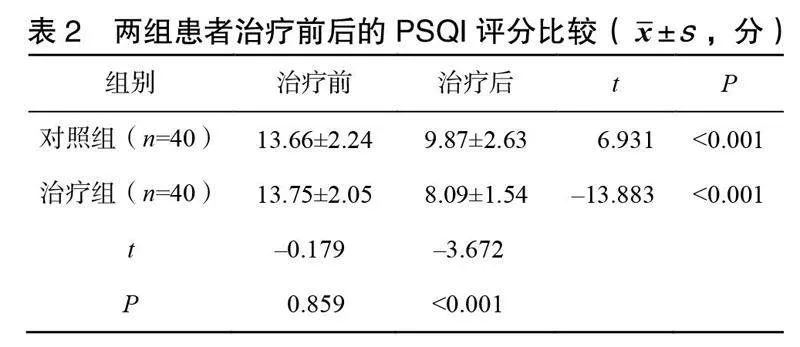
治療前兩組患者的睡眠潛伏期(sleep latency,SL)、總睡眠時間(total sleep time,TST)、睡眠效率(sleep efficiency,SE)、覺醒次數和快速眼動睡眠(rapid eye movement,REM)期睡眠占比比較,差異無統計學意義(>0.05);治療后兩組患者的SL和覺醒次數均降低,SE、TST、REM期睡眠占比均升高,差異有統計學意義(<0.05);與對照組比較,治療組改善更顯著(<0.05),見表3。
2.3 兩組患者治療前后的HAMA、HAMD評分比較
治療前兩組患者的HAMA、HAMD評分比較,差異無統計學意義(>0.05);治療后兩組患者的HAMA、HAMD評分均降低,但對照組治療前后比較,差異無統計學意義(>0.05),治療組治療前后比較,差異有統計學意義(<0.05),見表4。
3 討論
CID是一種持續性睡眠障礙,伴睡眠節律性和覺醒節律性交替失調,睡眠數量和質量異常[14]。CID受多種因素影響,如年齡、性別、人格特質、遺傳、身體疾病等,嚴重影響患者的正常生活和工作,部分患者可伴隨不同程度的認知功能損害,嚴重威脅患者的健康[15-16]。目前對CID的治療主要是藥物,但藥物長期依賴可造成一定不良反應,使患者依從性降低,造成病情反復,整體治療效果不好[17]。所以為達到更好的療效,需采取分階段、多方位的綜合治療。目前臨床上非藥物治療的主要方法是rTMS和針刺治療,對CID患者的主觀睡眠質量和失眠嚴重程度均有顯著改善[18]。研究表明針刺聯合rTMS對失眠癥有明確療效,兩者互為增效,比單獨應用有更好的療效[19]。
rTMS作為一種非侵入性刺激技術,可測試神經活動變化引起的運動誘發電位、腦電活動及腦功能狀態的變化,在神經康復、精神心理等領域已被廣泛應用,有確定的臨床療效[20]。Sun等[21]納入28項關于失眠患者rTMS與假rTMS研究中的9項,得出rTMS可明顯提高患者的睡眠質量(PSQI評分)、N3和REM期睡眠占比。此外,DLPFC為治療睡眠的有效刺激靶點,主要影響大腦的認知和記憶,將重復的磁刺激施加到該區域的皮質時,相應的感應電流被激活,繼而通過下行的聯絡纖維傳送至丘腦及其周圍組織。這有助于異常的神經元電活動恢復到同步震蕩的常態,從而優化睡眠結構、降低覺醒水平,使患者的情緒和睡眠質量得到改善,達到長期治療的效果[22-26]。rTMS還可選擇性調節情緒-認知神經環路腦區活動,高頻刺激易化局部神經細胞,使大腦皮質興奮性提高,低頻刺激抑制局部神經細胞,使皮質興奮性降低,具有“高頻興奮,低頻抑制”的雙向調節作用[27]。葉云珺等[28]將DLPFC區域左側高頻刺激與右側低頻刺激相結合,改善腦卒中后抑郁患者的睡眠質量,發現rTMS治療組PSQI和HAMD評分改善程度優于對照組。陸藝等[29]研究顯示rTMS治療失眠障礙時,左側和右側DLPFC的療效優于其他靶點,對患者睡眠質量的改善、睡眠的信念和態度等方面均有較大幫助。結合人體大腦半球的偏側性,本研究rTMS的臨床治療方案選用左DLPFC高頻刺激聯合右DLPFC低頻刺激。
西醫的腦功能偏側化學說與中醫左升右降的陰陽氣機相吻合,氣機升降與情志關系最為密切,調攝氣機是治療失眠的基本原理[30]。針刺療法被視為“通調氣機、調暢情志”的核心治療手段,其基于經絡學說并遵循“虛則補之,實則瀉之”的治療原則。通過優化患者的腦血流量和腦內代謝水平及調整腦部的多種神經遞質,針刺可達到補虛瀉實、理氣活血和調和陰陽的效果,從而顯著提高患者的睡眠質量和生活水平[10,31]。Lu等[32]對57項隨機對照試驗進行Meta分析,結果顯示與常規治療相比,針刺療法可顯著降低PSQI評分;另一項針對11項研究的Meta分析針刺對客觀睡眠參數的療效,針刺在增加TST和SE及減少覺醒次數方面效果更優[33]。
綜上所述,rTMS聯合針刺和藥物可顯著改善CID患者的臨床癥狀,提高睡眠質量,同時緩解伴隨的焦慮和抑郁狀態,可作為治療CID的理想方案。但本研究治療時間短、樣本量小,未能觀察長期治療效果及后效應,后續應進行多中心、大樣本量的研究,進一步驗證rTMS聯合針刺的療效。
利益沖突:所有作者均聲明不存在利益沖突。
[參考文獻]
[1] 陸林. 中國失眠障礙綜合防治指南[M]. 北京: 人民衛生出版社. 2019.
[2] 中華醫學會神經病學分會睡眠障礙學組. 中國成人失眠診斷與治療指南(2023版)[J]. 中華神經科雜志, 2024, 57(6): 560–584.
[3] BROSSOIT R M, CRAIN T L, LESLIE J J, et al. The effects of sleep on workplace cognitive failure and safety[J]. J Occup Health Psychol, 2019, 24: 411–422.
[4] RIEMANN D, BAGLIONI C, BASSETTI C, et al. European guideline for the diagnosis and treatment of insomnia[J]. J Sleep Res, 2017, 26(6): 675–700.
[5] 沈陽陽, 周俊英. 失眠藥物治療及進展[J]. 中國臨床醫生雜志, 2023, 51(12): 1394–1397.
[6] LANZA G, FISICARO F, CANTONE M, et al. Repetitive transcranial magnetic stimulation in primary sleep disorders[J]. Sleep Med Rev, 2023, 67: 101735.
[7] 柳亭, 呂東升, 唐瑛. 重復經顱磁刺激治療失眠障礙機制的研究進展[J]. 國際精神病學雜志, 2023, 50(2): 207–209, 214.
[8] CAO H J, YU M L, WANG L Q, et al. Acupuncture for primary insomnia: An updated systematic review of randomized controlled trials[J]. J Altern Complement Med, 2019, 25: 451–474.
[9] 王艷, 李萍, 文琪琦, 等. 針灸治療原發性失眠癥的研究進展[J]. 上海針灸雜志, 2016, 35(7): 768–772.
[10] 陳喆思. 電針聯合重復經顱磁刺激治療抑郁癥的臨床研究[D]. 成都: 成都中醫藥大學, 2013.
[11] GAEBEL W, ZIELASEK J, REED G. Mental and behavioural disorders in the ICD-11: Concepts, methodologies, and current status[J]. Psychiatria Polska, 2017, 51(2): 169–195.
[12] MOLLAYEVA T, THURAIRAJAH P, BURTON K, et al. The Pittsburgh sleep quality index as a screening tool for sleep dysfunction in clinical and non-clinical samples: A systematic review and Meta-analysis[J]. Sleep Med Rev, 2016, 25: 52–73.
[13] 石學敏. 針灸學[M]. 2版. 北京: 中國中醫藥出版社, 2007.
[14] VAN STRATEN A, VAN DER ZWEERDE T, KLEIBOER A, et al. Cognitive and behavioral therapies in the treatment of insomnia: A Meta analysis[J]. Sleep Med Rev, 2018, 38: 3–16.
[15] TADDEI-ALLEN P. Economic burden and managed care considerations for the treatment of insomnia[J]. Am J Manag Care, 2020, 26(4 Suppl): S91–S96.
[16] MCCRAE C S, WILLIAMS J, RODITI D, et al. Cognitive behavioral treatment for insomnia and pain in adults with comorbid chronic insomnia and fibromyalgia: Clinical outcomes from the SPIN randomized controlled trial[J]. Sleep, 2019, 42(3): 234.
[17] 尚正君, 張哲, 李宏偉. 慢性失眠癥藥物治療臨床分析[J]. 中國健康心理學雜志, 2021, 29(2): 197–200.
[18] ELL J, SCHMID S R, BENZ F,et al. Complementary and alternative treatments for insomnia disorder: A systematic umbrella review[J]. J Sleep Res, 2023, 32(6): e13979.
[19] 姚冉, 陳明鑒, 李清. 重復經顱磁刺激聯合針刺療法治療慢性失眠的平行對照研究[J]. 神經損傷與功能重建, 2021, 16(6): 352–354.
[20] HE Y, SUN N, WANG Z, et al. Effect of repetitive transcranial magnetic stimulation (rTMS) for insomnia: A protocol for a systematic review[J]. BMJ Open, 2019, 9(7): e029206.
[21] SUN N, HE Y, WANG Z, et al. The effect of repetitive transcranial magnetic stimulation for insomnia: A systematic review and Meta-analysis[J]. Sleep Med, 2021, 77: 226–237.
[22] NARDONE R, GOLASZEWSKI S, FREY V, et al. Altered response to repetitive transcranial magnetic stimulation in patients with chronic primary insomnia[J]. Sleep Med, 2020, 72(1): 126–129.
[23] YUAN J, WANG H, CHEN J, et al. Effect of low frequency repetitive transcranial magnetic stimulation at shenmen (HT7) on sleep quality in patients with chronic insomnia[J]. Meddicine (Baltimore), 2020, 99(30): e21292.
[24] 徐丹, 田峻, 陳晨, 等. 低頻重復經顱磁刺激治療腦卒中后失眠的療效[J]. 中國神經免疫學和神經病學雜志, 2021, 28(1): 58–60, 66.
[25] 胡樹罡, 沈瀅, 莫非, 等. 低頻重復經顱磁刺激部位對老年慢性失眠癥患者的影響[J]. 中國康復醫學雜志, 2019, 34: 433–439.
[26] LEFAUCHEUR J P, ALEMAN A, BAEKEN C, et al. Evidence-based guidelines on the therapeutic use of repetitive transcranial magnetic stimulation(rTMS): An update (2014—2018)[J]. Clin Neurophysiol, 2020, 131(2): 474–528.
[27] NARDONE R, SEBASTIANELLI L, VERSACE V, et al.Effects of repetitive transcranial magnetic stimulation in subjects with sleep disorders[J]. Sleep Med, 2020, 71(1): 113–121.
[28] 葉云珺, 劉曉陽, 陳名峰. 重復經顱磁刺激對卒中后抑郁患者睡眠質量的影響[J]. 中外醫療, 2018, 12: 106–108, 111.
[29] 陸藝, 劉金同, 鄭重, 等. 不同部位重復經顱磁刺激治療慢性失眠療效與認知功能改善的觀察性研究[J]. 精神醫學雜志, 2021, 34(5): 440–444.
[30] KIM S P, KIM J H, KIM B K, et al. Electroacupuncture for insomnia disorder: Study protocol for a randomized controlled trial[J]. Trials, 2017, 18(1): 177.
[31] PEI W, PENG R, GU Y, et al. Research trends of acupuncture therapy on insomnia in two decades (from 1999 to 2018): A bibliometric analysis[J]. BMC Complement Altern Med, 2019, 19: 225.
[32] LU Y, ZHU H, WANG Q, et al. Comparative effectiveness of multiple acupuncture therapies for primary insomnia: A systematic review and network Meta-analysis of randomized trial[J]. Sleep Med, 2022, 93: 39–48.
[33] ZHAO F Y, FU Q Q, KENNEDY G A, et al. Can acupuncture improve objective sleep indices in patients with primary insomnia? A systematic review and Meta-analysis[J]. Sleep Med, 2021, 80: 244–259.
(收稿日期:2024–05–21)
(修回日期:2024–09–23)

