CPAP治療對(duì)中重度OSA病人心臟結(jié)構(gòu)及炎性因子的影響
倪小紅 王金華 田宇 廖遠(yuǎn)高 呂衍文
基金項(xiàng)目?2021年黃岡市級(jí)一般項(xiàng)目(No.XQYF2021000005)
作者單位?湖北省黃岡市中心醫(yī)院(湖北黃岡 438000)
通訊作者?廖遠(yuǎn)高,E-mail:liaoygd@hotmail.com
引用信息?倪小紅,王金華,田宇,等.CPAP治療對(duì)中重度OSA病人心臟結(jié)構(gòu)及炎性因子的影響[J].中西醫(yī)結(jié)合心腦血管病雜志,2024,22(7):1316-1319.
摘要?目的:探討中重度阻塞性睡眠呼吸暫停(OSA)病人心臟結(jié)構(gòu)變化及持續(xù)正壓通氣(CPAP)對(duì)其影響。方法:選擇2018年5月—2021年3月96例中重度OSA病人,采用彩色多普勒超聲診斷儀測定心臟結(jié)構(gòu)與功能,分析中重度OSA病人心臟結(jié)構(gòu)變化情況,在常規(guī)治療基礎(chǔ)上聯(lián)合CPAP治療,治療8周后評(píng)估治療效果,比較治療前后炎癥反應(yīng)及氧化應(yīng)激指標(biāo)水平,并進(jìn)行相關(guān)性分析。結(jié)果:治療8周后中重度OSA病人右心室舒張期內(nèi)徑(RVIDd)、室間隔厚度(IVSTd)、肺動(dòng)脈環(huán)徑(PA)、二尖瓣舒張晚期最大充盈速度(A峰)水平低于治療前(P<0.05),二尖瓣舒張?jiān)缙谧畲蟪溆俣龋‥峰)、舒張?jiān)缙谂c末期二尖瓣血流峰值速度比值(E/A)、左室射血分?jǐn)?shù)(LVEF)高于治療前(P<0.05),血清超氧化物歧化酶(SOD)水平高于治療前(P<0.05),丙二醛(MDA)、白細(xì)胞介素-6(IL-6)及腫瘤壞死因子-α(TNF-α)水平低于治療前(P<0.05)。Pearson相關(guān)分析結(jié)果表明:OSA病人RVIDd、IVSTd、PA、A峰、E/A水平與SOD呈負(fù)相關(guān)(P<0.05),與MDA、IL-6和TNF-α水平呈正相關(guān)(P<0.05);E峰、LVEF水平與SOD呈正相關(guān)(P<0.05),與MDA、IL-6、TNF-α水平呈負(fù)相關(guān)(P<0.05)。結(jié)論:中重度OSA病人發(fā)病后常伴有心臟結(jié)構(gòu)變化,給予病人CPAP治療有助于降低機(jī)體炎癥反應(yīng)及氧化應(yīng)激水平。
關(guān)鍵詞?阻塞性睡眠呼吸暫停;心臟結(jié)構(gòu);持續(xù)正壓通氣;炎癥反應(yīng);氧化應(yīng)激
doi:10.12102/j.issn.1672-1349.2024.07.029
阻塞性睡眠呼吸暫停(OSA)以睡眠打鼾、呼吸暫停與白天嗜睡為主要表現(xiàn)[1]。王云等[2]研究表明OSA病人睡眠時(shí)反復(fù)發(fā)生上氣道塌陷、阻塞,能引起通氣不足,間歇性缺氧、高碳酸血癥及睡眠結(jié)構(gòu)紊亂,嚴(yán)重者可引起高血壓、冠心病、心律失常。郭倩等[3]研究表明OSA確診病人中50.0%伴有不同程度心臟結(jié)構(gòu)變化,增加心血管疾病發(fā)生率,且病人病情越嚴(yán)重,心臟結(jié)構(gòu)變化越明顯。持續(xù)正壓通氣(CPAP)是一種微創(chuàng)治療方法,能降低病人左心室質(zhì)量,減小室間隔厚度(IVSTd),改善病人左心室肥厚。Rooney等[4]研究表明CPAP治療時(shí)通過鼻罩連接正壓呼吸機(jī)持續(xù)通氣治療,能保證病人呼吸道通暢,糾正呼吸暫停,改善病人缺氧。但是,CPAP對(duì)中重度OSA病人炎癥反應(yīng)及氧化應(yīng)激反應(yīng)的影響研究較少。因此,本研究以中重度OSA病人為研究對(duì)象,探討中重度OSA病人心臟結(jié)構(gòu)變化及行CPAP治療的效果,現(xiàn)報(bào)道如下。
1?資料與方法
1.1?臨床資料
選取2018年5月—2021年3月96例中重度OSA病人,男51例,女45例;年齡43~72(61.29±4.56)歲;體質(zhì)指數(shù)(BMI)18~32(24.39±4.61)kg/m2;病情分級(jí):中度68例,重度28例;合并癥:高血壓5例,糖尿病3例,冠心病4例。納入標(biāo)準(zhǔn):1)符合《阻塞性睡眠呼吸暫停低通氣綜合征診治指南》[5]中OSA診斷標(biāo)準(zhǔn),且病人均經(jīng)臨床檢查確診;2)符合CPAP、西藥治療適應(yīng)證,病人均可耐受;3)病情穩(wěn)定,能配合完成應(yīng)激反應(yīng)與炎性因子等指標(biāo)檢測。排除標(biāo)準(zhǔn):1)精神異常、血液系統(tǒng)疾病或器質(zhì)性疾病者;2)甲狀腺功能異常、慢性腎功能不全或慢性阻塞性肺疾病者;3)妊娠期或哺乳期婦女、治療依從性差者。
1.2?方法
病人入院后均完成彩色多普勒超聲檢查,評(píng)估病人心臟結(jié)構(gòu)變化[6],并評(píng)估病人的身體狀態(tài),對(duì)于伴有高血壓、糖尿病、冠心病等基礎(chǔ)疾病的病人,強(qiáng)化藥物治療干預(yù),積極控制血壓、血糖水平,穩(wěn)定基礎(chǔ)疾病,避免對(duì)治療效果產(chǎn)生影響。參考《阻塞性睡眠呼吸暫停低通氣綜合征診治指南》進(jìn)行處理,加強(qiáng)生活方式調(diào)節(jié),指導(dǎo)病人合理飲食,養(yǎng)成良好的生活習(xí)慣。聯(lián)合CPAP進(jìn)行治療,采用無創(chuàng)呼吸機(jī)(飛利浦REMstar AutO567),選擇CPAP模式,每晚治療1次,每次7 h,根據(jù)病人情況設(shè)定相關(guān)壓力,治療8周后評(píng)估治療效果。
1.3?觀察指標(biāo)
1.3.1?心臟結(jié)構(gòu)變化指標(biāo)
采用Philips iE33彩色多普勒超聲診斷儀(荷蘭Philips),由同組心臟超聲醫(yī)生對(duì)病人進(jìn)行測定,完成右心室舒張期內(nèi)徑(RVIDd)、IVSTd、肺動(dòng)脈環(huán)徑(PA)、二尖瓣舒張?jiān)缙谧畲蟪溆俣龋‥峰)、二尖瓣舒張晚期最大充盈速度(A峰)、E/A、左室射血分?jǐn)?shù)(LVEF)檢測,所有操作嚴(yán)格遵循儀器說明書完成[7]。
1.3.2?炎性因子、氧化應(yīng)激指標(biāo)
采用酶聯(lián)免疫吸附試驗(yàn)(ELISA)測定血清超氧化物歧化酶(SOD)、丙二醛(MDA)、白細(xì)胞介素-6(IL-6)及腫瘤壞死因子-α(TNF-α)水平[8-9]。
1.4?統(tǒng)計(jì)學(xué)處理
采用SPSS 24.0統(tǒng)計(jì)軟件處理數(shù)據(jù)。定性資料以例數(shù)、百分比(%)表示,行χ2檢驗(yàn);符合正態(tài)分布的定量資料用均數(shù)±標(biāo)準(zhǔn)差(x±s)表示,行t檢驗(yàn)。采用Pearson相關(guān)性分析法分析OSA病人心臟結(jié)構(gòu)變化與氧化應(yīng)激指標(biāo)、炎性因子的相關(guān)性。
以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2?結(jié)?果
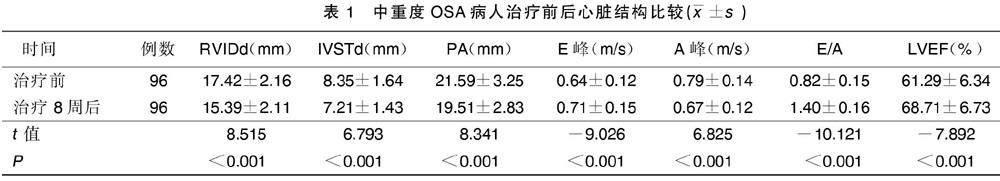
2.1?治療前后心臟結(jié)構(gòu)比較
治療8周后,病人心臟結(jié)構(gòu)明顯改善,RVIDd、IVSTd、PA、A峰水平均低于治療前(P<0.05),E峰、E/A、LVEF水平均高于治療前(P<0.05)。詳見表1。
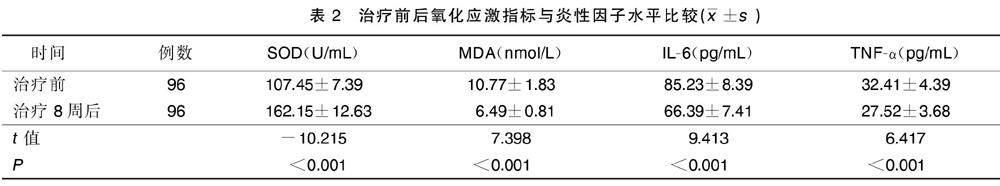
2.2?治療前后氧化應(yīng)激指標(biāo)與炎性因子水平比較
治療8周后,SOD水平高于治療前(P<0.05),MDA、IL-6和TNF-α水平低于治療前(P<0.05)。詳見表2。
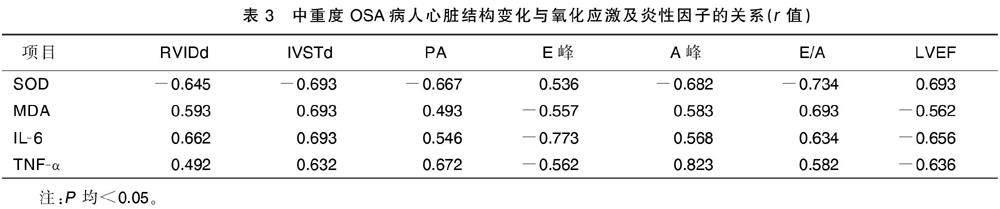
2.3?中重度OSA病人心臟結(jié)構(gòu)變化與氧化應(yīng)激及炎性因子的關(guān)系
Pearson相關(guān)分析結(jié)果顯示,OSA病人RVIDd、IVSTd、PA、A峰、E/A與SOD水平呈負(fù)相關(guān)(P<0.05),與MDA、IL-6和TNF-α水平呈正相關(guān)(P<0.05);E峰、LVEF與SOD水平呈正相關(guān)(P<0.05);與MDA、IL-6和TNF-α水平呈負(fù)相關(guān)(P<0.05)。詳見表3。
3?討?論
OSA是臨床上常見病、多發(fā)病,且隨著人們生活方式的改變,導(dǎo)致OSA發(fā)生率呈上升趨勢(shì)。孫雪婷等[10]研究表明,OSA是由睡眠期間反復(fù)上氣道阻塞引起,以頻繁呼吸暫停、低通氣、低氧血癥為基礎(chǔ)的病理生理改變,部分病人可引起多系統(tǒng)功能損傷(以心血管系統(tǒng)損害較為明顯)。池偉偉等[11]研究表明,OSA病人持續(xù)的病情發(fā)展,能引起心室結(jié)構(gòu)異常,且左心室肥厚發(fā)生率高于正常人群。中重度OSA的發(fā)生能引起病人心臟結(jié)構(gòu)發(fā)生變化,出現(xiàn)這種現(xiàn)象的原因是多方面的,主要表現(xiàn)包括:1)中重度OSA病人持續(xù)的病情發(fā)展,會(huì)引起交感神經(jīng)興奮性增強(qiáng)、脂代謝紊亂,從而引起血管內(nèi)皮損傷、心肌缺血及心室重構(gòu)。Ajisebutu等[12]研究表明,OSA是除了年齡、BMI等因素外,造成病人血壓升高的重要原因,持續(xù)的血壓波動(dòng)會(huì)影響心臟結(jié)構(gòu)。2)高血壓等基礎(chǔ)疾病會(huì)引起交感神經(jīng)和副交感神經(jīng)興奮性升高,升高血液兒茶酚胺水平,造成外周血管收縮和阻力升高,造成病人血壓節(jié)律紊亂,均能引起心臟結(jié)構(gòu)與功能異常,導(dǎo)致臨床診療難度加大。陳銀鳳等[13]研究表明,OSA可對(duì)心臟結(jié)構(gòu)及功能產(chǎn)生嚴(yán)重的影響,尤其是右心室結(jié)構(gòu)等,存在右心為主的心臟結(jié)構(gòu)異常。因此,臨床上OSA病人診療過程中,應(yīng)加強(qiáng)病人心臟結(jié)構(gòu)變化分析,以指導(dǎo)臨床治療,促進(jìn)病人康復(fù)。
藥物治療是OSA病人常用的治療方法,雖然能改善病人癥狀,但是遠(yuǎn)期效果較差,且病人停藥后復(fù)發(fā)率較高,難以達(dá)到預(yù)期治療效果。近年來,CPAP在中重度OSA病人中得到應(yīng)用,且效果理想[14]。本研究中,治療8周后中重度OSA病人心臟結(jié)構(gòu)明顯改善,RVIDd、IVSTd、PA、A峰低于治療前(P<0.05);E峰、E/A、LVEF高于治療前(P<0.05),說明CPAP能改善中重度OSA病人心臟結(jié)構(gòu),可獲得良好的治療效果。CPAP是一種無創(chuàng)治療方法,具有良好的治療效果,可完全糾正氣道阻塞,適用于不同程度和所有呼吸暫停類型中,長期治療能緩解嗜睡癥狀,改善病人生活質(zhì)量。同時(shí),CPAP治療能增加肺容積,促進(jìn)塌陷的肺泡復(fù)張,亦可減少呼吸功,改善病人氧合,有助于抵消內(nèi)源性呼氣終末正壓(PEEP)或動(dòng)態(tài)肺過度充氣值,多數(shù)病人可從中獲益。王冉等[15]研究表明,CPAP能降低OSA病人左心室質(zhì)量,減小IVSTd,改善左心室肥厚。既往研究表明,CPAP治療能減少中、重度OSA病人IVSTd、左室后壁厚度(LVPW),提高LVEF、E/A,且多數(shù)病人能從中獲益。OSA的發(fā)生與發(fā)展是一個(gè)多因素過程,常伴有氧化應(yīng)激與炎性因子異常,持續(xù)的病情發(fā)展能引起機(jī)體氧化應(yīng)激狀態(tài)改變[16-17]。MDA、SOD能準(zhǔn)確地反映氧化應(yīng)激程度[18]。OSA病人具有多種刺激炎性因子增加因素,如肥胖、反復(fù)缺氧及高碳酸血癥刺激等[19]。本研究中,中重度OSA病人治療8周后SOD高于治療前(P<0.05),MDA及IL-6、TNF-α水平低于治療前(P<0.05),說明CPAP用于中重度OSA病人中,能降低氧化應(yīng)激與炎性因子水平,從根本上控制疾病的發(fā)生與發(fā)展。本研究Pearson相關(guān)分析結(jié)果表明,OSA病人RVIDd、IVSTd、PA、A峰、E/A水平與SOD呈負(fù)相關(guān)(P<0.05),與MDA、IL-6和TNF-α水平呈正相關(guān)(P<0.05);E峰、LVEF水平與SOD呈正相關(guān)(P<0.05),與MDA、IL-6和TNF-α水平呈負(fù)相關(guān)(P<0.05),因此,臨床上對(duì)于確診的OSA病人,治療過程中應(yīng)加強(qiáng)病人氧化應(yīng)激與炎性因子水平監(jiān)測,并根據(jù)測定結(jié)果調(diào)整治療方案[20-21]。
綜上所述,中重度OSA病人發(fā)病后常伴有心臟結(jié)構(gòu)變化,給予病人CPAP治療有助于降低機(jī)體炎癥反應(yīng)及氧化應(yīng)激水平。
參考文獻(xiàn):
[1]?王祎琴,頊晉昆,姜皚南,等.不同嚴(yán)重程度的阻塞性睡眠呼吸暫停低通氣綜合征患者呼吸道阻力的變化及臨床意義[J].臨床肺科雜志,2020,25(3):332-335.
[2]?王云,何燕,劉師節(jié),等.阻塞性睡眠呼吸暫停低通氣綜合征與糖脂代謝紊亂的機(jī)制研究進(jìn)展[J].中國全科醫(yī)學(xué),2022,25(2):243-247.
[3]?郭倩,范春雨.中重度阻塞性睡眠呼吸暫停低通氣綜合征與冠心病及冠狀動(dòng)脈病變情況的相關(guān)性研究[J].中西醫(yī)結(jié)合心腦血管病雜志,2020,18(23):4042-4045.
[4]?ROONEY M R,AURORA R N,WANG D,et al.Rationale and design of the hyperglycemic profiles in obstructive sleep apnea(HYPNOS) trial[J].Contemporary Clinical Trials,2021,101:106248.
[5]?李莉,張浩,單雅敏.中重度阻塞性睡眠呼吸暫停低通氣綜合征患者聽覺功能檢查特征及其與阻塞性睡眠呼吸暫停低通氣綜合征、三酰甘油的相關(guān)性分析[J].中國全科醫(yī)學(xué),2021,24(5):566-570.
[6]?BRIDGET C,RISA N R,BECKY G,et al.806 Barriers to screening and diagnosis of obstructive sleep apnea during inpatient traumatic brain injury rehabilitation[J].Sleep,2021,44(Supplement2):A314-A315.
[7]?林二妹,金華,楊勇.阻塞性睡眠呼吸暫停低通氣綜合征對(duì)高血壓病人心臟結(jié)構(gòu)和功能的影響[J].中西醫(yī)結(jié)合心腦血管病雜志,2021,19(16):2814-2816.
[8]?任偉,王贊峰.阻塞性睡眠呼吸暫停低通氣患者外周化學(xué)感受器敏感性改變及其危險(xiǎn)因素研究[J].中國實(shí)用內(nèi)科雜志,2020,40(3):247-251.
[9]?高瑩卉,溫永飛,錢小順,等.無心血管合并癥的老年阻塞性睡眠呼吸暫停綜合征患者心功能變化及其影響因素分析[J].南方醫(yī)科大學(xué)學(xué)報(bào),2020,40(11):1587-1592.
[10]?孫雪婷,孫志丹,馮艷紅.超聲極速脈搏波技術(shù)評(píng)估中重度阻塞性睡眠呼吸暫停患者CPAP治療前后頸動(dòng)脈彈性的變化[J].臨床耳鼻咽喉頭頸外科雜志,2021,35(8):707-711.
[11]?池偉偉,牛英豪,董麗萍,等.中重度阻塞性睡眠呼吸暫停低通氣綜合征患者外周血內(nèi)皮祖細(xì)胞數(shù)量和功能的變化[J].河北醫(yī)科大學(xué)學(xué)報(bào),2020,41(9):1025-1028.
[12]?AJISEBUTU A,KAK I,THOMPSON N,et al.Identification of physical exam findings with high predictive value for moderate to severe pediatric obstructive sleep apnea(OSA) in overweight/obese children[J].Sleep,2020,43(Supplement1):A344-A345.
[13]?陳銀鳳,劉楠楠,王祖祿,等.超聲評(píng)價(jià)重度阻塞性睡眠呼吸暫停低通氣綜合征患者的動(dòng)脈順應(yīng)性變化[J].中國超聲醫(yī)學(xué)雜志,2020,36(5):385-387.
[14]?陳銀鳳,劉楠楠,王祖祿,等.超聲心動(dòng)圖對(duì)重度阻塞性睡眠呼吸暫停低通氣綜合征患者右心功能的評(píng)估價(jià)值[J].中國超聲醫(yī)學(xué)雜志,2020,36(3):215-217.
[15]?王冉,許輝杰,彭好.微覺醒對(duì)老年中重度阻塞性睡眠呼吸暫停低通氣綜合征患者心率變異的影響[J].聽力學(xué)及言語疾病雜志,2021,29(5):535-539.
[16]?陳西霞,王勇.慢性腎臟病患者心血管鈣化形成機(jī)制及其對(duì)心臟結(jié)構(gòu)與功能的影響[J].中日友好醫(yī)院學(xué)報(bào),2020,34(5):292-295.
[17]?許浩博,王娟,張海鵬,等.不同程度阻塞性睡眠呼吸暫停對(duì)非梗阻性肥厚型心肌病患者臨床特征的影響[J].中國循環(huán)雜志,2021,36(6):579-585.
[18]?張玲俐,黃鑫,劉繼紅.腹型肥胖對(duì)老年中重度阻塞性睡眠呼吸暫停綜合征患者認(rèn)知狀態(tài)的影響[J].中華老年醫(yī)學(xué)雜志,2021,40(11):1363-1367.
[19]?顏春龍,齊先龍,馬金鳳,等.MRI對(duì)慢性高原病患者心臟結(jié)構(gòu)和功能的評(píng)價(jià)研究[J].醫(yī)學(xué)影像學(xué)雜志,2021,31(6):954-957.
[20]?李傳強(qiáng),高峰,程昱,等.超聲心動(dòng)圖在急性腦梗死患者心臟形態(tài)結(jié)構(gòu)及功能評(píng)估中的應(yīng)用價(jià)值[J].中國醫(yī)藥導(dǎo)報(bào),2021,18(4):151-154.
[21]?夏寧,聶秀紅,王昊,等.支氣管哮喘合并OSA與冠心病發(fā)病率的相關(guān)性研究[J].首都醫(yī)科大學(xué)學(xué)報(bào),2022,43(1):138-142.
(收稿日期:2022-08-15)
(本文編輯王麗)

