PDCA循環管理模式對不孕癥患者扳機日用藥錯誤的應用研究
陳 翠 譚 健 張 榮 劉 佳 吳 巖 李智超 李 靜
女性無避孕性生活至少12個月而未孕,稱為不孕癥[1]。根據不孕史,可將不孕癥分為原發性不孕和繼發性不孕。不孕癥的病因復雜、臨床表現多樣,其發病機制至今尚無定論。近年來,除傳統醫學和手術治療助孕以外,輔助生殖技術(assisted reproductive technology,ART)[2]的開展為不孕癥患者帶來了希望。取卵手術是ART的關鍵環節,取卵術前患者要注射人絨毛膜促性腺激素(human chorionic gonadotropin, HCG)以促進卵子成熟,注射HCG的時間稱為扳機時間,它對卵子成熟和獲卵率尤為重要。扳機日藥物注射又稱夜針,其至取卵的時間間隔太短,可能影響獲卵率,而間隔時間太長,可能提前自發排卵[3],故扳機日HCG的注射時間要做到準時、準點、準量。取卵患者均為門診患者,而扳機日注射HCG時間多為夜間,部分患者選擇自行注射或于就近診所注射,可能會存在用藥錯誤(如注射時間不當、注射劑量不準確、注射方法錯誤等)的安全隱患,從而影響ART治療效果[4]。PDCA循環又稱戴明環,是一種質量管理的方法,這個循環包含4個階段,即計劃(P)、執行(D)、檢查(C)、處理(A),是全面質量管理的思想基礎以及方法依據[5-6]。本研究應用 PDCA 循環改進不孕癥行取卵手術患者注射HCG時發生用藥錯誤問題,取得了較好效果。現報道如下。
1 對象與方法
1.1 研究對象
選取2020年5月-2022年5月在筆者所在醫院門診首次實施ART的患者3 699例。納入標準:首次接受ART治療的女性;自行注射或外院注射夜針;意識清楚,具有基本的溝通交流能力;知情同意,自愿參加本研究。排除標準:年齡>45歲;夜針后取消ART的患者;同一周期取卵2次;有抑郁癥史、失獨或精神疾病。其中,選取2020年5月-2021年4月(PDCA實施前)在筆者所在醫院實施ART的患者1 878例,選取2021年5月-2022年5月(開展PDCA循環管理模式后)在筆者所在醫院實施ART的患者1 821例。2組一般資料比較,差異均無統計學意義,見表1。本研究經濰坊醫學院附屬醫院倫理委員會審批(KY-2022-M17)。

表1 實施前后不孕癥患者一般資料比較
1.2 干預方法
實施PDCA循環管理前,采用ART常規管理模式。于2021年5月開始在常規護理管理模式的基礎上,采用PDCA循環管理模式。
1.2.1 計劃
通過查閱病歷資料、追蹤隨訪,發現PDCA實施前有53例患者發生夜針用藥錯誤,其主要類型包括夜針注射時間提前或延后、夜針藥物外泄、給藥途徑錯誤、夜針給藥劑量不當等,具體見表2。分析原因,本組患者均為門診患者,夜針注射時間一般為晚上。大部分患者因個人居住地原因選擇于當地診所進行藥物注射或自行注射。在當地診所進行藥物注射的患者,可能因與診所時間協調問題以及個人原因導致夜針時間延誤;而一般診所中ART藥物使用較少,醫務人員對該藥物不熟悉可能導致用藥錯誤的發生。而對于自行注射的患者,常因對自己的注射操作缺乏信心,對注射過程感到焦慮或恐懼,導致猶豫不決,從而導致注射時間延遲、藥物外泄等問題。最終本研究從健康教育、心理護理、追蹤隨訪3個方面予以改進完善。

表2 PDCA實施前不孕癥患者夜針用藥錯誤情況 (n=53)
1.2.2 實施(D)
(1)健康教育。開始使用促性腺激素(gonadotropin,簡稱Gn)時即用通俗易懂的語言向患者講解從Gn日開始體內激素水平的變化,演示卵泡成熟的過程及其伴隨的生理反應,并采用動畫、現場模擬的方式講解取卵、移植過程,讓患者了解扳機日藥物注射在整個ART治療中的重要性。在扳機日,護理人員通過電話詳細講解扳機日藥物的注射方法、注射時間及儲存方式,通過微信向患者發送夜針注射注意事項,并逐條交代。對于選擇前往診所注射的患者,在確保患者理解注射知識的基礎上,告知其與診所醫生溝通的重點和注射前的核對要點,以減少用藥錯誤的發生。此外,在尊重患者意愿的前提下,鼓勵患者來院注射,以減少用藥錯誤的發生。(2)心理護理。自行注射的患者常因對自己的注射操作缺乏信心,對注射過程感到焦慮或恐懼,從而導致注射時間延遲、藥物外泄等問題。醫護人員積極與患者進行溝通,了解其擔憂和顧慮,并提供相應的技術指導和心理支持。同時,通過培訓或演示,幫助患者熟悉注射流程和操作技巧,并將演示視頻發布于微信平臺,方便患者隨時查看。(3)追蹤隨訪。扳機日當天,護士再次一對一電話提醒患者及其家屬夜針注射時間,告知患者扳機日藥物注射時應做到準時、準點、準量。同時囑患者在夜針注射完畢后立即通過問卷星平臺提交具體注射時間。護理人員通過問卷星平臺后臺監控當日夜針注射患者注射時間提交情況,對超過夜針時間5 min仍未提交信息的患者,立即進行電話隨訪,確保每位患者當天準時、準量、正確注射藥物。
1.2.3 檢查(C)
護理人員對實施過程中出現的各種問題進行檢查匯總,評估改進措施的效果,如統計注射時間提前或延后、夜針藥物外泄、給藥途徑錯誤、夜針給藥劑量不當等的發生情況。
1.2.4 改進(A)
每月對前3個階段的工作內容進行開會討論,根據患者夜針注射過程中發生的問題進行改進,并對既往的教訓及經驗進行總結,尚未解決的問題納入到下一個PDCA循環。
1.3 評價指標
統計實施PDCA循環前后患者夜針注射用藥錯誤發生率及注射時間提前或延后時間差。
1.4 統計學方法

2 結果
2.1 實施PDCA前后用藥錯誤發生率比較
實施PDCA后,夜針用藥錯誤的發生率為1.81%(33/1 821),低于對照組的2.82%(53/1 878),2組比較,差異有統計學意義(χ2=4.153,P=0.042),具體見表3。
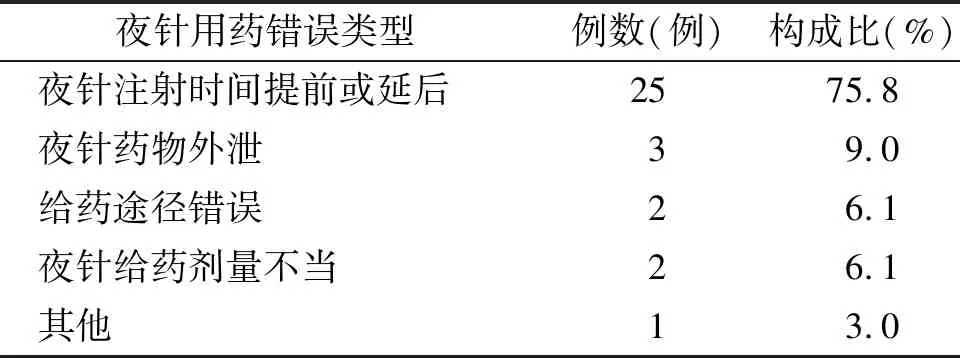
表3 PDCA實施后不孕癥患者夜針用藥錯誤情況(n=33)
2.2 實施PDCA前后夜針提前或延后時間比較
PDCA實施后夜針提前或延后時間差為(24.39±4.68)min,短于實施前的(67.26±14.10)min,2組比較,差異有統計學意義(t=-123.325,P<0.001)。
3 討論
PDCA循環管理是醫療機構質量管理的基本方法,在醫療質量管理中應用廣泛[7-8]。護理質量管理作為其中的重要組成部分,在生殖領域同樣重要。定期開展PDCA質量管理方法,盡早發現護理問題并及時采取有效的措施加以解決,可保證護理工作的良性循環,提高工作效率和質量,在輔助生殖領域已有開展[9-11]。
3.1 PDCA實施后夜針用藥錯誤發生率降低
自然排卵過程一般發生在內源性LH /FSH峰出現后的 34~36 h[12-13]。選擇恰當的夜針時間,可獲得同步成熟的高質量卵子,進而獲得較高的妊娠率。筆者所在醫院取卵患者均為門診患者,因居住地的遠近可自愿選擇注射地點或自行注射。受個體差異或認知水平的影響,常有扳機日患者用藥錯誤的發生。本研究顯示,實施PDCA循環模式后,扳機日用藥錯誤發生率低于實施前。究其原因,一是加強了健康教育,醫務人員將用藥的注意事項及注射方法以清單和視頻的方式呈現給患者,更加直觀易懂。二是加強了心理護理,通過針對自行夜針注射患者的緊張、焦慮情緒給予針對性干預和指導,使其建立成功注射的信心,提高了夜針注射成功率。三是通過追蹤隨訪,于夜針當日,再次提醒患者及家屬準時注射,并要求患者于注射后立即上報注射時間,護士通過后臺監控的方法,避免了患者因延遲注射時間過長而大幅度調整后期手術時間,浪費醫療資源的問題。
3.2 PDCA實施后夜針提前或延后時間縮短
本科室自2021年5月開始開展PDCA循環模式,并利用問卷星平臺追蹤隨訪患者夜針的注射情況。發現實施PDCA循環模式后,夜針注射時間提前或延遲時間明顯短于實施前,說明實施PDCA循環模式后夜針注射時間提前或延后情況明顯改善,本研究通過前期疾病知識宣教、向患者演示卵泡成熟的過程及其伴隨的生理反應等方法讓患者了解扳機日藥物注射在整個ART中的重要性,讓患者從思想上予以重視,并于扳機日當天再次通過電話提醒患者注射時間,并核對注射細節,確保了患者能準時、正確地完成注射操作,因而縮短了提前或延后時間差。
綜上所述,PDCA 循環管理模式可降低夜針用藥錯誤的發生率,縮短夜針注射時間提前或延后的時間差,可在臨床中推廣應用。不足之處,本研究樣本量相對較少,結果存在一定局限性,下一步應擴大樣本量進行進一步研究。

