腹腔鏡下經膽囊管匯入部球囊擴張膽總管取石術和微切開取石術對比分析*
劉培萬,徐安書△,侯 勇,楊曉賓,傅朝春,葉 蕊
(曲靖市第一人民醫院 1.微創肝膽外科 2.胃腸外科 3.感染科,云南 曲靖 655000)
膽總管結石大多數是膽色素結石,也有膽固醇性結石及混合結石,多見于膽總管下段。根據結石的來源可分為原發性膽總管結石與繼發性膽總管結石[1,2]。原發性膽總管結石其形成多與膽道感染、膽汁淤積、膽道蛔蟲等有關。繼發性膽總管結石來源于膽囊,在膽囊內的細小結石,可通過膽囊管進入膽總管,在膽總管內的結石多數會引起各種臨床癥狀[3],這是膽囊結石的并發癥。目前臨床有不同的治療方式,有常規或者腹腔鏡下膽總管切開取石+T管引流,常規或者腹腔鏡下膽總管切開取石后一期縫合,常規或者腹腔鏡下膽總管微切開取石后縫合,經十二指腸乳頭括約肌切開取石(endoscopic sphincterotomy,EST),越來越微創化[4,5],本文在使用上述方法的同時,結合微切開及EST方法基礎上,采用球囊擴張乳頭的方法來擴張膽囊管匯入膽總管處,經膽囊管取膽總管結石取得良好臨床效果,現報道如下。
1 資料與方法
1.1 研究對象
回顧性分析本院2018年1月-2021年11月收治的80例膽總管繼發結石患者,根據手術方式將其分為球囊擴張組(36例)和微切開組(44例),見表1。球囊擴張組所有患者均球囊擴張匯管區膽道鏡經膽囊管膽總管取石手術,微切開組膽囊管切開后加膽總管微切開后使用膽道鏡經切開處膽總管取石手術。比較2組患者手術時間、術中出血量、術后引流量、住院時間、并發癥發生率及手術滿意度。本研究倫理委員會通過。

表1 2組患者一般資料
1.2 納入和排除標準
納入標準:(1)肝膽彩超診斷膽囊結石;(2)磁共振胰膽管成像(magnetic resonance cholangiopancreatography,MRCP)診斷膽總管結石;(3)患者同意本研究內容。
排除標準:(1)膽總管內徑小于0.6cm;(2)合并其他疾病無法耐受腹腔鏡手術者;(3)膽管及膽囊三角嚴重炎癥;(4)膽囊管匯入部存在解剖異常;
1.3 方法
手術方法:腹腔鏡下解剖膽囊三角,辨認膽總管與膽囊管的位置,用生物夾夾閉后電刀切斷膽囊動脈,根據入組情況行以下兩種手術。
1.3.1 球囊擴張組
球囊擴張組:球囊擴張組36例。距膽囊管匯入部0.5~1.0cm處切開膽囊管前壁1/3至1/2周徑,經劍突下操作孔使用球囊進行擴張膽囊管匯入膽總管部及膽囊管,逐漸進行膽囊管匯入部擴張處理,見圖1。擴張時壓力不宜過大,不能擴張膽總管,經擴張膽囊管及匯入部置入膽道鏡進行檢查,看到結石后用取石網將結石取出,確認取凈結石,將膽囊管用生物夾夾閉,行腹腔鏡膽囊切除術,術后留置引流管,見圖1。

圖1 球囊擴張膽囊管匯入部
1.3.2 微切開組
微切開組:微切開組 44例,距膽囊管匯入膽總管部 0.5~1.0cm 處切開膽囊管前壁1/3至1/2周徑,經劍突下操作孔使用腔鏡下分離鉗擴張,逐漸進行膽囊管匯入部擴張處理,再經膽囊管切口部位下方向匯入部切開,切口延伸至膽總管的右側,經膽囊管的切開通道置入膽道鏡進行探查,并用取石網將結石取出,在術前評估中要確認結石數量,因有部分患者肝內膽管無法探查,確認結石取出且無殘留后,見圖2,切開處應用4-0可吸收縫線從膽總管縫合,縫合使用間斷性縫合,當縫合至距離膽囊管匯入部0.5cm以上時,將膽囊管用生物夾夾閉,行腹腔鏡膽囊切除術,術后留置引流管。

圖2 微切開處取石
1.4 觀察指標
1.4.1 患者手術情況
統計患者手術時間、住院時間、術中出血量、術后引流量、并發癥發生數、滿意度。
1.4.2 術后并發癥情況
分別于出院前1d、出院1個月、出院3個月、出院6個月、出院12個月隨訪,以后每年隨訪1次,統計患者術后恢復情況,隨訪內容有結石殘留、膽漏、膽道狹窄及結石復發等相關情況。
1.5 統計學分析
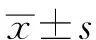
2 結果
2.1 2組手術情況的比較
2組手術時間、住院時間、患者滿意度:2組之間均符合正態分布,可采用配對t檢驗。在手術時間及患者滿意度上,2組之間差異無統計學意義。在住院時間上,差異有統計學意義(P<0.001)。術中出血量、術后引流量及并發癥發生數采用Wilcoxon 符號秩和檢驗,2組之間差異無統計學意義。2組均無1例術中轉開腹,但球囊擴張組住院時間明顯短于微切開組(P<0.05),見表2,3。
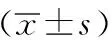
表2 2組患者情況比較

表3 2組患者并發癥情況
3 討論
隨著微創理念在外科領域的深入及微創技術的不斷發展在普通外科中的廣泛應用[6],腹腔鏡下膽囊切除+膽總管探查+T管引流以創傷小、保留Oddi括約肌、術后住院時間短、并發癥少等優點逐漸應用于膽總管繼發結石的治療。由于術后需要帶T管,給患者帶來不便及住院時間延長,各種不同手術方式產生[7-14],膽囊管匯入部微切開膽總管取石,經膽囊管膽道鏡取石,一期縫合膽總管,一期縫合膽總管留置膽管自動脫落支架的方式不斷產生,筆者就微切開及膽囊管匯入部球囊擴張進行臨床研究及應用,取得了很好臨床的效果。
膽囊管匯入部微切開膽總管取石,應用膽囊管匯入部微創切開行腹腔鏡下膽總管切開取石在臨床中不斷應用及取得了很好的效果,術前磁共振胰膽管成像(Magnetic Resonance Cholangiopancreatography,MRCP)檢查評價結石數量、位置、大小等,術中精準取石,此手術也相當于膽囊切除術,患者創傷小,術后恢復快,不帶T管,受到患者及醫生的歡迎,但有存在膽漏及膽管狹窄風險,要有經驗的醫生操作。本研究中,在完善術前MRCP等常規檢查、排除手術禁忌證、充分評估膽總管直徑、結石位置及大小的情況下,選擇經膽囊管匯入部微切開行腹腔鏡下膽總管切開取石,手術均獲成功,殘留結石1例,結石復發2例,膽漏3例,膽管狹窄2例。
球囊擴張匯合處的擴張使膽道鏡的插入和結石的取出更加容易,因為它不僅克服了膽囊管薄且螺旋瓣在探查過程中充當屏障的問題,而且使膽總管的入口直徑增大到大于或等于最大結石的外徑。膽總管的血液供應不受影響,因此可以預防膽總管狹窄[15]。膽漏3例,結石殘留1例,結石復發2例(圍手術期仔細確定適應癥),術后隨訪未發現殘留的結石。首先,至關重要的是要保持膽囊管完整,以利于擴張,膽道鏡插入,觀察結石取除。其次,正確識別匯合點并避免其損壞很重要。最后,限制球囊擴張膽囊管成功的因素包括與膽囊管和匯合有關的解剖特征,例如Calot三角形的纖維化和解剖異常,膽總管細小扭曲,膽總管上的膽囊管匯入低等。
在筆者的手術操作中,率先開展手術時間大于120min,但是,筆者認為因為任何新的方式都需要更多的操作時間,并且在技術上很難獲得清晰的學習曲線。隨著技術的進步和更有效的手術程序,手術時間進一步減少到60min左右。筆者的患者術后平均住院4.63d后出院,不超過微切開組(平均8d)或腹腔鏡下膽總管切開取石,死亡率也與其他手術方式的發現一致。手術后1年患者進行了隨訪,未見膽總管結石復發或者狹窄的證據,但這一點還需要更多病例來證實,需要進一步的研究。無論如何,微創或無創手術應成為筆者努力的方向。
本研究局限性:2組患者的隨訪時間較短,并且不能很好地評估2組的長期療效和并發癥,病例數據相對較小,需要擴大樣本量以進行進一步研究。
綜上所述:在保證患者滿意度不降低,不增加術后并發癥的前提下,與微切開手術相比,球囊擴張組患者住院時間短,值得臨床推廣應用。

