CT腦灌注成像參數對急性腦梗死患者靜脈溶栓后短期預后的預測價值
鄭宏偉 蔡思怡 廈門大學附屬第一醫院放射科,福建省廈門市 361010
急性腦梗死(Acute cerebral infarction,ACI)是一種嚴重的腦血管疾病,其發病率和死亡率逐年增加[1]。靜脈溶栓是ACI治療的重要手段,可以緩解梗死灶癥狀,改善患者預后。然而,靜脈溶栓治療并不是所有患者都能獲益,有些患者可能會出現出血和其他不良反應[2]。因此,對于ACI患者的短期預后評估至關重要,可以幫助醫生制定個體化的治療方案,提高治療效果。近年來,CT腦灌注成像技術的發展為ACI的診斷和治療提供了重要的支持。已有多項研究證明,CT腦灌注成像可以提供有關腦血流動力學狀態的詳細信息,包括灌注和血容量等參數,因此具有預測ACI患者預后的潛力[3-5]。本研究旨在探討CT腦灌注成像參數對ACI患者靜脈溶栓后短期預后的預測價值,為ACI患者的臨床治療提供依據。
1 對象與方法
1.1 研究對象 選取2020年11月—2022年11月在我院急診科接受靜脈溶栓治療并完成CT腦灌注成像檢查的100例ACI患者為研究對象。納入標準:(1)符合ACI診斷標準[6];(2)年齡≥18歲;(3)在癥狀出現24h內完成CT腦灌注成像檢查。排除標準:(1)伴有其他神經系統疾病或嚴重心血管疾病;(2)嚴重肝腎功能不全或血液系統疾病;(3)入院時已經存在嚴重的腦組織損傷;(4)CT腦灌注成像圖像質量不佳或存在明顯動脈瘤、動脈狹窄等。本研究經醫學倫理委員會審查同意,患者或家屬均簽署知情同意書。
1.2 方法
1.2.1 短期預后評估。在ACI患者靜脈溶栓治療3個月后,使用改良Rankin量表(modified rankin scale,mRS)[7]對短期預后進行評估。其中,輕微癥狀,但無任何新發生的功能受限,計0分;有癥狀,但能繼續從事發病前的日常工作和休閑活動,計1分;輕度殘疾,不能從事發病前的日常工作,如開車、讀書、跳舞等,但日常生活無須他人協助,計2分;中度殘疾,可借助輔助工具獨立行走,日常生活需要部分幫助,計3分;中重度殘疾,離開他人協助不能行走,日常生活需要他人幫助,計4分;重度殘疾,臥床不起,大小便失禁,需持續護理和照顧。根據mRS評分,分為預后良好組(≤ 2分)和預后不良組(> 2分)。
1.2.2 CT腦灌注成像檢查。使用雙源128層CT機(飛利浦,荷蘭)進行頭部平掃。將掃描數據上傳到工作站進行處理,以大腦前動脈作為輸入動脈,以上矢狀竇作為流出靜脈。根據CT腦灌注參數圖的提示,在局部腦血流量(regional cerebral blood flow,rCBF)圖上定義病變區域(梗死區),在梗死區和對側大腦半球相應區域(對照區),根據異常灌注缺血范圍手動勾畫1~4個感興趣區(注意盡量避開腦溝和血管),測量梗死區和對照區的rCBF、局部腦血容量(regional cerebral blood volume,rCBV)、平均通過時間(Mean transit time,MTT)和達峰時間(Time to peak,TTP)等參數。
1.3 觀察指標 收集臨床資料,包括性別、年齡、體質量指數(BMI)、高血壓、高脂血癥、糖尿病、吸煙、溶栓前舒張壓、溶栓前收縮壓、中性粒細胞/淋巴細胞比值(NLR)、紅細胞分布寬度(RDW)、rCBF、rCBV、MTT、TTP、美國國立衛生研究院卒中量表(NIHSS)評分。
1.4 統計學方法 使用SPSS22.0和MedCalc 15.2.2軟件進行數據統計分析。采用獨立樣本t檢驗或χ2檢驗比較預后良好組和預后不良組之間的差異。采用多因素Logistic回歸分析篩選影響ACI患者靜脈溶栓后短期預后的獨立因素。同時,進行受試者工作特征曲線(ROC)分析,評估CT腦灌注成像參數對ACI患者靜脈溶栓后短期預后的預測價值。P<0.05表示差異具有統計學意義。
2 結果
2.1 CT腦灌注成像各項參數比較 梗死區和對照區CT腦灌注成像各項參數比較,差異有統計學意義(P<0.05)。見表1。
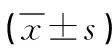
表1 梗死區和對照區CT腦灌注成像各項參數比較
2.2 影響ACI患者靜脈溶栓后短期預后的單因素分析 100例ACI患者中,mRS評分≤ 2分者有64例,納入預后良好組;> 2分者有36例,納入預后不良組。單因素分析顯示,兩組性別、年齡、BMI、高血壓、高脂血癥、糖尿病、吸煙、溶栓前舒張壓比較,差異無統計學意義(P>0.05)。兩組溶栓前收縮壓、NLR、RDW、rCBF、rCBV、MTT、TTP、NIHSS評分比較,差異有統計學意義(P<0.05)。見表2。
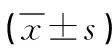
表2 影響ACI患者靜脈溶栓后短期預后的單因素分析
2.3 影響ACI患者靜脈溶栓后短期預后的多因素分析 以短期預后情況為因變量,將溶栓前收縮壓、NLR、RDW、rCBF、rCBV、MTT、TTP、NIHSS評分作為自變量納入Logistic回歸模型,結果顯示,MTT、TTP、NIHSS評分的比值比(OR)分別為2.079、1.855、1.820,是影響ACI患者靜脈溶栓后短期預后的獨立因素(P<0.05)。見表3。

表3 影響ACI患者靜脈溶栓后短期預后的多因素分析
2.4 CT腦灌注成像參數對ACI患者靜脈溶栓后短期預后的預測價值 ROC曲線分析顯示,MTT、TTP、NIHSS評分及三者聯合預測ACI患者靜脈溶栓后短期預后的曲線下面積(AUC)分別為0.912、0.873、0.903、0.990,以三者聯合預測價值最高。見表4、圖1。

表4 MTT、TTP、NIHSS評分對ACI患者靜脈溶栓后短期預后的預測價值

圖1 MTT、TTP、NIHSS評分預測ACI患者靜脈溶栓后短期預后的ROC曲線
3 討論
ACI患者的短期預后評估對于治療和康復過程至關重要。常規CT掃描需在發病22h后才能顯示病灶,而CT腦灌注成像是先行常規CT平掃,再行CT灌注掃描,以患者感興趣區作為掃描層面,從而提供有關腦血流的定量信息,可用于早期評估腦組織缺血病變區域的血流灌注情況,為ACI患者早期診斷和預后評估提供了更可靠的依據[8]。相關研究顯示,CT腦灌注成像較常規CT能更敏感地檢測出腦組織缺血病變區域,在ACI早期診斷中更具優勢[9]。本研究結果顯示,100例ACI患者梗死區CT腦灌注成像各項參數和對照區比較差異顯著,進一步證實了CT腦灌注成像參數在ACI中的診斷價值。CT腦灌注成像常用參數包括rCBF、rCBV、MTT、TTP。rCBF是指單位時間內流經局部腦組織血管的血流量,rCBV是指局部腦組織血管結構的血容量,rCBF和rCBV反映了缺血范圍和代償性血管擴張。MTT是指血流通過血管的時間,可以反映血管通暢情況和血液流動速度。TTP是指血流進入血管至血流峰值的時間,可以反映局部血流的供應和灌注狀態。付秀鑫等[10]學者指出,ACI患者CT腦灌注成像異常分期與90d預后不良有關,對于ACI患者應積極完善CT腦灌注成像檢查。本研究單因素分析顯示,預后良好組和預后不良組溶栓前收縮壓、NLR、RDW、rCBF、rCBV、MTT、TTP、NIHSS評分比較有明顯差異,支持了CT腦灌注成像參數在ACI患者預后中的重要作用。Logistic多因素分析顯示, MTT、TTP、NIHSS評分是影響ACI患者靜脈溶栓后短期預后的獨立因素。這可能是因為rCBF和rCBV在腦梗死后的時間窗口內不穩定,易受很多因素的影響;另外,rCBF和rCBV可能無法反映微循環障礙和代償性血管擴張的變化,因此可能不是預測ACI患者靜脈溶栓后短期預后的獨立因素。ROC曲線分析顯示,MTT、TTP預測ACI患者靜脈溶栓后短期預后的AUC分別為0.912、0.873,說明CT腦灌注成像參數具有較好的預測價值。二者與NIHSS評分聯合預測ACI患者靜脈溶栓后短期預后的AUC為0.990,表明三者聯合作為短期預后評估工具可以提高預后評估的準確性和可靠性。
綜上所述,CT腦灌注成像參數與ACI患者靜脈溶栓后的短期預后相關,并且MTT和TTP是預測短期預后的可靠指標。建議醫生在評估ACI患者的短期預后時應綜合考慮MTT和TTP等CT腦灌注成像參數,以便更準確地預測患者的預后,并及時采取必要的治療措施。

