精細被膜解剖術對甲狀腺癌患者喉返神經(jīng)損傷的影響
鮑 剛 謝 磊
中國貴航集團三0二醫(yī)院,貴州省安順市 561000
甲狀腺腫瘤是臨床常見的腫瘤之一,手術切除是治療甲狀腺癌的有效方式,但是在臨床實踐中發(fā)現(xiàn),由于手術具有很大的創(chuàng)傷性,極易出現(xiàn)并發(fā)癥,如術后時常發(fā)生喉返神經(jīng)及甲狀旁腺功能受損的情況,同時頸部瘢痕明顯,給患者的身體和心理產(chǎn)生巨大影響[1]。近年來,有關改良甲狀腺切除術的研究已有諸多報道,在甲狀腺癌治療中意義重大。本文探究精細被膜解剖術對甲狀腺癌患者喉返神經(jīng)損傷的影響,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料 選取我院2020年1月—2021年10月收治的甲狀腺癌癥患者100例,按照入院時間先后順序,將患者分為對照組和觀察組,每組50例。觀察組男25例,女25例;平均年齡(45.7±4.2)歲;病灶范圍(1.88±0.13)cm;腫瘤分期:Ⅰ期15例、Ⅱ期25例、Ⅲ期10例;腫瘤類型:乳頭狀腫瘤25例、濾泡狀腫瘤20例、低分化瘤5例。對照組男30例,女20例;平均年齡(46.1±4.1)歲;病灶范圍(1.83±0.16)cm;腫瘤分期:Ⅰ期18例、Ⅱ期23例、Ⅲ期9例;腫瘤類型:乳頭狀腫瘤23例、濾泡狀腫瘤22例、低分化瘤5例。兩組患者基本資料無顯著差異(P>0.05)。納入標準[2-3]:(1)經(jīng)過臨床診斷,符合甲狀腺癌確診指征;(2)無其他腫瘤;(3)精神狀態(tài)及主觀能動性良好;(4)配合醫(yī)生指導;(5)患者充分了解本試驗研究內(nèi)容并簽署知情同意書。排除標準:(1)不符合甲狀腺癌確診指征患者;(2)合并其他惡性腫瘤;(3)具有甲狀腺功能障礙患病史;(4)不配合實驗安排患者。本院倫理委員會已審核并通過本研究。
1.2 方法 對照組患者采用常規(guī)甲狀腺全切除術、集束狀結(jié)扎治療的方式。在患者前胸骨上方做弧形切口(長度約4.5cm),切開到頸部括約肌,使皮瓣分離出來。分離甲狀腺頸前肌,使得甲狀腺中靜脈完全暴露,對其進行多次凝閉后,露出甲狀腺,分離出患者的上極血管,保留并對甲狀腺上下動脈及靜脈進行結(jié)扎。保留喉返神經(jīng)在喉部的腺體及甲狀腺被膜。沿著甲狀腺被膜切除腺體,分離甲狀腺側(cè)葉及峽部,切除甲狀腺,對雙側(cè)靜脈進行縫扎,確定腺體切除范圍后,完成手術。同時對Ⅵ區(qū)淋巴結(jié)進行清掃。清理創(chuàng)面后,放置引流管,手術后對傷口進行縫合[4-5]。
觀察組采用全甲狀腺全切術、精細化被膜解剖術治療方式。首先在患者頸部做弧形切口,充分露出頸括約肌后分離皮瓣下緣到胸骨的上凹位置。上緣為甲狀腺軟骨切跡。分離皮瓣,探查甲狀腺。將甲狀腺下動靜脈鈍性分離。之后使用超聲刀貼緊甲狀腺的被膜,切斷甲狀腺下靜脈,同時從內(nèi)側(cè)邊緣將甲狀腺上動脈分支分離結(jié)扎。之后牽拉甲狀腺上極,使甲狀旁腺暴露并對其進行保留。甲狀腺下極分離后,暴露喉返神經(jīng),并且從下向上游離甲狀腺,對其周圍組織進行解剖并完全暴露甲狀腺中靜脈。使用超聲刀切斷后,露出甲狀腺上極血管,切斷甲狀腺懸韌帶,切斷峽部,完全切除甲狀腺,同時對Ⅵ區(qū)淋巴結(jié)進行清掃。清理創(chuàng)面后,放置引流管,手術后對傷口進行縫合[6-7]。術后對患者進行隨訪觀察時間為1年。
1.3 觀察指標 (1)手術情況:比較兩組患者手術時長、出血情況、留院時間、淋巴清掃個數(shù)等。(2)比較患者PTH、血鈣及血磷水平:在術前及術后7d,空腹采集肘靜脈血5ml,測定血清中PTH 水平及患者血鈣、血磷水平。診斷標準:血鈣濃度<2.2mmol/L 時,判斷為低鈣血癥;血磷濃度>1.61mmol/L 時,判斷為高磷血癥;血清PTH 水平<15pg/ml 時,判斷為甲狀旁腺損傷。(3)損傷情況:比較兩組患者喉返神經(jīng)損傷情況,術后出現(xiàn)聲音嘶啞或者聲帶活動障礙;甲狀旁腺損傷表現(xiàn)為PTH水平異常、抽搐及手腳麻木等。分為短暫性和永久性,如果術后6個月癥狀未緩解或者消失,則為永久性損傷。(4)治療滿意度評估:采用醫(yī)院自制量表,對患者的治療滿意度進行評估。滿分100分,非常滿意:≥90分;滿意:70~89分,不滿意:<70分。
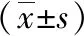
2 結(jié)果
2.1 兩組患者手術情況比較 兩組患者手術時長、出血情況及留院觀察時間無明顯差異(P>0.05);觀察組患者淋巴清掃個數(shù)多于對照組,差異具有統(tǒng)計學意義(P<0.05),詳見表1。
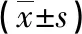
表1 兩組患者手術情況比較
2.2 兩組患者PTH、血鈣及血磷水平比較 術前,兩組患者
PTH、血鈣及血磷水平比較無顯著差異(P>0.05);術后7d,觀察組患者PTH和血鈣水平較對照組高,血磷水平較對照組低,差異顯著(P<0.05),詳見表2。
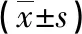
表2 兩組患者PTH、血鈣及血磷水平比較
2.3 兩組喉返神經(jīng)損傷及甲狀旁腺功能損傷情況比較 兩組患者永久性喉返神經(jīng)損傷及甲狀旁腺功能損傷發(fā)生率為0.00%,但對照組患者損傷整體發(fā)生率顯著高于觀察組,差異具有統(tǒng)計學意義(P<0.05),詳見表3。

表3 兩組喉返神經(jīng)損傷及甲狀旁腺功能損傷情況比較[n(%)]
2.4 兩組患者滿意度比較 觀察組患者總滿意度高于對照組,差異顯著(χ2=12.000,P=0.001<0.05),詳見表4。

表4 兩組患者治療滿意度比較[n(%)]
3 討論
隨著甲狀腺癌發(fā)病率的升高,如何保證手術切除甲狀腺過程中而不損傷甲狀旁腺功能受到了臨床醫(yī)生的廣泛關注。傳統(tǒng)的切除手術在對甲狀腺葉進行切時,由于結(jié)扎等創(chuàng)傷性操作,增加了甲狀旁腺血供異常的風險,導致甲狀旁腺的損傷。另外還會造成喉返神經(jīng)損傷等,給患者身心帶來嚴重影響[8]。付書彩等[9]研究發(fā)現(xiàn),相比于傳統(tǒng)結(jié)扎術,精細被膜解剖術,可以有效保護喉返神經(jīng)及甲狀旁腺功能,減少患者的主觀不適感,穩(wěn)定PTH及血鈣、血磷水平,對于促進患者術后的病情恢復具有重要的作用。趙萬勝等[10]研究發(fā)現(xiàn),應用精細被膜解剖術,相較于傳統(tǒng)甲狀腺全切手術,患者喉返神經(jīng)功能損傷比率為3.18%,遠低于對照組的21.67%。術后并發(fā)癥發(fā)生率為10%,遠低于對照組的25%,進一步證明了精細被膜解剖術對于甲狀旁腺及喉返神經(jīng)功能的保護作用,減少患者的復發(fā)方面價值顯著。因此本研究進一步研究精細被膜解剖術對于甲狀腺癌患者甲狀旁腺及喉返神經(jīng)功能的影響。
本文結(jié)果發(fā)現(xiàn),兩組患者手術時長、出血情況及留院觀察時間無明顯差異(P>0.05),說明與傳統(tǒng)手術相比,精細被膜解剖術在保證手術質(zhì)量的同時并未給醫(yī)生增加手術過程中的負擔;觀察組淋巴清掃個數(shù)高于對照組,差異顯著(P<0.05),說明精細化被膜解剖術可以更好地清掃周圍的淋巴組織,減少術后復發(fā)情況。術前兩組患者的PTH、血鈣及血磷水平均無差異,但是術后7d,觀察組患者PTH和血鈣水平較對照組高,血磷水平較對照組低,差異顯著(P<0.05);對照組患者損傷整體發(fā)生率為44.00%,顯著高于觀察組的10.00%,差異具有統(tǒng)計學意義(P<0.05),觀察組患者治療滿意度為90.00%,顯著高于對照組的60.00%(P<0.05)。由于精細化解剖術,在操作時更加貼緊甲狀腺,更好地處理三級血管分支,同時術中充分暴露喉返神經(jīng),所以能夠更好地保護喉返功能及甲狀腺功能,穩(wěn)定血鈣和血磷水平。本文結(jié)果與相關研究結(jié)果一致[8-11]。
綜上所述,相較于傳統(tǒng)手術方式,精細被膜解剖術在甲狀腺癌的手術治療中優(yōu)勢明顯,可以明顯降低患者的喉返神經(jīng)損傷程度及對甲狀旁腺功能的影響,改善患者手術后的生活質(zhì)量,具有顯著的臨床應用價值。

