盆底超聲評估妊娠、分娩和盆底肌鍛煉對產(chǎn)婦盆底功能的影響
劉春節(jié), 趙改萍, 李慧
(河南大學(xué)第一附屬醫(yī)院超聲醫(yī)學(xué)科, 河南 開封 475000)
盆底功能障礙是壓力性尿失禁、 盆腔器官脫垂、 便失禁、性功能障礙、 急迫性尿失禁、 慢性盆腔痛等一組疾病的統(tǒng)稱,是妊娠分娩時(shí)盆底肌出現(xiàn)損傷導(dǎo)致的疾病[1]。 隨著超聲技術(shù)的發(fā)展, 妊娠分娩前后進(jìn)行盆底超聲檢查能夠有效判斷產(chǎn)婦盆底結(jié)構(gòu)、 組織變化, 進(jìn)一步指導(dǎo)孕期及產(chǎn)后盆底肌功能鍛煉[2]。另外, 盆底肌鍛煉能夠促進(jìn)盆底肌肉群自主收縮舒張, 有效預(yù)防分娩后盆底功能障礙發(fā)生[3]。 本研究探討盆底超聲分析妊娠、 分娩及盆底肌鍛煉對產(chǎn)婦盆底功能的影響, 現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料 選擇2019 年1 月至2023 年1 月我院收治的104 例產(chǎn)婦。 納入標(biāo)準(zhǔn): ①妊娠單胎; ②宮高腹圍處于正常區(qū)間內(nèi); ③知曉本研究。 排除標(biāo)準(zhǔn): ①盆腔感染史; ②產(chǎn)道嚴(yán)重?fù)p傷; ③盆腔手術(shù)史; ④婦科炎癥; ⑤伴有妊娠期并發(fā)癥; ⑥產(chǎn)后出血和產(chǎn)后感染。 根據(jù)干預(yù)方式不同分為對照組 (n =50)和研究組 (n =54)。 對照組年齡23 ~38 (30.05 ± 5.13) 歲;初產(chǎn)婦30 例, 經(jīng)產(chǎn)婦20 例; 最終分娩方式: 剖宮產(chǎn)18 例,順產(chǎn)32 例。 研究組年齡23 ~39 (30.10 ± 5.20) 歲; 初產(chǎn)婦31 例, 經(jīng)產(chǎn)婦23 例; 最終分娩方式: 剖宮產(chǎn)21 例, 順產(chǎn)33例。 兩組的一般資料均衡可比 (P >0.05)。 本研究獲得我院倫理委員會批準(zhǔn)。
1.2 方法 對照組給予常規(guī)妊娠指導(dǎo)和護(hù)理, 未開展盆底肌鍛煉。 具體內(nèi)容包括: 產(chǎn)婦嚴(yán)格按照 《母嬰健康手冊》 進(jìn)行產(chǎn)前檢查, 要求家屬監(jiān)督產(chǎn)婦定時(shí)檢查, 囑其時(shí)刻保持快樂心情,避免不良生活習(xí)慣; 鼓勵(lì)家屬參與妊娠、 分娩等相關(guān)知識健康宣教, 分娩時(shí)進(jìn)行分娩指導(dǎo); 加強(qiáng)營養(yǎng)干預(yù), 制定并發(fā)放飲食計(jì)劃周期表, 科學(xué)合理膳食; 積極與產(chǎn)婦溝通, 指導(dǎo)其學(xué)習(xí)、練習(xí)拉瑪澤呼吸法。 研究組則在妊娠28 周后加用盆底肌鍛煉。盆底肌鍛煉: ①凱格爾運(yùn)動(dòng): 全身放松, 逐漸把大腿、 臀部加緊, 深呼吸3 ~5 次后依次進(jìn)行吸氣提肛、 呼氣放松, 提肛收緊時(shí)間>3 s, 連續(xù)訓(xùn)練20 min/次, 3 次/d。 ②陰道啞鈴訓(xùn)練:把陰道啞鈴放置在產(chǎn)婦陰道中, 逐漸收縮陰道, 夾持陰道啞鈴, 其中妊娠期間使用最輕啞鈴, 產(chǎn)后惡露排凈后逐漸增加至最重啞鈴, 15 min/次, 1 次/d。
1.3 觀察指標(biāo) ①盆底功能[4]: 產(chǎn)后8 周依據(jù) 《手測會陰肌力收縮法》 測定盆底肌力, 對產(chǎn)婦會陰部消毒后, 手指帶上避孕套伸入陰道。 Ⅰ級: 手指感到陰道肌肉輕微顫動(dòng); Ⅱ級: 手指感到陰道肌肉不完全收縮, 持續(xù)時(shí)間2 s; Ⅲ級: 手指感到陰道肌肉完全收縮, 無對抗阻力, 持續(xù)時(shí)間3 s; Ⅳ級: 手指感到陰道肌肉完全收縮, 輕微對抗阻力, 持續(xù)時(shí)間4 s; Ⅴ級:手指感到陰道肌肉完全收縮, 持續(xù)對抗阻力, 持續(xù)時(shí)間5 s。并記錄兩組壓力性尿失禁發(fā)生情況。 ②盆底超聲檢查結(jié)果: 產(chǎn)后8 周產(chǎn)婦排空大便, 取截石體位, 使用Voluson E6 型彩色多普勒超聲診斷儀 (美國GE 公司) 經(jīng)會陰盆底超聲檢查 (設(shè)定探頭頻率為2.0 ~7.5 MHz), 把探頭放置在會陰部進(jìn)行矢狀正中切面檢查, 記錄靜息狀態(tài)下到最大Valsalva 狀態(tài)下的盆腔結(jié)構(gòu)變化, 測試子宮頸外口移動(dòng)度 (CD)、 肛提肌裂孔直徑差值(LHD-d)、 肛提肌裂孔橫徑差值 (LHLR-d)、 直腸壺腹移動(dòng)度(RAD)、 膀胱頸移動(dòng)度 (BND)。
1.4 統(tǒng)計(jì)學(xué)分析 采用SPSS 22.0 統(tǒng)計(jì)軟件處理數(shù)據(jù)。 計(jì)量資料以表示, 采用t 檢驗(yàn); 計(jì)數(shù)資料以n (%) 表示, 采用χ2檢驗(yàn); 等級資料采用秩和檢驗(yàn); P <0.05 為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 盆底功能 研究組盆底肌力等級顯著優(yōu)于對照組, 壓力性尿失禁發(fā)生率顯著低于對照組 (P <0.05)。 見表1。
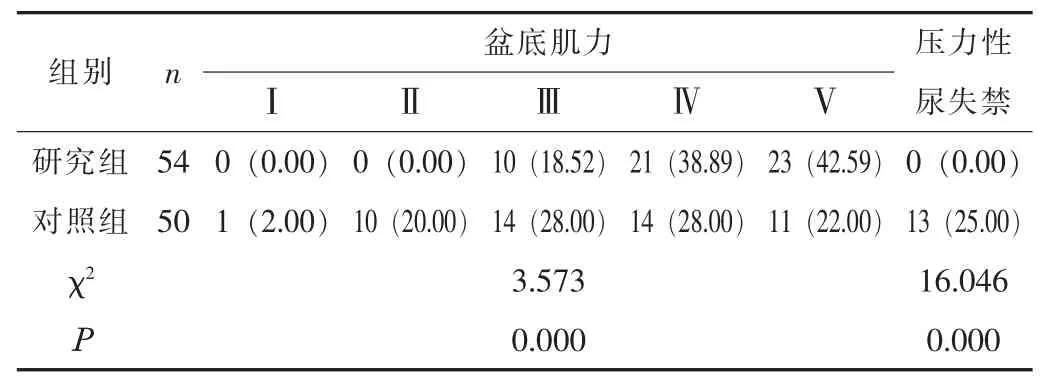
表1 兩組的盆底功能比較 [n (%)]
2.2 盆底超聲檢查結(jié)果 研究組CD、 LHD-d、 LHLR-d、 RAD、BND 顯著小于對照組 (P <0.05)。 見表2。
表2 兩組的盆底超聲檢查結(jié)果比較 (, mm)

表2 兩組的盆底超聲檢查結(jié)果比較 (, mm)
組別nCDLHD-dLHLR-dRADBND研究組 54 0.64±0.15 0.22±0.09 0.32±0.12 0.63±0.14 0.62±0.13對照組 50 1.02±0.19 0.35±0.12 0.48±0.14 0.84±0.18 1.09±0.20 t 11.3636.2126.2716.66814.312 P 0.0000.0000.0000.0000.000
3 討論
盆底功能障礙疾病是臨床常見婦產(chǎn)科疾病, 通常因分娩、腹壓增加、 衰老等造成[5]。 研究[6]表明, 妊娠和分娩會損傷盆底支持結(jié)構(gòu), 一方面胎兒持續(xù)壓迫盆腔底肌肉, 造成盆腔底肌肉松弛; 另一方面分娩期間胎兒使肛提肌壓力增加, 損傷肛提肌會牽拉盆底結(jié)締組織, 損傷盆底支持結(jié)構(gòu), 從而引發(fā)盆底功能障礙疾病。 近年來, 盆底功能障礙疾病逐漸得到重視, 診斷方法日趨成熟, 其中盆底超聲因其方便、 無創(chuàng)、 經(jīng)濟(jì)、 能實(shí)時(shí)動(dòng)態(tài)觀察盆底的優(yōu)點(diǎn)得到臨床廣泛認(rèn)可[7]。 故如何通過盆腔超聲診斷積極預(yù)防和指導(dǎo)盆腔功能恢復(fù)成為新的研究熱點(diǎn)。
盆底肌鍛煉是一種促進(jìn)盆底功能恢復(fù)的非手術(shù)療法, 能夠指導(dǎo)正確收縮盆底肌肉, 抑制膀胱逼尿肌異常收縮, 根據(jù)監(jiān)測反饋的生物信號, 協(xié)助指導(dǎo)患者進(jìn)行自主、 正確的盆底肌肉鍛煉。 本研究結(jié)果顯示, 研究組盆底肌力等級顯著優(yōu)于對照組,壓力性尿失禁發(fā)生率顯著低于對照組。 分析原因?yàn)椋?盆底肌鍛煉中的凱格爾運(yùn)動(dòng)促進(jìn)產(chǎn)婦骨盆底肌肉群收縮, 增加肌肉穩(wěn)定性, 修復(fù)盆底支持結(jié)構(gòu), 增加盆底肌群及筋膜張力, 并加強(qiáng)陰道和尿道括約肌力量, 降低壓力性尿失禁發(fā)生率; 同時(shí)陰道啞鈴訓(xùn)練刺激盆底肌自主收縮, 提高盆腔肌力, 刺激陰道本體感覺, 恢復(fù)會陰反射, 促進(jìn)陰道緊縮度的恢復(fù), 增強(qiáng)尿控能力。CD、 RAD、 BND 反映盆腔支持結(jié)構(gòu)和作用強(qiáng)度, 是判斷分娩后臟器生理解剖位置活動(dòng)情況的影像學(xué)指標(biāo); LHD-d、 LHLR-d 反映肛提肌的松弛程度及受損程度[8]。 本研究結(jié)果顯示, 研究組CD、 LHD-d、 LHLR-d、 RAD、 BND 顯著低于對照組, 表明盆底超聲可評估盆底功能, 盆底肌鍛煉能夠促進(jìn)盆腔肌力恢復(fù), 加固盆腔支持結(jié)構(gòu), 修復(fù)產(chǎn)后盆腔損傷。 分析原因?yàn)椋?產(chǎn)婦進(jìn)行盆腔肌鍛煉可改善盆腔肌力, 提高盆腔支持結(jié)構(gòu)的強(qiáng)度和穩(wěn)定性, 使盆腔承受器官下移程度較小, 降低CD、 LHD-d、LHLR-d、 RAD、 BND。
綜上所述, 盆底超聲可評估妊娠、 分娩和盆底肌鍛煉產(chǎn)婦的盆底功能; 盆底肌鍛煉能夠顯著改善產(chǎn)婦的盆底功能, 減少盆腔結(jié)構(gòu)變化, 降低壓力性尿失禁發(fā)生率, 值得推廣。
- 臨床醫(yī)學(xué)工程的其它文章
- 自我管理導(dǎo)向模式下5A 護(hù)理干預(yù)在預(yù)防腦出血術(shù)后患者下肢深靜脈血栓形成中的應(yīng)用效果
- 基于問題導(dǎo)向模式的綜合護(hù)理對急性缺血性腦血管病介入治療患者運(yùn)動(dòng)能力和睡眠質(zhì)量的影響
- 正念減壓結(jié)合知信行干預(yù)模式對重癥肺炎患者心理彈性及生活質(zhì)量的影響
- “互聯(lián)網(wǎng)+”聚焦解決模式護(hù)理對慢性支氣管炎患者健康知識認(rèn)知水平的影響
- 多維健康教育結(jié)合心理干預(yù)對初產(chǎn)婦分娩方式及產(chǎn)程的影響
- 個(gè)體化護(hù)理在白內(nèi)障手術(shù)患者圍術(shù)期的應(yīng)用效果及對并發(fā)癥的影響

