孕晚期睡眠質量對剖宮產婦女術后舒適度和痛覺過敏的影響
陳少花 李 軍
(福建省莆田市第一醫院手術室,莆田,351100)
孕晚期婦女的睡眠障礙發生率高,40%~50%存在入睡困難、頻繁覺醒、睡眠淺、不寧腿綜合征等睡眠問題[1-2],主要原因是受分娩恐懼情緒嚴重、性激素變化、社會角色改變、睡姿不適、夜尿增多等諸多不利因素綜合影響[3]。孕晚期婦女長期睡眠障礙可引起免疫力下降、內分泌紊亂[4],從而導致不良心理情緒問題,增加妊娠期間剖宮產、早產等不良妊娠結局風險[5-6]。既往文獻多側重于孕期睡眠影響因素分析、睡眠質量和心理健康關系的探討[7-8],孕晚期睡眠障礙是否會降低剖宮產婦女術后舒適度和減輕痛覺過敏仍有待于確定。本研究對擇期行剖宮產手術婦女測評孕晚期期間的睡眠質量,并分析與剖宮產術后舒適度和痛覺過敏的關系,以期為護理人員制定針對性睡眠干預措施和改善術后舒適度提供依據。現報道如下。
1 資料與方法
1.1 一般資料 采用定點連續抽樣法選取2021年6月至2022年5月福建省莆田市第一醫院擇期行剖宮產手術的孕晚期婦女653名作為研究對象。年齡21~43歲,平均年齡(28.12±4.68)歲,孕齡35~41周,平均孕齡(39.58±1.26)周,文化程度:初中及以下121名(18.5%),高中或中專323名(49.5%),專科及以上209名(32.0%)。本研究經我院護理部審批同意實施。
1.2 納入標準 1)擇期行剖宮產手術婦女;2)既往無過敏史;3)年滿≥20周歲;4)孕齡≥35周;5)產婦本人自愿參與研究,并簽署知情同意書。
1.3 排除標準 1)妊娠期伴發惡性腫瘤、血液系統等嚴重疾病;2)分娩時伴發大出血、凝血障礙、死胎等嚴重并發癥;3)伴發精神疾病;4)胎兒畸形;5)研究期間要求退出;6)有暈血病史;7)資料收集不全的患者;8)孕齡≥42周。
1.4 觀察指標
1.4.1 自變量觀察指標 采用Buysse DJ 1993年編制的匹茲堡睡眠質量指數量表(PSQI)[9]評估孕晚期婦女的睡眠質量。PSQI包括19個自評條目7個維度,總分0~21分,總分越高說明睡眠質量越差。以PSQI≤7分為睡眠好,PSQI>7分為睡眠差。
1.4.2 因變量觀察指標 1)采用數字疼痛評分量表(NPRS)[10]評估剖宮產婦女術后的痛覺過敏。NPRS包括1個10分制標尺條目,對應數字代表自身疼痛程度,由醫護人員協助剖宮產婦女理解NPRS后自我評估,得分越高說明痛覺過敏越嚴重。以NPRS≥4分為痛覺過敏,<4分為無痛覺過敏。2)采用舒適度狀況量表(GCQ)[11]評估剖宮產婦女術后的舒適度。GCQ包括生理維度、心理精神維度、社會文化維度、環境維度,采用Likert-4級評分,從非常不同意到非常同意賦值1~4分,分數越高說明舒適度越好。GCQ的Cronbach α系數=0.915,CVI=0.86。
1.4.3 干擾變量觀察指標 1)人口學資料:包括年齡、身高、體質量、文化程度、分娩孕齡。2)孕期并發癥:包括是否伴發糖尿病、原發性高血壓、甲狀腺功能亢進。3)手術狀況:手術時長、術中失血量、術中低體溫時長。4)麻醉狀況:麻醉時長。5)抑郁自評量表(SDS)和焦慮自評量表(SAS)[12]:SDS和SAS各包括20個Likert-4級評分條目,從沒有到嚴重賦值1~4分,SDS粗分×1.25和SAS粗分×1.25分別取整后為標準分,SDS標準分≥53分為抑郁,SAS標準分≥50分為焦慮。SDS和SAS的Cronbach α系數分別為0.813和0.826。
1.5 資料收集方法 以醫院在職護士為調查員,采用問卷法于擇期行剖宮產手術入院第1天收集孕晚期婦女的睡眠質量、抑郁和焦慮狀態,采用問卷法于剖宮產術后72 h收集剖宮產術后婦女的痛覺過敏和舒適度,采用查詢病例記錄法收集剖宮產圍術期婦女的孕期并發癥、手術和麻醉狀況指標。共對680名孕產婦發放問卷,回收資料齊全653名,有效率96.0%。

2 結果
2.1 PSM前后孕晚期睡眠質量分組情況 PSM前,653名孕晚期婦女PSQI總分為(7.39±2.27)分,睡眠好有373名,占56.3%,睡眠差有290名,占43.7%。經PSM采用1∶1匹配后,共納入386名孕晚期婦女樣本,睡眠好有193名,睡眠差有193名。
2.2 PSM后不同睡眠組婦女的干擾變量比較 PSM后,不同睡眠組的孕晚期婦女的人口學資料、孕期并發癥、手術狀況、麻醉狀況、抑郁和焦慮等干擾變量差異均無統計學意義(均P>0.05),組間差異均衡可比。見表1。

表1 PSM后不同睡眠組婦女的干擾變量比較
2.3 PSM后孕晚期睡眠質量對剖宮產婦女術后舒適度的影響 孕晚期婦女睡眠好組在剖宮產術后72 h的生理維度、心理精神維度和環境維度得分高于睡眠差組(P<0.05)。見表2。
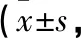
表2 PSM后孕晚期睡眠質量對剖宮產婦女舒適度的影響分)
2.4 PSM后孕晚期睡眠質量對剖宮產婦女術后痛覺過敏的影響 孕晚期婦女睡眠好組在剖宮產術后72 h的痛覺過敏發生率低于睡眠差組(P<0.05),睡眠質量差是剖宮產婦女術后痛覺過敏的影響因素(OR=1.920,95%CI為1.195~3.086)。見表3。

表3 PSM后孕晚期睡眠質量對剖宮產婦女痛覺過敏的影響[例(%)]
3 討論
本研究探索睡眠質量對剖宮產婦女術后舒適度和痛覺過敏的影響,由于剖宮產術后婦女出現的不適狀態來自于多方面的影響,圍術期的抑郁、焦慮、手術狀況、麻醉狀況等因素均會影響患者的不適狀態,導致結論出現偏差。本研究采用PSM法對睡眠好和睡眠差組進行匹配,最終成功匹配干擾變量均衡可比的193對孕晚期婦女。結果顯示,孕晚期睡眠質量差是剖宮產婦女術后舒適度低的主要因素。可能原因有:1)睡眠質量差導致身體免疫力下降,機體經過剖宮產手術過程的創傷無法在短時間內得到恢復,恢復緩慢導致產婦容易出現疲勞,從而導致不舒適狀態。2)睡眠質量差患者對環境敏感,微小的外界環境可能對人的大腦會產生強烈的刺激,對住院的空間環境和床位體驗無法滿足,從而導致環境不舒適狀態。3)睡眠質量差患者的心理彈性可能越低,更易出現不良心理應激,術后對心理支持的需求更高無法得到完全滿足,從而導致心理精神不舒適狀態。結果顯示,孕晚期睡眠質量差是剖宮產婦女術后痛覺過敏的主要因素,與韓雪等[13]研究結論一致。慢性睡眠剝奪促使孕產婦機體出現全身炎癥反應,釋放大量谷氨酸(Glu)可激活谷氨酸-N-甲基-D-天冬氨酸受體誘導中樞過敏,抑郁5-羥色胺(5-HT)釋放改變中縫核系統降低疼痛控制[14],影響腺苷A2A受體活性激活伏隔核依賴性改變疼痛閾值,減少阿片肽受體影響主動調節睡眠和疼痛功能,減少褪黑激素加重術后神經性疼痛導致痛覺過敏[15]。
本研究結果顯示,43.7%孕晚期婦女睡眠質量差,高于吳喜娟[16]在寧夏的調查結果。可能原因是研究對象為擇期剖宮產手術的孕晚期臨產前婦女,孕晚期婦女的子宮增大導致睡姿嚴重不適、壓迫膀胱導致夜尿頻次和夜間覺醒次數增多,擇期剖宮產的分娩恐懼情緒導致入睡困難,以及孕晚期婦女的雌激素和孕激素水平升高等有關。
綜上所述,孕晚期婦女睡眠障礙發生率高,孕晚期睡眠障礙是導致剖宮產婦女術后舒適度降低和痛覺過敏的主要因素。因此,護理人員應基于人文關懷理念和舒適護理理念,對剖宮產婦女進行針對性的睡眠干預,改善術后舒適度,降低痛覺過敏。
利益沖突聲明:無。

