維持性血液透析患者致頸動脈粥樣硬化相關影響因素分析*
趙 洋,黃 永,唐麗寒,劉興釗
(重慶大學附屬江津醫院/重慶市江津區中心醫院超聲科,重慶 402260)
終末期腎臟疾病(end-stage renal disease,ESRD)血液透析患者常出現嚴重心血管功能障礙,包括左心室肥大、心肌纖維化、微血管疾病、動脈粥樣硬化等[1-2]。動脈粥樣硬化是接受血液透析治療的終末期腎病患者死亡的主要原因[3]。頸動脈內-中膜厚度(carotid intima media thickness,CIMT)增厚被認為是動脈粥樣硬化的早期征兆,是血液透析患者心血管疾病死亡率的獨立預測因子,可直接反映頸動脈粥樣硬化程度。有研究證實頸動脈粥樣硬化與冠狀動脈及腦動脈粥樣硬化有著密切關系,其可預測發生心腦血管疾病的危險性及嚴重程度[3]。維持性血液透析(maintenance hemodialysis,MHD)患者的頸動脈粥樣硬化與微炎癥狀態、營養不良存在密切關系,而高敏C反應蛋白(high sensitive-C reactive protein,hs-CRP)是反映亞臨床炎癥的較好指標,白蛋白是反映營養不良的敏感指標[4]。因此,本研究旨在分析MHD患者致頸動脈粥樣硬化相關影響因素,重點分析hs-CRP、白蛋白水平與頸動脈粥樣硬化的相關性,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2019年1月至2022年2月本院收治的行MHD的98例ESRD患者臨床資料。納入標準:(1)年齡35~80歲;(2)臨床資料完整;(3)臨床癥狀穩定;(4)腎小球濾過率<15 mL·min-1·1.73 m-2),規律透析時間>3個月。排除標準:(1)患有活動性感染性疾病;(2)肝臟疾病;(3)多囊腎病或腎細胞癌;(4)服用免疫抑制藥物;(5)自身免疫性疾病;(6)惡性腫瘤;(7)艾滋病病毒攜帶者;(8)心力衰竭標準按照美國紐約心臟病學會(New York heart association,NYHA)為Ⅲ或Ⅳ級;(9)妊娠或哺乳期婦女。98例患者中男69例,女29例;年齡36~78歲,平均(54.3±8.3)歲。本研究獲醫院醫學倫理委員會批準。
1.2 方法
1.2.1生化指標檢測
收集基本病史,如年齡、性別、吸煙史、高血壓病史和糖尿病病史。患者禁食12 h后于次日上午空腹采血進行血液檢查,評估因素包括血尿素氮(blood urea nitrogen,BUN)、血肌酐(serum creatinine,Scr)、血紅蛋白、總膽固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白膽固醇(high density lipoprotein-cholesterol,HDL-C)、低密度脂蛋白膽固醇(low density lipoprotein-cholesterol,LDL-C)、hs-CRP和白蛋白。本研究將hs-CRP≥8 mg/L定義為陽性,<8 mg/L定義為陰性;白蛋白<40 g/L定義為陽性,白蛋白≥40 g/L定義為陰性。
1.2.2頸動脈彩色多普勒超聲檢查
所有患者進行頸動脈彩色多普勒超聲檢查:操作由本院超聲科具有豐富臨床經驗的醫生進行。檢查儀器為Philips-IE33型彩色多普勒超聲診斷儀,線陣探頭,探頭頻率為11 MHz。CIMT為頸動脈血管內膜面至中層與外膜交界處的距離,患者取去枕仰臥位,頭偏向檢查者對側,充分暴露頸部,取長軸切面,局部放大圖像,于心室舒張末期凍結圖像,分別測量左、右兩側頸動脈竇部、頸動脈竇部近心端1 cm處、頸內動脈起始端1 cm處內-中膜厚度,兩側共取6點進行測量,然后計算平均值。按照血管超聲檢查指南,以CIMT局部厚度≥1.5 mm或較相鄰部位增加50%定義為頸動脈粥樣硬化斑塊。彩色多普勒超聲觀察頸動脈血流充盈狀況。脈沖多普勒測量雙側頸動脈血流頻譜,分別測量左右頸總動脈收縮期峰值流速(peak systolic velocity,PSV)、舒張末期流速(end-diastolic velocity,EDV)、搏動指數(pulsation index,PI)、阻力指數(resistance index,RI),計算平均值,見圖1。根據頸動脈彩色多普勒超聲檢查結果,將CIMT增厚伴有頸動脈斑塊形成的患者作為頸動脈粥樣硬化組(硬化組),將CIMT厚度正常無斑塊形成者作為頸動脈血管正常組(對照組)。

A:對照組二維超聲顯示頸動脈長軸切面;B:對照組二維超聲顯示頸動脈短軸切面;C:對照組彩色多普勒超聲顯示頸動脈長軸切面;D:對照組頻譜多普勒超聲測量頸動脈血流參數;E:硬化組二維超聲顯示頸動脈長軸切面;F:硬化組二維超聲顯示頸動脈短軸切面;G:硬化組彩色多普勒超聲顯示頸動脈長軸切面;H:硬化組頻普多普勒超聲測量頸動脈血流參數。
1.3 統計學處理
2 結 果
2.1 兩組一般資料比較
98例患者中硬化組72例(73.5%),對照組26例(26.5%)。兩組一般資料比較,差異無統計學意義(P>0.05),見表1。

表1 兩組一般資料比較
2.2 兩組生化指標比較
與對照組比較,硬化組TG、LDL-C、hs-CRP水平更高,HDL-C、白蛋白水平更低,差異有統計學意義(P<0.05),見表2。
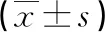
表2 兩組生化指標比較
2.3 兩組超聲檢查指標比較
與對照組比較,硬化組CIMT更厚,PSV、EDV更慢,PI、RI更高,差異有統計學意義(P<0.05),見表3。
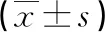
表3 兩組超聲檢查指標比較
2.4 相關性分析
相關性分析結果顯示,硬化組CIMT與hs-CRP呈正相關(r=0.811,P<0.001),CIMT與白蛋白呈負相關(r=—0.864,P<0.001),hs-CRP與白蛋白呈負相關(r=—0.756,P<0.001),見圖2。

A:CIMT與hs-CRP相關性;B:CIMT與白蛋白相關性;C:hs-CRP與白蛋白相關性。
3 討 論
MHD是目前臨床治療ESRD最有效的常見手段[5]。但MHD患者常伴發不同程度心肌梗死、心力衰竭、腦出血及腦梗死等心腦血管并發癥[6-7],其中動脈粥樣硬化導致的心血管疾病是導致MHD患者死亡的主要原因。因此,早期發現高危因素并采取針對性干預措施對減少MHD患者心血管疾病并發癥的發生和提高預后具有重要意義。
CIMT是一種反映早期動脈粥樣硬化的無創性檢測指標[8]。本研究顯示,動脈粥樣硬化在ESRD患者中很常見。ESRD因內皮修復障礙和再生受損及多因素內皮損傷引起內皮功能障礙,而內皮功能障礙可引起動脈粥樣硬化[9]。研究表明外周動脈粥樣硬化性疾病是ESRD患者死亡的危險因素[10]。ESRD和心血管死亡率之間的聯系似乎是通過血管改變,特別是動脈粥樣硬化和血管鈣化來影響的[11]。本研究顯示,與對照組比較,硬化組CIMT更厚,PSV、EDV更慢,PI、RI更高,反映了硬化組頸動脈彈性明顯降低,擴張性降低,僵硬度增加,易出現腦血管灌注不足等臨床癥狀[12]。
此外,CIMT的增加及頸動脈斑塊性質的變化能夠有效反映全身動脈粥樣硬化的變化情況[13-14],且與冠狀動脈粥樣硬化的發生及嚴重程度有較強的關聯性[15]。因此,應用高頻超聲檢查技術對行MHD的ESRD患者的CIMT變化進行動態監測,可以對心血管事件的風險進行評價,并對心腦血管事件的發生起到較好的預警作用[16]。
最近的研究主要集中在炎癥標志物作為心血管疾病和腎臟疾病之間的橋梁作用。慢性腎臟疾病的病理生理學特征為慢性炎癥反應,而炎癥反應的發病機制是多因素的,其中包括炎癥因子產生增加(如氧化應激、酸中毒、合并癥,特別是感染、遺傳、表觀遺傳影響及透析過程)和促炎細胞因子的清除不充分(由于腎小球濾過率降低或在ESRD患者中,透析清除不充分)。然而,慢性炎癥反應和心血管疾病間的關聯也可能是間接的,因為慢性炎癥反應已被證明與內皮功能障礙,胰島素抵抗和氧化應激有密切關系,而后者都被認為會引起動脈粥樣硬化[17]。正常的內皮功能對維持心血管穩態至關重要,內皮損傷可能導致脂質沉積,平滑肌細胞增生和血管痙攣[18],且炎癥反應在加速動脈粥樣硬化進程中起到不可或缺的作用[19]。全身性微炎癥決定了血管內皮的損傷程度,這是心血管疾病及慢性腎臟疾病進展的關鍵危險因素。高hs-CRP水平與冠狀動脈、外周動脈和顱外頸動脈中的動脈粥樣硬化程度相關[20]。hs-CRP也被認為是慢性疾病、全身性炎癥反應及動脈粥樣硬化的預測因子[21-22]。此外,hs-CRP被用于ESRD患者中感染或炎癥疾病持續存在的標志物。最近的流行病學數據顯示,hs-CRP與ESRD患者中心血管疾病及其并發癥之間存在關聯[23]。現有證據表明,hs-CRP是炎癥活動的精確客觀指標,可準確反映炎癥因子的產生,如白細胞介素-6(interleukin-6,IL-6)和腫瘤壞死因子-α[24],并能刺激中性粒細胞聚集。hs-CRP被廣泛認為是ESRD潛在的炎癥標志物。本研究發現,hs-CRP水平隨著腎功能障礙嚴重程度的增加而增加,且其水平與動脈粥樣硬化的嚴重程度相關,表明hs-CRP能快速精確地反映炎癥反應的程度,并作為炎癥介質在腎功能障礙和動脈粥樣硬化之間起到了聯系作用。
白蛋白是ESRD患者中最常用的營養標志物,低白蛋白水平反映患者營養狀況較差,在透析患者中其與心血管疾病的發病率密切相關。白蛋白是自由基的潛在清除劑,降低血清白蛋白水平會導致機體抗氧化能力下降,從而引起氧化應激對包括動脈血管壁在內的各種組織的損傷。低血清白蛋白水平及潛在的炎癥標志物已成為ESRD患者死亡率的有力預測指標,也是該人群中罹患心血管事件的重要預測指標。存在頸動脈粥樣硬化的ESRD患者中血清hs-CRP和白蛋白呈負相關,這是由于高hs-CRP能通過抑制蛋白質的合成并誘導其分解來影響患者的營養狀態。
有研究顯示,促炎細胞因子如IL-6可對心臟和外周循環產生直接的炎癥作用[25]。在預測心血管疾病風險方面IL-6比hs-CRP具有更大的優勢。其中一種可能性在于IL-6位于導致許多急性期反應物合成的炎癥級聯事件的上游,是影響心血管疾病發展的炎癥負荷的更好標志物。另一種可能性是IL-6的變化水平小于hs-CRP,從而可對風險患者進行更準確的分析。同時,IL-6對心臟和外周血管系統的毒性作用可能強于hs-CRP。因此,在后續的研究中,本課題組建議對ESRD患者的心血管事件進行前瞻性研究,且在條件具備的情況下,于隨訪過程中反復測量IL-6水平以確定其預測ESRD患者心血管事件的準確性。
綜上所述,高hs-CRP及低血清白蛋白水平與ESRD患者中頸動脈粥樣硬化的發生存在密切關聯,可作為預測頸動脈粥樣硬化的重要標志物,這也為腎臟病學醫生管理、預防ESRD患者的心血管疾病提供了重要依據。本研究不足之處:樣本量偏小,且研究數據的收集節點未考慮病程因素。在后續的研究中會增大樣本量,將患者病程因素研究在內,從而更好地確定透析患者的心血管預后情況。

