假性心房顫動合并多類型雙徑路房室結折返性心動過速1 例
王沖沖 曾偉杰
患者女,52 歲,因“心悸一年,加重3 d”入院,每次心悸發作持續約1 h。患者既往體健,無高血壓、冠心病等家族史,入院后體格檢查未見異常。心悸發作時體表心電圖(圖1)提示:窄QRS 心動過速呈長RP 型,心率約168 次/min,心動過速周長(tachycardia cycle length,TCL)規則。給予普羅帕酮70 mg 靜脈推注后恢復竇性心律。住院期間完善胸片及心臟彩超檢查,結果均顯示正常。之后在介入室行心電生理檢查,將固定彎十級標測電極導管(冠狀竇電極,心諾普醫療技術有限公司)通過左鎖骨下靜脈置于冠狀竇內,放置時多次調整電極均難以深入。將四級電極(希氏束電極,心諾普醫療技術有限公司)通過股靜脈放置于希氏束區域,另放一根2 級臨時起搏電極[右心房(RA)電極],在右心室行心室刺激后再回撤至高位右心房進行刺激。術中應用錦江電子多導電生理儀刺激并記錄腔內電圖,包括希氏束電圖和冠狀竇電圖(圖2)。從希氏束電圖中,可以看到清晰的心房波(A 波)、希氏束電位波(H 波)及心室波(V 波)。從冠狀竇電圖中,可見A 波及V 波;RA(臨時起搏)電極置于右心房或右心室,分別行心房或心室刺激。術中測定心動過速心房-希氏束間期(AH 間期)、希氏束-心房間期(HA 間期)以及TCL。
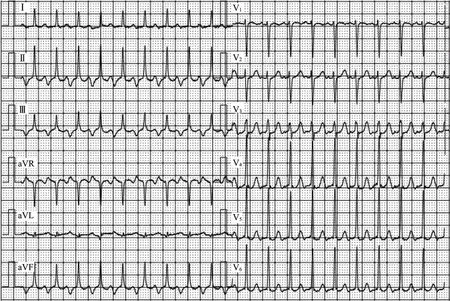
圖1 心悸發作時的心電圖

圖2 RA 電極位于右心室,行S1S1=500 ms 刺激時誘發心動過速
竇性心律時,患者AH 間期81 ms,HV 間期50 ms;希氏束電圖上A 波出現的時間最早;4 種CS 電極中,CS 3-4 電圖中的A 波最早出現(圖2A箭頭所示),考慮與冠狀竇電極放置得較淺有關;結合右前斜30°透視下希氏束電極及消融導管的位置,提示CS 3-4 電極位于冠狀竇口,RA 電極位于右心室。
以500 ms 行S1S1 刺激時,可見遞減傳導,排除典型旁道,并誘發出窄QRS 波心動過速(圖2A)。圖2A 中可見第1、第2 個心室刺激-心房間期(SA間期)分別為125、150 ms,A 波以希氏束電圖出現最早,提示為快徑逆傳。第2 個經快徑路逆傳的A波再次前傳,引出心室波V0,考慮為經慢徑前傳。心室波V0再次逆傳心房并誘發出心動過速。心室波V0逆傳的A 波激動順序顯示CS 3-4 電極早于希氏束電極,考慮為經慢徑逆傳。從腔內電圖可以看到心動過速的發作過程中有逆傳快徑、前傳慢徑、逆傳慢徑等多徑路的參與。另外,心動過速發作期間有明顯的VA、AH、HA 間期變化不固定,V 波脫落(圖2B),持續數秒后TCL 固定,呈穩定的短RP 型心動過速。圖3 為圖2A 心動過速發作時的體表12 導聯心電圖,可以觀察到心動過速RR 間期變化不固定,心動過速穩定后表現為短RP 型心動過速。如果以較低頻率S1S1=600 ms刺激,則同樣可見跳躍現象并誘發出心動過速(圖4A),但不同的是,體表心電圖表現為長RP 型心動過速。如果再以S1S1=500 ms 刺激,則可見跳躍現象并誘發出心動過速(圖4B),與圖2 中500 ms 心室刺激不同,其表現為長RP 型心動過速。以450 ms行心室S1S1 刺激,可見CS 3-4 電極的逆傳A 波早于希氏束電極,考慮為持續慢徑逆傳,其中表現出兩種不同的SA 間期,分別為350、375 ms,考慮存在慢徑的文氏傳導(圖4C)。
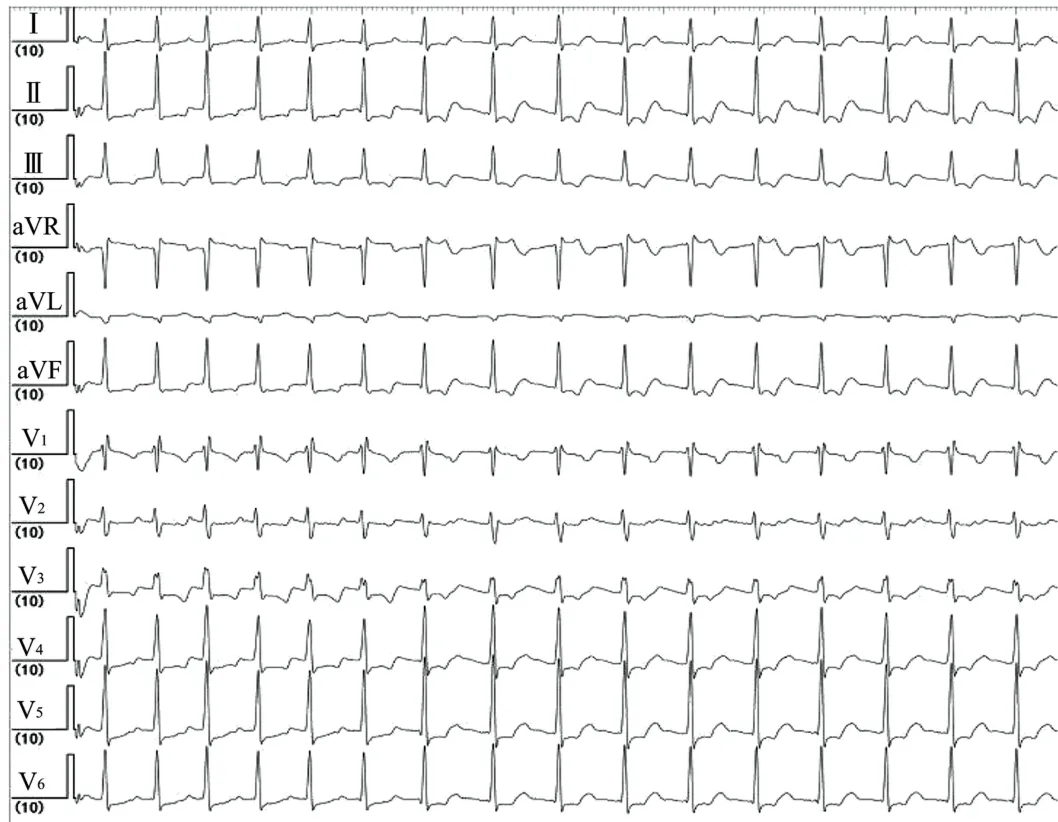
圖3 圖2A 中心動過速發作時的體表心電圖
結合上述檢查,本病例初步考慮為雙徑路參與的室上性心動過速,多次于右心室刺激誘發出多種窄QRS 波心動過速,包括長RP 型心動過速(圖5A、4B)和短RP 型心動過速(圖5C)兩種。圖4A 中TCL 為400 ms,AH 間期125 ms,HA 間期275 ms,CS 3-4 電極A 波出現最早;圖5B 中TCL 為400 ms,AH 間期100 ms,HA 間期250 ms,CS 3-4 電極A 波較希氏束電極更早。圖5C 中TCL 為350 ms,AH 間期200 ms,HA 間期150 ms,CS 3-4 電極A 波出現最早。據《2019 年ESC 室上性心動過速患者管理指南》中房室結折返性心動過速(atrioventricular nodal reentrant tachycardia,AVNRT) 的分類及診斷標準[1],考慮前述兩種長RP 心動過速(圖5A、5B)為快慢型AVNRT,第三種短RP 型心動過速(圖5C)為慢慢型AVNRT。術中嘗試行心室及心房拖帶,但未能成功。
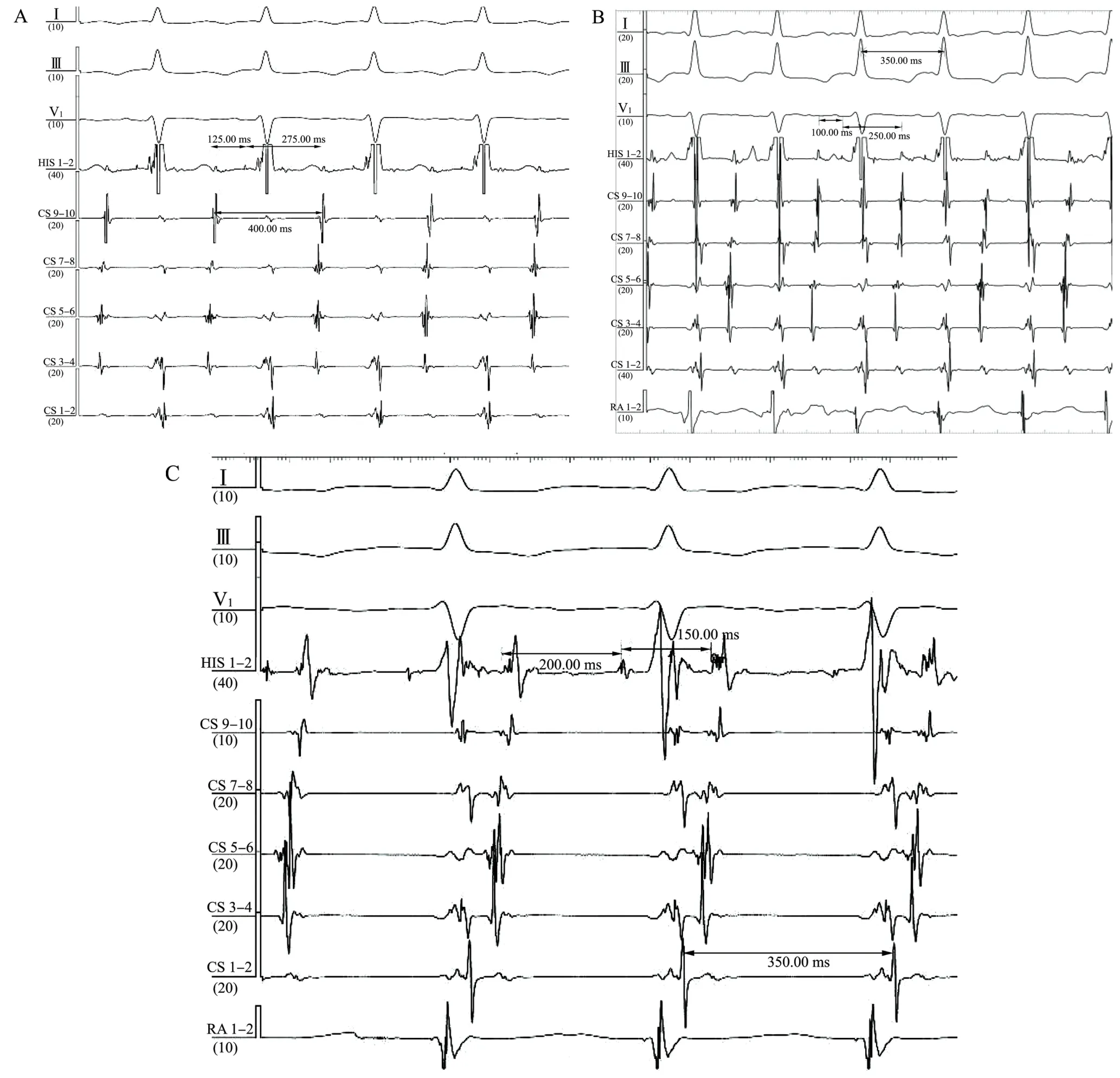
圖5 心室刺激過程中誘發出多種類型心動過速
RA 電極于高位右心房以400 ms 行S1S1 刺激,可見第三個V 波經慢徑逆傳A 波(CS 3-4 最早)誘發心動過速,TCL 為400 ms,AV 間期200 ms,VA 間期200 ms。如果HV 間期固定為50 ms,則AH 間期150 ms,HV 間期250 ms(圖6)。心動過速發作時,體表12 導聯心電圖提示長RP 型心動過速,考慮為快慢型AVNRT。術中心房刺激也極易誘發心動過速,但未能進行S1S2 遞增刺激。
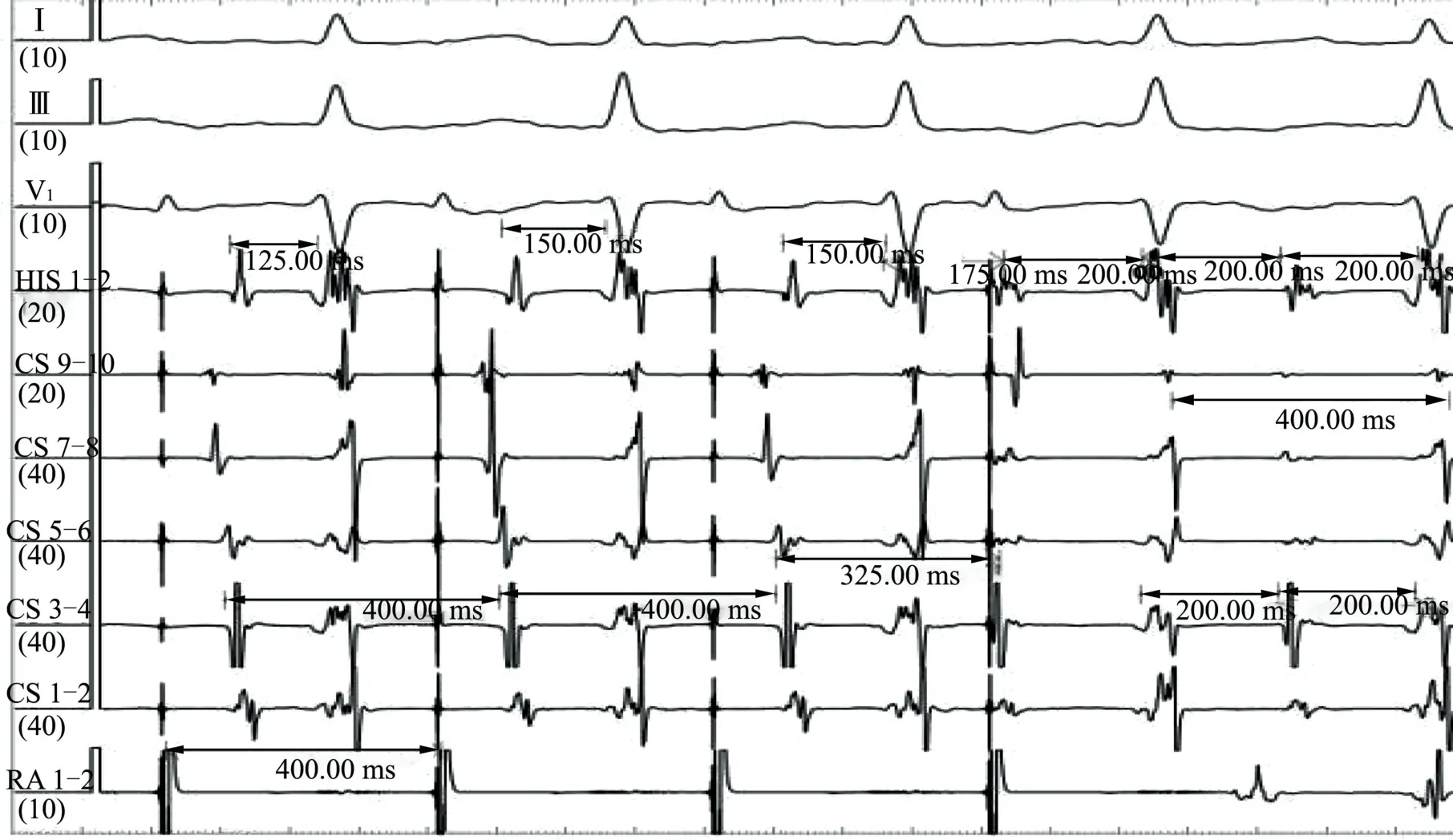
圖6 RA 電極于高位右心房,以400 ms 行S1S1 刺激時誘發心動過速
根據上述檢查結果,考慮為快慢型合并慢慢型AVNRT,遂行消融治療。第一次于慢徑區域以30 W、50~55 ℃消融240 s。隨后于心房行S1S2刺激,仍可見跳躍現象(圖7)。而在稍高于第一次消融靶點的慢徑區域行第二次消融后,再次電生理檢查顯示跳躍現象消失,未再誘發出心動過速。
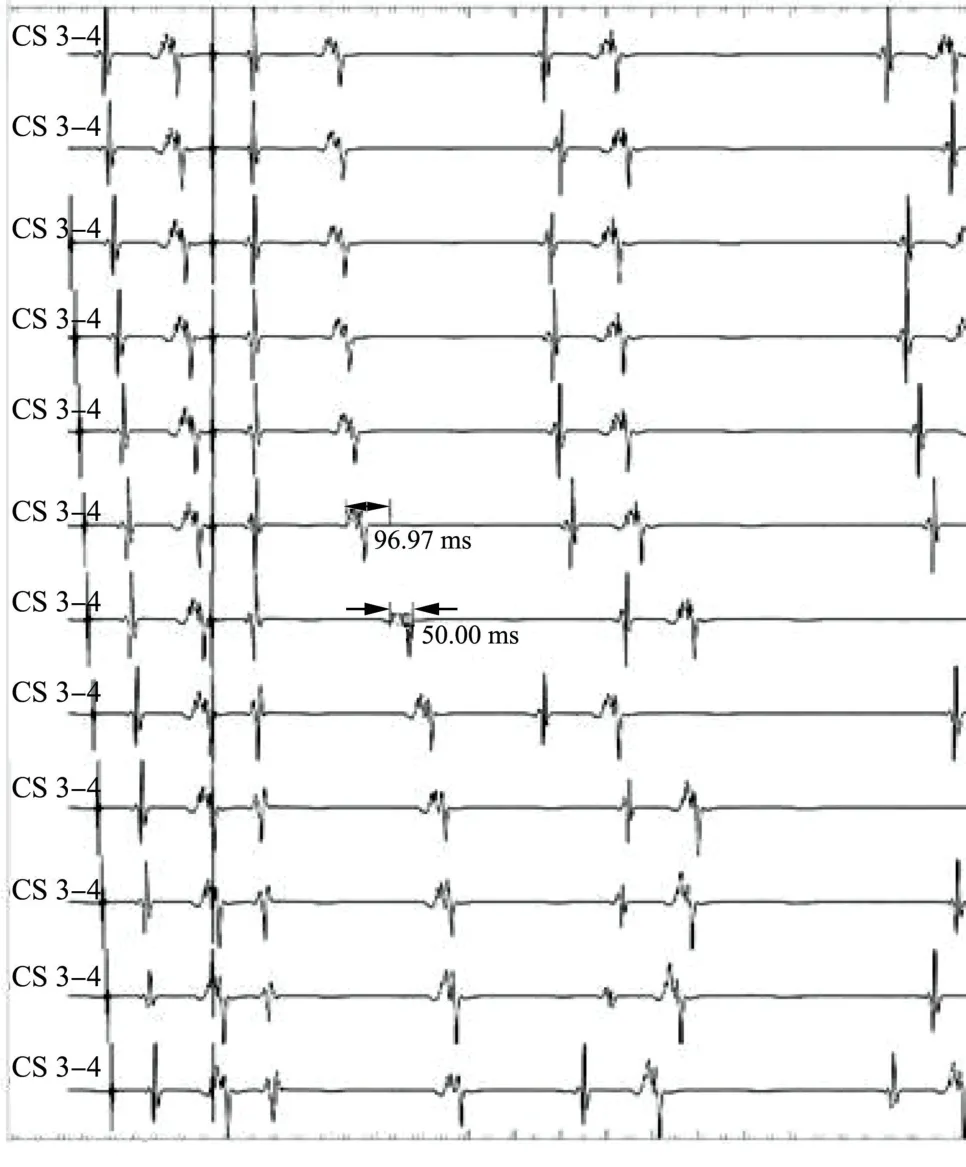
圖7 第一次消融后于心房行S1S2 刺激仍可見跳躍現象
討論AVNRT 為成年人最常見的室上性心動過速,其中以慢快型最多見,快慢型和慢慢型相對少見,且在臨床上不易鑒別。本病例心律失常自發時,心電圖提示長RP 型心動過速,TCL 規則。在行心內電生理檢查過程中誘發出多種窄QRS 波心動過速,包括短RP 型和長RP 型心動過速。兩種長RP 型心動過速雖然TCL 同為400 ms,但AH 間期不同,分別為125、100 ms,HA 間期也不相同,分別為275、300 ms(圖4A、4B)。因心動過速多變且極易誘發和終止,不能實施拖帶,所以導致診斷困難。本例患者初步診斷考慮房室結雙徑路參與的心動過速,心內電生理檢查行心室刺激,均可見跳躍伴回波或誘發出心動過速(圖3)。根據AVNRT 分類及診斷標準,考慮長RP 型與短RP 型心動過速分別為快慢型、慢慢型AVNRT。因此,本例的AVNRT 為同時合并多種類型的復雜性心動過速。
目前認為房室結的致密結周圍有三個后延伸:一個位于Koch 三角的前上方(快徑),一個為冠狀竇口附近沿著三尖瓣環的右側后延伸(傳統慢徑),還有一個位于二尖瓣環方向的左側后延伸。KATRITSIS[2]指出,快徑區、右側后延伸部分和下節間束為縫隙連接蛋白43(Cx43)高表達的區域,具有快速傳導的特征,而左側后延伸和房室結本身是Cx43 的低表達區域,電傳導緩慢,并據此提出AVNRT 折返回路的關鍵“峽部”很可能是左側后延伸。WU 等[3]基于光學映射數據模型,對房室結多徑路的電生理傳導進行了研究,確定了心房、過渡區、房室結細胞與房室結后延伸的分布,并通過刺激誘發獲得光學激活圖與映射區域圖的疊加,可以清晰顯示慢快、快慢和慢慢三種類型折返時回波的啟動。本病例心室刺激及心房刺激都可見跳躍現象并誘發出心動過速,考慮其不但存在前向慢徑,而且存在逆傳慢徑,且逆傳慢徑可分別與快徑、前傳慢徑形成折返。因此,本病例多種類型房室結折返心動過速并發的原因可能與快徑、前傳慢徑、逆傳慢徑共同參與有關。
本病例在行心電生理檢查過程中還出現了一些值得注意的現象。在右心室以500 ms 行S1S1 刺激時(圖2A),可見快徑逆傳A 波經慢徑前傳引出心室波V0,而V0再通過慢徑逆傳心房誘發心動過速,與SUDO 等[4]的報道相似。以上現象說明快徑、逆傳慢徑、前傳慢徑都參與了心動過速的誘發,而逆傳慢徑與前傳慢徑不屬于同一徑路。本病例可以誘發出快慢型、慢慢型兩種AVNRT。快慢型AVNRT的發生機制較為復雜。王祖祿等[5]提出,快慢型包括以下三種類型:①典型快慢型,通過右側后延伸逆傳;②變異快慢型,由左側后延伸前傳,通過右側后延伸逆傳完成折返;③左側快慢型,經左側后延伸逆傳。典型快慢型與變異快慢型的成功消融部位在三尖瓣環和冠狀竇之間的右側后延伸區域。結合以上理論,本病例多種類型心動過速的逆傳A 波激動順序無明顯變化,都以CS 3-4 最早,為右側后延伸逆傳,因此考慮其中的快慢型心動過速屬于典型快慢型。慢慢型的逆傳與典型快慢型相同,都由傳統慢徑(右側后延伸)逆傳,而左側后延伸可能參與了慢徑前傳。
從本病例可以觀察到,AVNRT 發作期間有明顯的RR 間期不等,VA、AH、HA 間期變化不固定,V波脫落的現象(圖2),類似于“假性房顫”。在既往報道中,“假性房顫”與多徑路有關,心動過速發作時心律不規則、P 波不明顯,類似房顫發作,心房刺激時可以看到4 條順行房室結通路(3 條慢徑、1 條快徑),心動過速表現為特殊模式,即三種TCL 交替且重復出現[6]。多徑路的電生理特點是出現多次跳躍現象,逆傳跳躍時逆傳最早位點或逆傳順序不一致,誘發的心動過速出現HA、AH 間期各不相同的情況[7]。多徑路的存在基于房室結周圍組織非均勻異向性電路的功能差異,也不能排除存在三條解剖上不同的慢徑路的可能性。本病例中,當以450 ms行心室S1S1 刺激時(圖4C),SA 間期分別為375、350 ms,逆傳A 波順序未變,只有25 ms 的差異,此時可不考慮多條逆傳慢徑,可能為慢徑的文氏傳導現象。因此,本病例中的這種現象可能與慢徑的文氏傳導現象有關,也可能與電傳導在快徑、前傳慢徑、逆傳慢徑之間來回切換有關。
另外,“假性房顫”也可能涉及長期爭論的共同通路的概念。本病例圖2 中的上述現象與多個報道的現象類似:MILLER 等[8]報道的AVNRT 中心動過速發作時在1 ∶1 傳導的VA 狀態有不同的HA 傳導時間;MUNAWAR 等[9]報道的個案中AVNRT 伴有不同的VA 阻滯模式,表現為房顫發作。因此,上述研究均認為折返回路和心房之間存在一個上共同通路。上共同通路的現象究竟是由離散的組織結構引起還是房室結區的電生理特性造成的,研究界一直存在爭論。AVNRT 有可能是房室結區不同位置的折返,包括移行細胞區和心房結周區等位置,部分可能與致密結通過上共同通路連接。但由于目前尚未能證實上共同通路的組織學實體,因此,該電生理現象暫且只能被認為是移行細胞區及心房結周區的一種功能。
RICHTER 等[6]在Koch 三角后方應用射頻同時消除了所有三條慢通路,提示有一條上共同通路或間隔緊密的插入點,允許通過單個消融部位同時消除所有慢徑路傳導。本病例存在多種類型的AVNRT,同時有前傳和逆傳慢徑,也可能合并上共同通路。在Koch 三角傳統慢徑區第一次消融后可以成功終止多種類型心動過速的反復發作,說明右側后延伸在快慢型及慢慢型AVNRT 發作過程中同樣發揮著關鍵作用。第一次消融后行心房遞增刺激,可見有前傳跳躍,為96.97 ms,無回波(圖6),再次驗證了前傳慢徑,但未再誘發出心動過速,說明前傳慢徑不具有優勢,不能誘發典型的慢快型心動過速。第二次消融(靶點更靠近希氏束)后,前傳慢徑也消失,提示逆傳及前傳慢徑可能都經過Koch 三角區域,間接驗證了房室結及周圍后延伸的解剖及電生理特性:右側后延伸與左側后延伸電傳導在Koch 三角區域共同匯集并傳導至房室結[10],也間接提示了可能存在共同通路。
本病例包含短RP 型和長RP 型等多種心動過速,需要與多徑路、雙徑路合并旁道、房性心動過速等進行鑒別。RR 間期不等,VA、AH、HA 間期變化不固定,V 波脫落等類似“假性房顫”的現象容易誤導術者,使其以為患者系房性心動過速合并房顫,從而消融肺靜脈。由于心動過速容易誘發、終止,且形態多變,遞增刺激及拖帶難以維持,因此鑒別診斷較困難。術中出現多種形態的室上性心動過速時,應考慮雙徑路合并上共同通路甚至多徑路存在的可能性。

