延續(xù)性護(hù)理模式對(duì)食管癌術(shù)后患者營養(yǎng)狀況的影響分析
李丹 姬俊玲
(1.安康市中心醫(yī)院胸心外科,陜西 安康 725000;2.銅川市人民醫(yī)院肝膽外科,陜西 銅川 727031)
食管癌是消化系統(tǒng)較為常見的惡性腫瘤性疾病,其原發(fā)于食管,病因?yàn)槭彻荀[狀上皮或腺上皮出現(xiàn)異常增生,食管癌殘疾率及死亡率均較高,是臨床治療難度較大的惡性腫瘤之一[1]。對(duì)于早期和中期食管癌,手術(shù)是目前唯一可以根治的手段,手術(shù)成功與否與術(shù)后患者營養(yǎng)狀況密切相關(guān)[2]。因此,對(duì)于食管癌手術(shù)患者來說,如何提升患者術(shù)后營養(yǎng)狀況是其康復(fù)干預(yù)的重要內(nèi)容之一[3]。本方案采用延續(xù)性護(hù)理模式對(duì)食管癌手術(shù)患者實(shí)施護(hù)理,觀察其對(duì)患者營養(yǎng)狀況的影響。
1 資料與方法
1.1一般資料 選取2019年3月至2022年1月在我院行食管癌手術(shù)的患者60例,隨機(jī)分為對(duì)照組和觀察組,各30例。對(duì)照組男20例,女10例;年齡30~80歲,體質(zhì)量指數(shù)(23.24±2.41)kg/m2;腫瘤位置:上段8例,食管中段14例,下段6例;腫瘤病理類型:腺癌13例,鱗癌11例,腺鱗癌6例;早期13例,中期17例;文化背景構(gòu)成:小學(xué)18例,初中8例,高中及以上4例。觀察組男19例,女11例;年齡31~79歲;體質(zhì)量指數(shù)(23.21±2.44)kg/m2;腫瘤位置:上段8例,食管中段13例,下段7例;腫瘤病理類型:腺癌12例,鱗癌11 例,腺鱗癌8例;早期11例,中期19例;文化背景構(gòu)成:小學(xué)18例,初中9例,高中及以上3例。納入標(biāo)準(zhǔn):所有患者均經(jīng)病理診斷為食管癌,并明確病理類型;年齡≥30歲,≤80歲;符合手術(shù)治療指征;具有正常的認(rèn)知功能,自愿參加,簽署知情同意書。排除標(biāo)準(zhǔn):合并其他惡性腫瘤疾病者;既往有精神病史者;妊娠期、哺乳期女性;術(shù)前合并營養(yǎng)不良相關(guān)疾病者;隨訪資料收集不全者。兩組一般資料比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。
1.2方法 兩組患者均予以常規(guī)術(shù)后護(hù)理、出院護(hù)理指導(dǎo)及定期隨訪,觀察組患者出院后再予以延續(xù)性護(hù)理模式護(hù)理。對(duì)照組常規(guī)護(hù)理內(nèi)容:患者符合出院指征后,由其主治醫(yī)師及責(zé)任護(hù)士對(duì)其進(jìn)行出院指導(dǎo),發(fā)放健康指引,講解出院后康復(fù)期間注意事項(xiàng),如嚴(yán)格遵醫(yī)用藥、隨訪,可能出現(xiàn)的并發(fā)癥發(fā)生原因、征兆等信息,常規(guī)并發(fā)癥的自我護(hù)理方法等;囑患者注意休息,合理飲食,確保攝入足夠營養(yǎng),耐心解答患者及其家屬提問等;患者出院后每個(gè)月進(jìn)行電話溝通,了解患者身體狀況、營養(yǎng)狀況等,指導(dǎo)患者糾偏飲食方案等。觀察組延續(xù)性護(hù)理模式:(1)成立延續(xù)性護(hù)理小組,患者完成常規(guī)出院指導(dǎo)后,由延續(xù)性護(hù)理專員對(duì)患者進(jìn)行入組指導(dǎo),與其建立微信聯(lián)系;出院前對(duì)患者進(jìn)行營養(yǎng)狀態(tài)評(píng)估,并與患者分析評(píng)估結(jié)果,使患者了解自身營養(yǎng)狀況,不良營養(yǎng)狀況的危害等,指導(dǎo)患者建立出院后的飲食營養(yǎng)方案。(2)隨訪:患者出院后2周、4周、3個(gè)月通過微信等平臺(tái)隨訪患者情況,簡單評(píng)估患者營養(yǎng)狀況,用藥情況、日常作息、飲食情況等,根據(jù)訪視獲得的信息,就診患者及其家屬康復(fù)過程中的偏差行為,指導(dǎo)其建立良好的生活習(xí)慣及飲食習(xí)慣,日常鍛煉等。(3)日常健康服務(wù):患者出院后每日通過微信平臺(tái),提醒患者正確用藥,可能的話收集患者每日飲食信息,確保患者對(duì)每日攝入足夠營養(yǎng)物質(zhì)。每日推送康復(fù)信息,及時(shí)了解會(huì)患者心理情緒狀態(tài),予以針對(duì)性干預(yù)。
1.3觀察指標(biāo) 比較兩組患者出院前、出院后1個(gè)月行自我護(hù)理能力(ESCA),包含自我護(hù)理技能、自我責(zé)任感、自我概念、健康知識(shí)四個(gè)維度,得分越高說明自護(hù)能力越強(qiáng);比較兩組患者術(shù)前、術(shù)后不同階段營養(yǎng)指標(biāo):白蛋白(Alb)、前白蛋白(PA)及上臂三頭肌肌圍(AMC);收集兩組患者出院后3個(gè)月內(nèi)并發(fā)癥。
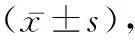
2 結(jié) 果
2.1兩組患者不同階段ESCA評(píng)分水平比較 對(duì)照組出院前(116.37±21.07)分、出院后1個(gè)月(134.61±17.76)分,觀察組出院前(115.83±21.13)分、出院后1個(gè)月(157.28±13.51)分。兩組患者出院前ESCA評(píng)分組間無統(tǒng)計(jì)學(xué)意義的差異(t=0.271,P>0.05),出院后1個(gè)月,兩組患者ESCA評(píng)分均較出院時(shí)明顯上升,且觀察組高于對(duì)照組患者(t=5.027,P<0.05)。
2.2兩組患者不同階段營養(yǎng)狀況指標(biāo)水平比較 兩組患者術(shù)前、術(shù)后出院前PA、Alb、AMC水平組間差異無統(tǒng)計(jì)學(xué)意義(P>0.05),出院后1個(gè)月、2個(gè)月,兩組患者PA、Alb、AMC均較出院前上升,且觀察組高于對(duì)照組(P<0.05)。見表1。

表1 兩組患者不同階段營養(yǎng)狀況指標(biāo)水平比較
2.3兩組患者出院后并發(fā)癥發(fā)生率比較 對(duì)照組患者出現(xiàn)低血鉀癥2例、腹痛腹脹2例、惡心嘔吐2例、低血糖3例,發(fā)生率為30.00%;觀察組患者出現(xiàn)低血鉀癥1例、腹痛腹脹1例、惡心嘔吐1例、低血糖2例,發(fā)生率為16.67%。觀察組患者出院后3個(gè)月內(nèi)并發(fā)癥發(fā)生率明顯低于對(duì)照組(χ2=4.027,P<0.05)。
3 討 論
手術(shù)是治療食管癌的首選方式,食管癌手術(shù)部位特殊,術(shù)后食管長時(shí)間無法正常進(jìn)食,是患者術(shù)后營養(yǎng)不良最為根本的原因。對(duì)于較大創(chuàng)傷的患者,術(shù)后營養(yǎng)不良進(jìn)一步增加了患者應(yīng)激反應(yīng),降低患者免疫功能,影響患者術(shù)后康復(fù)效率及質(zhì)量[4]。患者由于缺乏專業(yè)的醫(yī)學(xué)知識(shí),對(duì)食管癌術(shù)后營養(yǎng)風(fēng)險(xiǎn)的危害認(rèn)知不足,加上絕大多數(shù)患者及其家屬不能掌握正確的飲食方法,使得食管癌患者術(shù)后營養(yǎng)不良發(fā)生率高,嚴(yán)重影響其術(shù)后康復(fù)質(zhì)量[5]。延續(xù)性護(hù)理模式為這類患者提供了持續(xù)專業(yè)的護(hù)理服務(wù),是整體護(hù)理中的重要部分[6]。
本方案對(duì)食管癌手術(shù)患者實(shí)施延續(xù)性護(hù)理模式,結(jié)果顯示,與常規(guī)護(hù)理比較,其在提升患者對(duì)自我護(hù)理能力提升、改善營養(yǎng)狀態(tài)及降低術(shù)后并發(fā)癥發(fā)生率方面,具有明顯的優(yōu)勢。延續(xù)性護(hù)理模式中常用的方式為微信隨訪,該方式可以實(shí)地了解患者出院后的生活狀態(tài)、遵醫(yī)治療康復(fù)情況、日常生活飲食情況,為醫(yī)護(hù)人員針對(duì)性地指導(dǎo)、改善患者的不良的日常生活習(xí)慣提供了重要信息[7],同時(shí)醫(yī)護(hù)人員實(shí)時(shí)指導(dǎo)患者,根據(jù)居家的具體情況,有效促進(jìn)患者營養(yǎng)狀況改善,指導(dǎo)改善患者的康復(fù)方法,使得患者居家康復(fù)更科學(xué),從而綜合提升患者的康復(fù)能力[8]。
綜上所述,延續(xù)性護(hù)理模式可顯著提升食管癌手術(shù)患者自我護(hù)理能力,促進(jìn)患者遵醫(yī)遵護(hù)康復(fù),提升患者術(shù)后營養(yǎng)狀況,降低并發(fā)癥發(fā)生率,綜合提升患者康復(fù)質(zhì)量,具有較高臨床價(jià)值。

