超聲引導下星狀神經節在肺癌胸腔鏡術患者中的應用效果及術后急性疼痛危險因素分析
王偉立, 劉建東, 黃明偉, 杜小強, 陳建華, 袁 媛, 楊建彬, 陳檢明
(聯勤保障部隊第九Ο九醫院/廈門大學附屬東南醫院, 福建 廈門 363000)
肺癌是一種惡性腫瘤,臨床表現包括氣促、咳嗽、胸痛、咳痰帶血、體重下降等[1]。對患者身心健康造成極大的影響。肺癌臨床主要采用手術治療。肺癌胸腔鏡手術是一種通過小切口鏡下操作,切除肺癌組織的微創手術。相比傳統開胸手術,肺癌胸腔鏡手術具有出血少、恢復快、疼痛輕等優勢,同時也能夠獲得與開胸手術相當的治療效果。但患者在手術中和術后可能會出現急性疼痛[2]。為了減輕患者的疼痛感受,需要在超聲的引導下行星狀神經節阻滯(stellate ganglion block,SGB),這是一種有效的鎮痛方法[3],已被廣泛應用于各種手術中。在胸腔鏡手術中,超聲引導下SGB可以減輕術后疼痛,提高患者的生活質量。然而,對于超聲引導下SGB在肺癌胸腔鏡術患者中的應用效果及術后急性疼痛危險因素尚未有系統的研究。鑒于此,本文將我院2021年1月至2022年12月收治的肺癌胸腔鏡手術患者納入本研究,旨在探究超聲引導下星狀神經節阻滯在肺癌胸腔鏡術患者中的應用效果及術后急性疼痛危險因素,期望為手術鎮痛方案的制定提供參考和依據,現將結果匯報如下。
1 資料與方法
1.1一般資料:選取2021年1月至2022年12月在我院行肺癌胸腔鏡術的患者98例。納入標準:①符合肺癌診斷標準;且均行肺癌胸腔鏡術,無禁忌證;②美國麻醉師協會(The American Society of Anesthesiologists,ASA)分級Ⅰ~Ⅲ級;③心率>60次/min;④臨床資料完整。排除標準:①既往存在神經、精神系統疾病史;②嚴重心腦血管疾病;③心動過緩或心律失常;④胸廓或脊柱嚴重畸形;⑤凝血功能障礙;⑥穿刺部位感染;⑦肝腎功能障礙;⑧局麻藥過敏史;⑨手術方式轉為開放;⑩術前或術后使用助眠藥物。隨機分為研究組和對照組各49例,兩組基線資料比較,差異均無統計學意義(P>0.05),見表1。
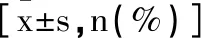
表1 兩組基線資料比較
1.2方法:兩組患者不管是麻醉醫生、還是數據收集亦或者是數據分析均應用盲法。具體方法如下:患者在術前準備間時,應該確保外周靜脈通路是完好的,患者保持仰臥位狀態,頸部稍微伸直,應用高頻線陣超聲儀器(深圳邁瑞生物醫療電子股份有限公司,型號UMT-400型)的探頭發現C7和C6的解剖,在C6、C7節段水平,在超聲引導下發現頸總動脈、頸內靜脈、椎前筋膜、頸長肌在內的解剖結構,星狀神經節在頸長肌表面,也位于椎前深筋膜深面,研究組在超聲引導下,22號針尖在星狀神經節部位將羅哌卡因(瑞陽制藥股份有限公司,國藥準字H20183151,規格10mL∶100mg)注射其中,劑量為0.5%:5mL;對照組患者實施相同的操作方法,完畢后,將生理鹽水5mL注入于其中,觀察20min后,若患者出現Horner綜合征則說明星狀神經節阻滯成功。待兩組患者進入手術室后,監測患者的心電圖與生命體征變化情況,給予全身麻醉誘導藥物:劑量為1~2mg/kg的丙泊酚(北京費森尤斯卡比醫藥有限公司,國藥準字HJ20170311,規格500mg);舒芬太尼(宜昌人福藥業有限責任公司,國藥準字H20054172,規格2mL∶100μg)的劑量為0.5ug/kg;苯磺順阿曲庫銨(南京健友生化制藥股份有限公司,國藥準字H20203700,規格10mg)的劑量為0.2mg/kg,在3min后,將雙腔氣管導管給予置入,借助纖維支氣管鏡對位置給予調整。在誘導后的0.5h時,全部患者給予甲磺酸多拉司瓊注射液(國藥準字H20110067,遼寧海思科制藥有限公司,規格1mL:12.5mg),劑量為4mg。對呼吸參數給予調整,將呼氣末二氧化碳分壓維持在35~45mmHg;麻醉維持丙泊酚,劑量為1.5~3mg/kg,舒芬太尼0.15~0.25μg/kg,吸入氧流量為2L/min,苯磺順阿曲庫銨每40~60min給予1次,手術接受前30min內給予患者劑量為10μg的舒芬太尼,術中對丙泊酚的輸注速度給予調節,BIS值維持在40~60。待患者清醒后拔管,拔管后觀察患者的Horner綜合征已消失,即SGB效果消失,送進胸外科監護室繼續觀察,做好術后鎮痛管理。
1.3觀察指標:①圍術期指標:術后,觀察兩組的圍術期指標,指標包括術后拔管時間、離開恢復室到睡眠監測開始時間(start time of sleep monitoring,SM)、舒芬太尼使用量、按壓鎮痛泵次數(Number of pressure-relief pump,PAPT)、出院時間、術后譫妄率、惡心和嘔吐率。②應激反應指標:在SGB前(T1)、拔管后5 min(T2)、術后第1天早上6∶00(T3),對兩組患者的應激反應指標進行檢測,抽取患者空腹外周靜脈血5mL,以3000r/min離心15min,離心半徑10cm,取上層清液置于冰箱中保存,應用酶聯免疫吸附法(試劑盒從上海信裕生物科技有限公司購入)對患者去甲腎上腺素(noradrenalin,NE)、腎上腺素(epinephrine,E)水平進行測定。③一般資料:比較急性疼痛組與非急性疼痛組患者的臨床資料,包括年齡、性別、文化程度、病理類型、臨床分期、手術時間、肋間隙寬度、是否存在糖尿病、高血壓、是否吸煙、飲酒、是否存在心理焦慮。
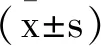
2 結 果
2.1圍術期相關指標比較:研究組術后拔管時間、離開恢復室到SM的時間、舒芬太尼使用量、PAPT、術后譫妄率、惡心和嘔吐率與對照組比較,均無統計學意義(P>0.05),研究組術后出院時間與對照組比較明顯較短(P<0.05),見表2。
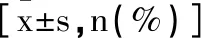
表2 兩組圍術期相關指標比較
2.2應激反應指標比較:重復測量顯示,E、NE的時間因素效應、組間因素效應、時間因素與組間因素交互作用比較,均有統計學意義(P<0.05);事后LSD-t檢驗顯示,在T2、T3時點兩組E、NE較T1時點均升高(P<0.05),但研究組E、NE與對照組比較明顯較低(P<0.05),見表3、圖1。

圖1 兩組不同時點E、NE比較

表3 兩組不同時點應激反應指標比較
2.3肺癌胸腔鏡術患者術后急性疼痛的危險因素分析:按照VAS評分分為急性疼痛組(VAS≥3分)29例和非急性疼痛組(VAS<3分)69例,經單因素分析,兩組患者性別、文化程度、病理類型、臨床分期、糖尿病、高血壓、吸煙史、飲酒史不是肺癌胸腔鏡術患者術后急性疼痛的影響因素差異無統計學意義(P>0.05),兩組患者年齡、手術時間、肋間隙寬度、心理焦慮是肺癌胸腔鏡術患者術后急性疼痛的影響因素,差異有統計學意義(P<0.05),見表4。

表4 肺癌胸腔鏡術患者術后急性疼痛的單因素分析n(%)
以組別(急性疼痛組賦值1,非急性疼痛組賦值0)為因變量,以單因素分析中P<0.05的因素為自變量,經多因素二元Logistic回歸分析,手術時間≥150min、心理焦慮是肺癌胸腔鏡術患者術后急性疼痛的危險因素,肋間隙寬度≥1cm是肺癌胸腔鏡術患者術后急性疼痛的保護因素(P<0.05),見表5、圖2。

圖2 肺癌胸腔鏡術患者術后急性疼痛的多因素二元Logistic回歸分析森林圖

表5 肺癌胸腔鏡術患者術后急性疼痛的多因素二元Logistic回歸分析
3 討 論
肺癌胸腔鏡手術是一種微創手術,通過在患者胸部開幾個小孔進行操作[4]。這種手術方法可以利用攝像技術和手術器械對肺癌進行治療。與傳統的手術方式相比,肺癌胸腔鏡手術具有以下優點:切口小、恢復快、減少并發癥、術后生活質量高以及患者痛苦小等。因此,肺癌胸腔鏡手術被廣泛應用于臨床實踐中,并取得了良好的治療效果。但在肺癌胸腔鏡手術后,患者可能會出現急性疼痛,其原因多方面,如手術切口、胸腔鏡進入胸腔對組織造成的損傷等等。這種急性疼痛常常是劇烈的,會對患者的身心健康產生不利影響。對于肺癌胸腔鏡手術后出現的急性疼痛,進行鎮痛治療是非常必要的。鎮痛可以減輕患者的疼痛和不適感,提高患者的舒適度。
超聲引導下SGB是一種介入性的治療方法,通過使用超聲技術引導下,向星狀神經節周圍注射麻醉藥物來緩解疼痛。星狀神經節位于脊髓兩側的椎旁神經節鏈中,是傳遞疼痛信號的關鍵結構,因此采用該方式可以有效緩解疼痛。古翠方[5]等在一項前瞻性隨機對照研究中表明,超聲引導下SGB能夠明顯改善肺癌胸腔鏡術后睡眠質量。姚美玲[6]等研究亦顯示,超聲引導下SGB復合靜脈麻醉可以有效維持早期肺癌手術患者的血壓與心率,減輕術后疼痛程度。在本研究中,研究組和對照組在術后拔管時間、離開恢復室到SM的時間、舒芬太尼使用量、PAPT、術后譫妄率、惡心和嘔吐率等指標上沒有明顯的差異(P>0.05),但是研究組的術后出院時間明顯縮短(P<0.05)。這可能意味著超聲引導下SGB對于減輕手術后某些特定的疼痛癥狀和提高患者的康復速度有益,主要原因為,SGB可以用于緩解肺癌手術后的疼痛,從而減輕患者的不適和提高康復速度。使用超聲引導下的SGB可能會提高穿刺準確性和縮短阻滯時間,進而縮短住院時間。
E和NE是指應激反應的兩個核心指標[7],在情緒、心理和身體壓力等應激刺激下,交感神經系統會釋放E和NE,導致血液中這兩項指標的升高。E和NE水平的變化可作為評估應激反應程度的指標之一。本研究結果表明,研究組在實驗過程中,E、NE的時間因素、組間因素、時間因素與組間因素交互作用比較,均有統計學意義;事后LSD-t檢驗顯示,在T2、T3時點兩組E、NE較T1時點均升高,但研究組E、NE與對照組比較明顯較低。這說明超聲引導下SGB對于調節E和NE的水平具有一定的效果,可以有效減輕應激反應、緩解壓力,從而達到改善生理狀態的目的。此外,時間因素和組間因素以及它們之間的交互作用也具有顯著性,說明E和NE水平受到時間和超聲引導下SGB的影響,分析原因為,星狀神經節位于頸、胸交界處,是交感神經系統的重要部位。它連接了上肢、頭、頸、心血管系統等部位,調節器官的交感神經功能,因此其阻滯能夠減少體內E和NE的釋放,從而減輕應激反應和手術對患者的影響。
本文經單因素分析發現年齡、手術時間、肋間隙寬度和心理焦慮對肺癌胸腔鏡術患者術后急性疼痛有重要影響。本文將上述有統計學意義指標代入多因素回歸模型中,結果顯示,手術時間≥150min、心理焦慮是肺癌胸腔鏡術患者術后急性疼痛的危險因素,肋間隙寬度≥1cm是肺癌胸腔鏡術患者術后急性疼痛的保護因素(P<0.05),說明在多因素二元Logistic回歸分析中,手術時間和心理焦慮增加了術后急性疼痛的風險,而肋間隙寬度增加了患者術后急性疼痛的保護作用。手術時間之所以是一項重要的術后疼痛發生風險因素,是因為手術時間較長可能會導致組織損傷和炎癥反應的增加,從而引起更強烈的疼痛[8]。而心理焦慮可以影響疼痛感受和處理機制,進而增加術后疼痛的風險。因此,在進行肺癌胸腔鏡術時,應該盡量減少手術時間,并采取措施緩解患者的心理壓力。另外,肺癌胸腔鏡手術是一種創傷性較小的手術,術后疼痛通常較輕[9]。但是,當肺部被壓縮或受到牽拉時,可能會引起不適感和疼痛。因此,肋間隙的寬度對于術后疼痛的發生和程度有一定的影響。如果肺癌胸腔鏡手術患者的肋間隙寬度較寬(≥1cm),則在手術過程中引起更少的組織牽拉和壓迫,從而減輕了手術對肺部的損傷和術后疼痛的程度。此外,肋間隙較寬還可以減少肺內血管、神經、淋巴結等組織的損傷,降低術后并發癥的風險,促進患者術后恢復。因此,肋間隙寬度≥1cm是一種肺癌胸腔鏡手術患者術后急性疼痛的保護因素。
綜上所述,超聲引導下SGB應用于肺癌胸腔鏡術患者,可有效減輕應激反應,縮短患者住院時間;術后疼痛與手術時間≥150min、肋間隙寬度<1cm、心理焦慮有關。

