中、高通量透析對維持性血液透析患者效果比較
江麗娟 張永志 吳嵐
目前臨床對于終末期腎病、尿毒癥患者主要以腎臟替代治療為主,維持性血液透析(MHD)、腹膜透析則是最為常見的腎臟代替治療方式。但腹膜透析對患者的要求較高,不少患者在采取腎臟替代療法時,病情發展使得其難以耐受腹膜透析,為此,MHD逐漸成為常用治療方案[1]。但不同透析方案對清除患者體內有毒物質效果不盡相同,既往研究發現,相對于低通量血液透析(LFHD),高通量血液透析(HFHD)能夠更好地清除體內有毒分子,提高患者生活質量[2,3]。而對于中通量血液透析(MFHD)與HFHD的優劣性,目前相關研究較少。因此,為進一步探討合理的MHD方案,本次研究對2020年1月至2021年12月行MFHD與HFHD方案的患者進行回顧性對比。
1 資料與方法
1.1 一般資料 收集醫院血透室2020年1月至2021年12月行維持性血液透析(MHD)治療患者78例資料進行回顧性分析,根據透析方案將患者分為對照組、觀察組。對照組40例,男24例,女16例;年齡32~77歲,平均(51.23±7.85)歲;病程1~4年,平均(2.13±0.57)年;透析時間6~45個月,平均(26.18±6.75)個月。觀察組38例,男21例,女17例;年齡34~78歲,平均(52.04±7.88)歲;病程1~5年,平均(2.20±0.61)年;透析時間7~43個月,平均(25.87±6.68)個月。2組患者基本資料比較差異無統計學意義(P>0.05),所有患者接受治療前對治療方法知情并自愿同意,研究開展符合赫爾辛基宣言,獲得醫院倫理委員會批準。
1.2 納入與排除標準 (1)納入標準:①符合《慢性腎衰竭診療指南》[4]中的相關診斷標準,并具備透析相關指征,即內生肌酐清除率<10 ml/min、BUN>28.6 mmol/L或SCr>707.2 μmol/L,尿毒癥期;②MHD時間≥6個月;③血管通路、功能良好,血流量能保持≥250 ml/min;④治療前3個月內未接受激素或細胞毒性藥物治療;⑤資料完整。(2)排除標準:②合并感染性疾病;②對MHD不耐受;③合并心臟、肝臟功能障礙或血液系統疾病;④伴結締組織疾病或惡性腫瘤。
1.3 方法 2組透析機均為德國貝朗OMNI透析機(型號:OMNI,生產企業:德國貝朗醫療器械有限公司),以前臂動靜脈內瘺為透析通路。對照組給予MFHD,采用空心纖維血液透析器,即中通量威高MF16聚砜膜血液透析器(型號:MF16,生產企業:威海威高血液凈化制品有限公司),膜面積為1.6 m2,超濾系數24 ml·h-1·mm Hg-1,設置血流量為200~300 ml/min,透析液流量為500 ml/min,透析期間給予患者低分子肝素以抗凝,4 h/次,3次/周。觀察組則給予HFHD,采用山東威高聚砜膜透析器HF18(型號:HF18,生產企業:威海威高血液凈化制品有限公司),膜面積為1.8 m2,超濾系數50 ml·h-1·mm Hg-1,設置血流量為200~300 ml/min,透析液流量為500 ml/min,透析期間給予患者低分子肝素以抗凝,透析用水為雙級反滲超純水,4 h/次,3次/周。
1.4 注意事項 2組患者在透析過程中,注意觀察其臨床癥狀、體征變化情況,向患者及其家屬說明MHD的相關注意事項,可能出現的并發癥以及自我護理方法等,在飲食上指導患者及其家屬嚴格控制水、鹽和磷的攝入,避免含鉀食物攝入,多補充蛋白質、維生素和氨基酸。尤其要加強對并發癥的預防護理,為預防透析膜破裂,在透析前需要嚴格檢查透析器,透析過程中密切檢測跨膜壓;針對體外循環凝血,需要做好透析前患者凝血狀態評估,合理選擇抗凝劑,并在透析過程加強凝血狀況檢測,通過觀察壓力參數變化、管路和透析器顏色變化情況,以預防凝血情況;對于低血壓情況,需要做好透析前風險因素評估,通過限制超濾量、改變透析方式等以避免低血壓。除此之外,還需要加強對肌肉痙攣、惡心嘔吐等并發癥的監測,做到提前預防和及時處理。
1.5 觀察指標 收集患者透析治療前,治療6個月后,全自動生化分析儀檢測的血肌酐(SCr)、血清尿素氮(BUN)水平,放射免疫分析法檢測的血β2-微球蛋白(β2-MG)水平;同時收集尿素清除率(URR)、Kt/V值水平。患者治療前后均采用健康調查簡表-36(SF-36)進行生活質量評估,評分標準為[5]:將36個條目劃分為含10、4、2、5、4、2、3、5個條目的生理機能(PE)、生理職能(RP)、軀體疼痛(BP)、一般健康狀況(GH)、精力(VT)、社會功能(SF)、情感職能(RE)、精神健康(MH)8個計分維度,以及1個不計分條目的健康變化。每個維度經換算后總分均為100分,量表總分為維度分之和÷8,即100分,分值越高說明生活質量越好。收集患者SF-36評分結果和并發癥發生情況。

2 結果
2.1 2組患者腎功能指標與URR、Kt/V水平比較 治療前檢測,2組患者SCr、BUN、β2-MG等腎功能指標水平對比,差異無統計學意義(P>0.05);治療后檢測,患者SCr、BUN、β2-MG水平較治療前降低,組間對比觀察組低于對照組(P<0.05),而URR、Kt/V水平高于對照組(P<0.05)。見表1。
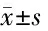
表1 2組患者腎功能指標與URR、Kt/V水平比較
2.2 2組生活質量評分比較 治療前,2組患者SF-36各維度及總分對比差異無統計學意義(P>0.05),治療后,患者SF-36評分均高于治療前,組間對比,觀察組高于對照組(P<0.05)。見表2。
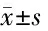
表2 2組SF-36評分比較 分,
2.3 2組并發癥發生情況比較 觀察組出現2例低血壓、2例皮膚瘙癢、1例惡心嘔吐和1例體位循環輕度凝血,并發癥發生率為15.79%(6/38);對照組出現1例皮膚瘙癢、1例惡心嘔吐和1例輕度心律失常,并發癥發生率為7.5%(3/40),組間對比,觀察組稍高于對照組,但差異無統計學意義(χ2=0.626,P=0.429)。
3 討論
MHD是急慢性腎臟功能衰竭腎臟替代治療手段,其主要是通過彌散、對流實現物質交換,從而有效清除體內代謝產生的廢物,保持機體電解質、酸堿平衡[6,7]。根據采用的透析器不同,MHD可以分為LFHD、MFHD和HFHD,分對應清除小分子、中分子和中大分子毒素。因MHD是一個長期治療的過程,長期LFHD對小分子毒素清除效果相對局限,容易造成中大分子毒素堆積,如大分子β2-MG的蓄積,會誘發與透析相關的淀粉樣變性,造成病情加重,嚴重影響患者生活質量。因此,已有不少研究證實,HFHD相較LFHD方案,效果更為理想[8,9]。而對于能夠有效清除中分子或中大分子的MFHD和HFHD方案,目前相關研究較少。
因此,為進一步優化MHD方案,促進臨床MHD的合理化,本次研究對開展MFHD與HFHD方案的78例患者展開回顧性分析。通過回顧兩種方案患者腎功能改善情況發現,經治療后,行HFHD的患者其SCr、BUN、β2-MG水平優于采用MFHD方案患者,由此說明HFHD方案在改善患者腎功能方面具有較明顯優勢。SCr、BUN、β2-MG是反映腎功能的典型指標,其中,SCr為肌肉磷酸肌酸水解后產物,BUN則為經腎臟代謝、尿液排出的蛋白質代謝產物,β2-MG則是一種大分子毒素[10]。相對于MFHD能對中分子毒素起到過濾作用的特點,HFHD不僅能夠有效清除中分子毒素,同時對大分子物質也有較好的過濾效果。從URR、Kt/V兩項指標對比可發現,采用HFHD方案的患者,其URR、Kt/V值高于采用MFHD方案患者,說明HFHD透析效果更好。URR、Kt/V是評估透析有效性的常用指數,當URR>60%且Kt/V>1.2~1.4表示血透有效[11]。
HFHD采用的是高通量透析器進行透析,其高分子聚合物膜具備的較高水力學通透性與擴散性,同時具備更大的超濾系數和吸附能力,由此能夠在保證血液中小分子溶質有效清除的同時,還對中分子、大分子毒素起到過濾效果,達到進一步改善患者腎功能目的[12]。而對毒素的有效清除,為機體功能改善提供良好的條件。據相關研究指出,腎功能衰竭患者機體多表現為微炎癥狀態,而長期炎癥狀態將會對患者免疫功能造成影響,并可能增加心血管并發癥的風險[13,14]。
HFHD在清除中大分子毒素的同時,同時對炎癥介質有一定的吸附作用,提高患者生活質量。為此,通過回顧性分析不同透析方案患者生活質量情況,結果顯示,采用HFHD方案患者生活質量評分高于行MFHD治療患者,說明采用HFHD方案患者能夠為提高患者生活質量創造較好的基礎。這主要是因為HFHD方案通過進一步改善患者腎功能、減輕其炎癥狀態,繼而減輕對患者生活造成的影響。但需要注意的是,長期的透析容易出現一系列并發癥[15,16]。相關研究指出,MHD患者心律失常、猝死等心臟事件以及溶解性低血壓發生率較高[17,18],并且有研究認為,較高的超濾率與大量不良心血管結局相關[19-21]。本次回顧性分析中,采用HFHD方案患者并發癥發生率稍高于行MFHD方案治療患者,但不具有統計學差異,初步說明兩種透析方案安全性相當,但這也可能受樣本量或其他因素影響,亦或者與本次研究納入患者在透析治療過程中,均嚴格做好并發癥預防干預有關。鑒于與本次研究方向一致的相關研究較少,本次結果與結論僅作為參考,未來或可加大樣本量深入研究以進一步證實。
綜上所述,HFHD方案較MFHD方案在MHD患者中運用,對改善其腎功能有明顯優勢,可進一步促進患者生活質量,但需要做好并發癥預防干預,以提高治療安全性。

