肌電生物反饋療法聯合鏡像療法在急性腦卒中偏癱患者治療中應用的效果觀察
徐冬利
(河南省直第三人民醫院康復醫學科 鄭州 450000)
急性腦卒中是臨床常見病,雖有急性缺血性腦卒中、急性出血性腦卒中之分,但均有共同特點,即起病突然且會快速引起局限或彌散性腦損傷。據統計,我國腦卒中發病率位居全球第一,且近年來呈逐漸升高趨勢,對人們生命健康造成較大威脅[1]。臨床發現,有70%~80%腦卒中患者發病后常伴肢體功能障礙,不僅會影響日常活動,還會給家庭與社會帶來沉重的負擔[2]。常規康復療法雖對患者肢體功能恢復有一定促進效果,但已無法滿足患者及臨床需求,而一些需要先進、昂貴設備的康復治療技術尚未廣泛應用于臨床[3~4]。因此尋找一種高效、便捷及成本低廉的康復療法是近年來廣大學者研究的方向。肌電生物反饋療法是一種無創、無痛、無副作用的電刺激療法,近年來被應用于脊髓損傷、膝骨性關節炎等治療中,取得了顯著療效[5~6]。鏡像療法是建立在鏡像神經元理論基礎上,依賴大腦可塑性,并通過視覺反饋、運動觀察、運動想象以及運動模仿展開康復訓練的一種治療手段。有學者在截肢患者患肢疼痛治療中應用了鏡像療法,取得了顯著療效[7]。本研究將肌電生物反饋療法聯合鏡像療法應用于急性腦卒中偏癱患者治療中,探討其對患者偏癱情況、肌電圖信號及平衡能力等的影響。現報道如下:
1 資料與方法
1.1 一般資料 納入醫院2020年7月至2022年6月收治的急性腦卒中偏癱患者86 例,按隨機對照原則分為兩組,各43 例。對照組男28 例,女15 例;偏癱側:左側24 例,右側19 例;年齡48~75 歲,平均(65.12±8.10)歲;病理分型:缺血性腦卒中30 例,出血性腦卒中13 例;病程8~40 d,平均(24.13±9.55)d。研究組男26 例,女17 例;偏癱側:左側25 例,右側18 例;年齡46~75 歲,平均(65.31±7.52)歲;病理分型:缺血性腦卒中28 例,出血性腦卒中15 例;病程10~39 d,平均(24.24±8.17)d。兩組基線資料(性別、偏癱側、年齡、病理分型及病程等)對比,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核并批準(倫理字202000225號)。
1.2 納入與排除標準 (1)納入標準:符合《中國急性缺血性腦卒中診治指(2018)》[8]《中國腦出血診治指南(2019)》[9]中相關診斷標準,并經顱腦CT 或MRI 檢查確診;無既往病史;病程不足2 個月;年齡≤75 歲;伴單側肢體功能障礙;偏癱Brunnstrom分期為Ⅰ~Ⅳ期;對本研究內容知情且簽署知情同意書。(2)排除標準:有精神疾病史或腦器質性疾病史;有認知或意識障礙;有視覺功能障礙;健側下肢存在一定殘損或殘疾,或伴劇烈疼痛。
1.3 治療方法 所有患者行常規康復治療及訓練,即借助聲、光、電等進行物理治療,并進行呼吸、關節活動度、肌力增強以及步態訓練等。對照組同時采用肌電生物反饋療法治療:協助患者保持坐位或平臥位,把生物刺激反饋儀的刺激電極放在患側下肢的脛前肌肌腹部位,并把記錄電極片放在刺激電極旁約1 cm 位置。對Brunnstrom 偏癱分期為Ⅰ期(肢體無法隨意運動)患者設置被動模式,用35 Hz 的方波進行連續電刺激8 s 后再間隔15 s,具體刺激強度根據患者耐受度和觀察到踝關節部位背伸而定,單次治療20 min,1 次/d,6 次/ 周,連續治療4 周;對Brunnstrom 偏癱分期為Ⅱ期及以上患者設置主動模式。治療前需先評估患側下肢脛前肌肌群功能,了解其最大收縮狀態下肌電值,然后以該值的80%為閾值,借助反饋儀疊加輸出,儀器轉換圖像和聲音信號均被患者所接受,并結合儀器提示開展踝背伸訓練。在此過程中若肌肉的表面肌電值達到設定閾值,反饋儀系統便會釋放出1 次35 Hz 方波的電刺激,具體刺激強度、刺激時間及單次治療時間、治療頻率、療程均與偏癱Brunnstrom 分期為Ⅰ期患者一致。研究組采用肌電生物反饋療法聯合鏡像療法治療:將患者安排于一間安靜且光線良好的治療室內,指導其在治療床上保持平臥位或坐位,然后把鏡子放在患者雙下肢中間。指導其把健側下肢放在鏡子反射面側,而將患側患肢放在鏡面后方(以患者無法觀察到患側患肢為準),接著讓患者用健側下肢以多種動作展開訓練,并仔細觀察鏡子中健側下肢的訓練狀態,努力將其想象成患側下肢,從而盡可能實現雙下肢同時運動。結束后采用與對照組一致的肌電生物反饋療法進行治療。單次治療時間、治療頻率、療程均與對照組一致。
1.4 觀察指標 (1)肌電圖信號:治療前后用表面肌電圖收集兩組股直肌、半腱肌的中位頻率(MF)、平均功率頻率(MPF)。(2)平衡能力:治療前后用Berg 平衡量表(BBS)進行評估,涉及14 個項目,各項評分0~4 分,最高評分為56 分,評分與平衡能力呈正相關。(3)下肢功能:治療前后用Fugl-Meyer 量表(FMA)進行評估,涉及17 個項目,各項目評分0~2 分,最高評分為34 分,評分與下肢功能呈正相關。(4)步行能力:治療前后用功能性步行量表(FAC)進行評估,評分0~5 分,評分與步行能力呈正相關。(5)日常生活活動能力:治療前后用改良Barthel 指數評定量表(MBI)進行評估,涉及進食、洗澡、修飾及穿衣等10 個方面,總分為100 分,評分與日常生活活動能力呈正相關。
1.5 統計學方法 采用SPSS24.0 軟件分析數據。肌電圖信號水平、平衡能力、下肢功能、步行能力、日常生活活動能力評分等計量資料以(±s)表示,行t檢驗;計數資料以%表示,行χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組肌電圖信號水平比較 兩組治療前股直肌、半腱肌MF、MPF 水平相比,差異無統計學意義(P>0.05);兩組治療后股直肌、半腱肌MF、MPF 水平高于治療前,且研究組高于對照組(P<0.05)。見表1。
表1 兩組治療前后股直肌、半腱肌MF、MPF 水平比較(Hz,±s)
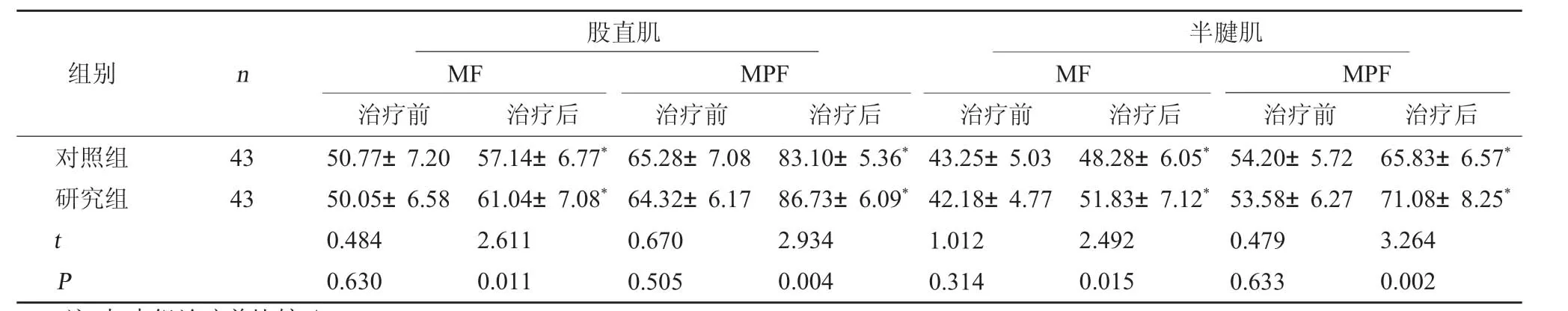
表1 兩組治療前后股直肌、半腱肌MF、MPF 水平比較(Hz,±s)
注:與本組治療前比較,*P<0.05。
半腱肌MFMPF治療前治療后治療前治療后對照組研究組組別n股直肌MFMPF治療前治療后治療前治療后4343 t P 50.77±7.2050.05±6.580.4840.63057.14±6.77*61.04±7.08*2.6110.01165.28±7.0864.32±6.170.6700.50583.10±5.36*86.73±6.09*2.9340.00443.25±5.0342.18±4.771.0120.31448.28±6.05*51.83±7.12*2.4920.01554.20±5.7253.58±6.270.4790.63365.83±6.57*71.08±8.25*3.2640.002
2.2 兩組平衡能力比較 兩組治療前BBS 評分相比,差異無統計學意義(P>0.05);兩組治療后BBS評分較治療前提高,且研究組高于對照組(P<0.05)。見表2。
表2 兩組治療前后BBS 評分比較(分,±s)
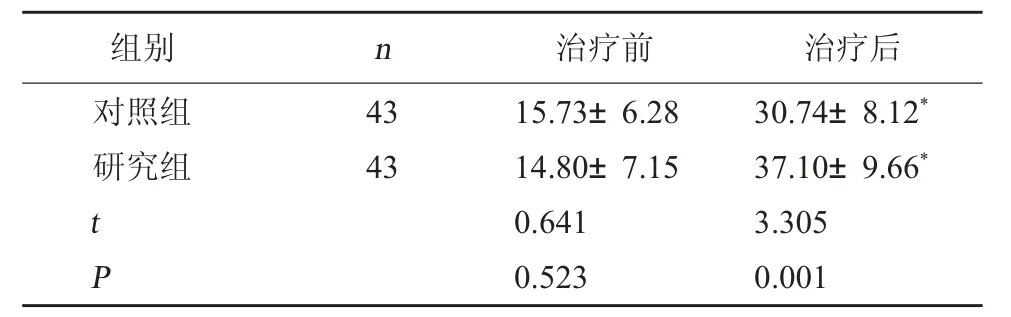
表2 兩組治療前后BBS 評分比較(分,±s)
注:與本組治療前比較,*P<0.05。
組別n治療前治療后對照組研究組4343 t P 15.73±6.2814.80±7.150.6410.52330.74±8.12*37.10±9.66*3.3050.001
2.3 兩組下肢功能比較 兩組治療前FMA 評分相比,差異無統計學意義(P>0.05);兩組治療后FMA評分較治療前提高,且研究組高于對照組(P<0.05)。見表3。
表3 兩組治療前后FMA 評分比較(分,±s)

表3 兩組治療前后FMA 評分比較(分,±s)
注:與本組治療前比較,*P<0.05。
組別n治療前治療后對照組研究組4343 t P 10.24±3.1010.03±2.770.3310.74114.80±5.15*19.13±6.53*3.4140.001
2.4 兩組步行能力比較 兩組治療前FAC 評分相比,差異無統計學意義(P>0.05);兩組治療后FAC評分較治療前提高,且研究組高于對照組(P<0.05)。見表4。
表4 兩組治療前后FAC 評分比較(分,±s)

表4 兩組治療前后FAC 評分比較(分,±s)
注:與本組治療前比較,*P<0.05。
組別n治療前治療后對照組研究組4343 t P 0.75±0.320.70±0.270.7830.4362.76±1.10*3.57±1.23*3.2190.002
2.5 兩組日常生活活動能力比較 兩組治療前MBI 評分相比,差異無統計學意義(P>0.05);兩組治療后MBI 評分較治療前提高,且研究組高于對照組(P<0.05)。見表5。
表5 兩組治療前后MBI 評分比較(分,±s)
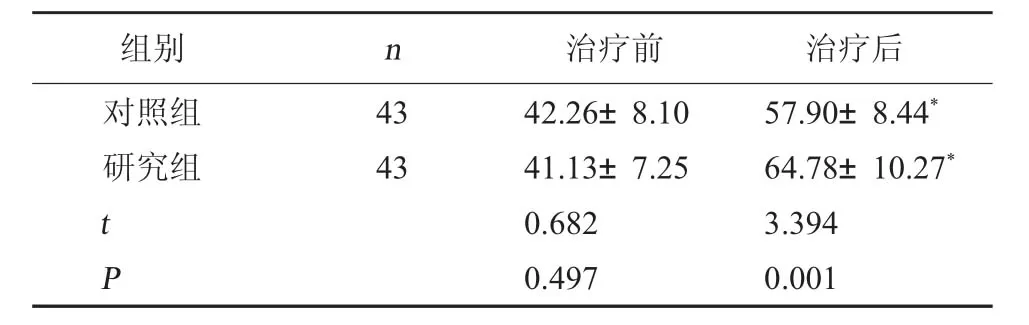
表5 兩組治療前后MBI 評分比較(分,±s)
注:與本組治療前比較,*P<0.05。
組別n治療前治療后對照組研究組4343 t P 42.26±8.1041.13±7.250.6820.49757.90±8.44*64.78±10.27*3.3940.001
3 討論
近年來,隨著人們生活方式的改變及人口老齡化加劇,我國急性腦卒中發病率持續升高。該病具有起病急、進展快及后果嚴重等特點,發病后患者每分鐘約有190 萬個腦細胞死亡,且腦組織及其支配的運動、語言及認知等功能也會同步逐漸喪失[10]。現階段,臨床常借助常規康復療法及訓練來促進急性腦卒中偏癱患者肢體功能恢復,但效果并不滿意[11~12]。如何有效改善患者肢體功能,提高日常生活活動能力成為近年來臨床研究的重要內容之一。
近年來,在康復醫學快速發展趨勢下,肌電生物反饋療法、鏡像療法應時而生,且被廣泛應用于多種疾病的臨床治療中,取得了一定成效[13~14]。本研究在急性腦卒中偏癱患者治療中應用肌電生物反饋療法聯合鏡像療法,結果顯示,研究組治療后BBS 評分、FMA 評分、FAC 評分、MBI 評分均高于對照組。這提示該聯合療法有助于促進患者下肢功能恢復,提高其平衡能力、步行能力、日常生活活動能力,與李寧寧等[15]的研究結果具有一致性。分析原因在于:(1)肌電生物反饋療法可通過傳感器將患者正常情況下感受不到的肌電信號進行放大濾過處理轉化成可感受到的視聽信號,通過視覺通路反饋到患者的中樞神經系統、興奮傳導通路以及突觸,從而增強其刺激強度,然后患者可根據此信號進行有意識調控,以此提高特定肌群的肌力,促進癱瘓肌肉功能恢復。(2)鏡像療法可通過對大腦前運動皮質區及頂葉區的鏡像神經元產生激活作用,并與執行該程序的腦區有效重疊,從而促進腦皮質興奮,加快患者的運動學習進度,達到促進下肢運動功能恢復的目的。該療法開展過程中,通過指導患者將在鏡子中運動的健側下肢想象成患側下肢,從而增加本體感覺輸入,產生患側肢體功能復常的視覺錯覺。同時結合個體想象,讓患者主動控制肢體運動,達到改善患側肢體功能的目的。(3)兩種療法聯合應用可通過不同機制發揮一定協同作用,從而有效強化患者本體感覺-運動反饋環路,進一步加強感覺和運動之間的聯系,進而促進機體神經功能重組,發揮改善肢體運動功能的作用。
表面肌電圖信號是在肌肉表面以電極引導的方式記錄下來的一種可反映肌肉活動和功能狀態的生物電信號,PF、MPF 作為其頻域參數,可有效反映出患者肌肉的功能及疲勞狀態,數值越高提示肌肉功能越好、疲勞度越低[16]。本研究結果顯示,研究組治療后股直肌、半腱肌的MF、MPF 水平均高于對照組。這提示肌電生物反饋療法聯合鏡像療法治療急性腦卒中偏癱有助于改善患者的肌肉功能,緩解肌肉疲勞度。
綜上所述,急性腦卒中偏癱患者采用肌電生物反饋療法聯合鏡像療法治療可有效改善肌電圖信號及下肢功能,提高機體平衡能力、步行能力及日常生活活動能力。

