腦腫瘤開顱術后動脈血乳酸升高的影響因素*
雷維維 張寧 蔣正英
(重慶大學附屬腫瘤醫院,重慶 400030)
乳酸是在糖酵解過程中由丙酮酸形成,它反映了與細胞或組織缺氧相關的無氧代謝的程度。血乳酸水平在正常生理狀態下處于一個較低的濃度,當機體處于嚴重應激反應、缺血缺氧等病理狀態時,乳酸生成增多,在體內蓄積導致高乳酸血癥,甚至乳酸酸中毒[1-2]。有研究[3-4]表明,嚴重的高乳酸血癥與ICU患者的死亡率相關。2018年歐洲危重癥學會發布《神經重癥監護患者的液體治療:ESICM共識和臨床實踐推薦意見》提出將血乳酸水平作為神經重癥患者液體管理的參考指標之一,2021版《國際膿毒癥和膿毒癥休克管理指南》建議對血乳酸升高患者采用降低乳酸水平來指導復蘇。血乳酸水平在重癥患者的治療中具有重要意義[3, 5]。顱內一些常見腫瘤,如膠質瘤、腦膜瘤等,在開顱術后,由于手術應激反應、全身麻醉等條件下,其動脈血乳酸會有不同程度升高,其原因和機制尚不明確[6]。而臨床醫生對于高乳酸血癥往往會采取早期液體復蘇,以保障組織灌注,以達到降低乳酸的目的[7],但不恰當的補液會導致增加腦水腫,造成繼發性顱高壓,反而對患者造成不良后果[8-10]。有多項研究表明顱腦腫瘤開顱術后動脈血乳酸的升高與組織低灌注無關[4,11],且單純的乳酸升高不會對患者的預后及神經功能恢復產生不良影響。本研究通過回顧性分析方法,探討顱內腫瘤患者開顱術后早期動脈血乳酸升高的影響因素,從而對術后的管理提供參考依據。
1 資料與方法
1.1 一般資料 回顧性分析2021年1月—2021年12月我院重癥醫學科收治的100例顱內腫瘤術后患者。納入標準:①年齡≥18歲。②原發顱內腫瘤,行擇期手術,術前有頭顱增強MRI且術后有病理診斷。③術前格拉斯哥昏迷評分(GCS)為15分。④術后使用呼吸機呼氣末正壓通氣,1 h內完成動脈采血及血氣分析且氧合指數>300 mmHg。排除標準:①癲癇發作。②合并嚴重肝腎功能不全者。③術后動脈血氣有嚴重酸堿代謝及電解質紊亂者。④糖尿病。⑤其他臟器存在腫瘤性病變。
1.2 資料收集 收集患者的年齡、性別、BMI、腫瘤的大小(磁共振測量,以最大直徑表示)、手術的時間、術中出血量、術中補液量、是否使用脫水劑(甘露醇)以及術后1 h內的動脈血乳酸、術后病理結果。
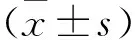
2 結果
2.1 納入患者一般資料 100例患者中,術后動脈血乳酸的平均水平為(3.28 ± 1.86)mmol/L,術后乳酸升高者共80例(80%),其中67例(67%)血乳酸輕度升高(2 mmol/L <血乳酸≤ 5mmol/L),11例(11%)血乳酸明顯升高(5 mmol/L<血乳酸≤10 mmol/L),2例患者(2%)血乳酸嚴重升高(>10 mmol/L),20例(20%)血乳酸在正常范圍(≤2 mmol/L)。患者一般資料,見表1。
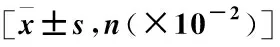
表1 納入患者一般情況及術中臨床指標Table 1 General information and intraoperative clinical indicators of 100 patients with primary craniocerebral tumors after operation
2.2 原發顱腦腫瘤開顱術后動脈血乳酸升高影響因素的單因素及多因素分析 顱腦腫瘤開顱術后動脈血乳酸升高的影響因素與腫瘤大小、手術時間、術中出血及術中補液有關(P<0.05),與患者的一般情況如年齡、性別、BMI以及腫瘤位置、術中是否使用脫水藥無關(P>0.05)。將腫瘤大小、手術時間、術中出血及術中補液進行多因素線性回歸分析發現,術后動脈血乳酸升高與腫瘤大小及術中出血有關(P<0.05)。見表2、圖1、圖2。

圖1 顱腦腫瘤術后動脈血氣乳酸與腫瘤大小的相關性Figure 1 Correlation between arterial blood gas lactic acid and tumor size after craniocerebral tumor surgery

圖2 顱腦腫瘤術后動脈血氣乳酸與術中出血的相關性Figure 2 Correlation between arterial blood gas lactic acid and intraoperative bleeding after craniocerebral tumor surgery

表2 原發顱腦腫瘤開顱術后動脈血乳酸升高影響因素的單因素及多因素分析Table 2 Univariate and multivariate analysis of influencing factors of arterial blood lactate elevation after craniotomy for primary craniocerebral tumors
3 討論
高乳酸血癥在臨床上通常分為A型和B型,其中A型是組織低灌注或缺氧的結果,而B型則相反。而顱腦腫瘤開顱術后的高乳酸血癥被認為是B型高乳酸血癥,所以開顱術后的高乳酸血癥不存在組織的低灌注或缺氧,與疾病的嚴重程度無關,不會對患者的預后造成不良影響[12]。但過高的血乳酸水平會引起ICU醫生的恐慌,延長術后患者在ICU的入住時間,增加患者的經濟負擔。本研究測得術后1 h的血乳酸水平升高者達到80%,de等[6]的一項回顧性研究提出神經外科手術后血乳酸升高的發生率在50%以上,且大多數患者在術后第2 d可恢復至正常范圍。可見顱內腫瘤開顱術后,血乳酸水平升高是一種普遍現象,但其原因尚不完全清楚[13]。
本研究顯示,顱腦腫瘤術后動脈血乳酸升高與腫瘤大小及手術出血呈正相關。腫瘤能量代謝的主要方式為糖酵解,這個過程會產生大量的乳酸,而腫瘤組織內部缺乏血管,隨著腫瘤的增大,腫瘤內部的無氧酵解會隨著增加,產生更多的乳酸釋放入血[14]。同時乳酸作為成人惡性腫瘤潛在的生物學標記物,在顱內腫瘤,尤其是惡性腫瘤時有較高的表達[15]。其次較大的腫瘤在手術時需要切除的范圍增大,會導致乳酸生成增多,同時手術破壞了正常的腦組織結果,使得生成的乳酸泄漏到循環中引起血乳酸的升高[16-17]。本研究還顯示,術中出血越多,術后乳酸水平越高。雖然出血可能導致容量的丟失,但有研究顯示,顱腦腫瘤術后初始動脈血乳酸水平與循環容量不足無關,可能是手術時的出血刺激腦組織,導致腦組織水腫,引起乳酸生成增加,同時出血可以導致交感神經興奮,刺激兒茶酚胺的釋放,使得腎上腺素水平可升高接近500倍,而腎上腺素已經被證實可以導致血乳酸的升高[18- 19]。然而,本研究中納入的100例患者中沒有進行有效的容量評估,是否真的存在與容量不足有關的血乳酸升高需后續研究證明。
在進行單因素分析時,顱腦腫瘤術后初始動脈血乳酸與腫瘤大小、手術時間、術中出血及術中補液均有不同程度的相關性,但在進行多因素分析時,乳酸水平與手術時間和術中補液無相關性。其原因可能是由于手術時間的延長,麻醉醫生增加了補液量,從而減少了有效循環血容量不足導致的微循環灌注不足和代謝性酸中毒,其次增加的補液量可以加速乳酸的代謝,從而在術后1 h的血氣分析中血乳酸升高并不十分明顯。同時在本研究納入的100例患者中,術中補液主要以醋酸鈉林格式液和復方電解質液體為主,其更有利于機體內環境的穩定,不會造成血乳酸的升高。
有文獻[6]報道,顱腦腫瘤開顱術后動脈血乳酸的升高與年齡相關,但本研究顯示,顱腦腫瘤術后動脈血乳酸升高與年齡無關,其可能因素為本研究所納入的患者相對比較年輕,基礎疾病較少,且對于全身麻醉和開顱手術的應激能力較強等諸多因素影響[21- 22],導致結果存在差異。有文獻[11]顯示,開顱術后動脈血氣乳酸水平與BMI有關,認為隨著體重的增長,術中對于橫紋肌的壓迫會增加,引起橫紋肌溶解,最終引起乳酸升高。但本研究顯示,顱腦腫瘤術后動脈血乳酸水平與BMI無關,猜測原因其一是術中對于患者給予足夠的防護,減輕了組織壓迫,從而避免或減少了橫紋肌的溶解;其二是本研究所納入的樣本量較少,且缺乏多中心對比研究,導致結果出現偏差。
雖然乳酸可以作為重癥患者液體復蘇的指標之一,但對于神經腫瘤手術后的患者來講,因為其乳酸的升高與容量不足無關,同時由于手術后的腦組織水腫,且腦水腫消退較慢,腦組織缺血缺氧,線粒體功能障礙,顱內不斷產生新的乳酸入血,導致患者在術后較長時間內血乳酸水平處于一個較高的狀態[8]。所以神經腫瘤手術后的患者以降低血乳酸為目的的補液可能會加重患者的液體負荷,導致腦水腫加重和肺水腫,并且可能導致術后新發的神經功能缺損,同時也會延長患者在ICU的住院時間[6],本次研究納入患者中,術后均給予了常規的營養神經、脫水等治療措施,并未額外進行補液治療,所有患者在術后1~2 d內全部轉出ICU病房,并且在隨后的隨訪中我們發現大部分患者乳酸水平均已降至正常范圍。所以,在顱腦腫瘤術后動脈血乳酸升高的患者中,應該密切監測血乳酸水平的變化趨勢,同時使用超聲評估下腔靜脈近心端的寬度和變異度,中心靜脈壓,動靜脈二氧化碳分壓差(Gap),PICCO等指標評估患者的容量狀態,若存在容量不足的情況,應采取限制性液體復蘇的方法[23],從而在避免容量不足導致腦灌注不足而加重腦組織損傷的同時避免容量過負荷導致的腦水腫[19]。
本例研究因術中出血的多少可能涉及到組織灌注的問題,且采取回顧性分析,收集的患者中沒有容量評估的數據,如下腔靜脈寬度及變異度,Gap、中心靜脈血氧飽和度等,所以存在一定的局限性。故在顱腦腫瘤開顱術后出現高乳酸血癥的患者中,仍然需要詳細評估患者容量狀態,做到精確化管理。
4 結論
本研結果提示,顱腦腫瘤術后動脈血乳酸升高與腫瘤大小及手術出血呈正相關,與年齡、性別、BMI、腫瘤位置、手術時間、術中補液以及是否使用脫水劑無關。所以在手術前需要外科醫生詳細評估腫瘤的大小,術中仔細解剖、小心操作,減少術中出血,從而減少術后動脈血乳酸升高的程度。

