無創(chuàng)超聲檢測每搏量變異度、心臟指數(shù)聯(lián)合被動抬腿試驗對膿毒性休克患者容量反應性的預測價值
趙 霞,賈紹茂,鄭 濤,盧元明
(廣元市第一人民醫(yī)院重癥醫(yī)學科,四川 廣元 628017)
膿毒癥是感染所致的全身炎癥性反應綜合征,若救治不及時,易出現(xiàn)多器官功能損傷及膿毒性休克(Septic shock,SS),危及患者生命[1-2]。液體復蘇是臨床治療SS的重要手段,能逆轉休克進展,改善生存情況,但液體復蘇過度會引起腸壁水腫及心力衰竭等并發(fā)癥[3]。及時評估SS患者容量反應性并調(diào)整組織灌注量對降低過度液體復蘇造成的不良風險具有重要的價值[4]。被動抬腿試驗(Passive leg raising,PLR)屬于自體容量負荷試驗,具有干擾因素少、操作簡單及可重復性好等優(yōu)點,能準確判斷容量反應性[5]。無創(chuàng)超聲檢查能無創(chuàng)、連續(xù)、動態(tài)及準確地檢測患者的血流動力學指標,廣泛應用于SS治療領域[6]。每搏量變異度(Stroke volume variation,SVV)、心臟指數(shù)(Cardiac Index,CI)是無創(chuàng)超聲檢查常用的指標,可以反映患者容量狀態(tài),有效指導液體復蘇[7]。基于此,本研究探討無創(chuàng)超聲檢測SVV、CI聯(lián)合PLR預測SS患者容量反應性的價值。
1 資料與方法
1.1 一般資料 選取2019年10月至2022年10月我院收治的SS患者82例為研究對象。定義PLR前后心輸出量增加值(ΔCO)<15%為無容量反應性,ΔCO=(COPLR后-COPLR前)/COPLR前×100%。根據(jù)容量反應情況將患者分為無反應組(32例)及有反應組(50例)。兩組年齡、性別、體重指數(shù)(BMI)、乳酸、急性生理學與慢性健康狀況評分系統(tǒng)Ⅱ(APACHEⅡ)評分、序貫器官功能衰竭(SOFA)評分、使用血管活性藥物情況、潮氣量比較,差異無統(tǒng)計學意義(均P>0.05),見表1。病例納入標準:滿足《中國膿毒癥/膿毒性休克急診治療指南》[8]標準;患者或家屬簽署知情同意書;輔助機械通氣者;年齡不低于18歲。排除標準:無法行PLR者,如骨盆骨折、下肢骨折、深靜脈血栓形成等;存在無創(chuàng)超聲檢查禁忌證者;瓣膜病變、腹腔高壓、心律失常及顱內(nèi)高壓者;預計生存時間不超過1 d;處于妊娠或哺乳期;缺乏完整的臨床及超聲檢查資料。

表1 兩組患者一般資料比較
1.2 研究方法
1.2.1 資料收集:通過查詢電子病歷收集患者臨床資料,包括年齡、性別、BMI、乳酸、APACHEⅡ評分、SOFA評分、使用血管活性藥物情況及潮氣量等。
1.2.2 PLR:患者維持45°半臥位,保持2 min,記錄血流動力學參數(shù)后改為平臥位,并將下肢抬高45°,保持2 min,隨后放平下肢恢復45°半臥位,并于30 min內(nèi)注射500 ml乳酸鈉林格液,記錄血流動力學參數(shù)。
1.2.3 無創(chuàng)超聲檢查:在PLR前后行無創(chuàng)超聲檢查(患者需處于安靜或鎮(zhèn)靜狀態(tài)),在胸骨上窩放置超聲探頭(頻率2.2 MHz),確保波束由患者胸骨后發(fā)射并朝向右側臀部,微調(diào)后獲得滿足的血流頻譜,記錄SVV、CI及CO水平。
1.3 觀察指標 比較兩組患者PLR前后血流動力學,包括SVV、CI、CO、中心靜脈壓(CVP)、平均動脈壓(MAP)及心率(HR)等指標;比較兩組患者PLR前后ΔSVV、ΔCI、ΔCO,SVV減少值(ΔSVV)=SVVPLR前-SVVPLR后,CI增加值(ΔCI)=CIPLR后-CIPLR前;分析ΔSVV、ΔCI與ΔCO的相關性;分析ΔSVV、ΔCI對SS患者容量反應性的預測價值。
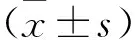
2 結 果
2.1 兩組患者PLR前后血流動力學指標比較 見表2。兩組PLR前SVV、CI、CO、CVP、MAP及HR比較,差異無統(tǒng)計學意義(均P>0.05)。PLR后,有反應組SVV低于PLR前,CI、CO高于PLR前(均P<0.05)。
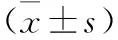
表2 兩組患者PLR前后血流動力學指標比較
2.2 兩組患者PLR后ΔSVV、ΔCI、ΔCO比較 見表3。有反應組PLR后ΔSVV、ΔCI、ΔCO高于無反應組(均P<0.05)。
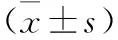
表3 兩組患者PLR后ΔSVV、ΔCI、ΔCO比較
2.3 PLR前后ΔSVV、ΔCI與ΔCO的相關性 Pearson相關性分析顯示,PLR前后ΔSVV、ΔCI與ΔCO呈正相關(r=0.741、0.698,均P<0.05)。
2.4 PLR前后SVV、CI對SS患者容量反應性的預測價值 見表4(圖1)。SS患者PLR前后ΔSVV、ΔCI聯(lián)合預測容量反應性的曲線下面積(AUC)為0.915,高于兩者單獨預測的0.804、0.812(均P<0.05)。

圖1 SVV、CI聯(lián)合PLR預測SS患者容量反應性的ROC曲線

表4 PLR前后SVV、CI對SS患者容量反應性的預測價值
3 討 論
膿毒癥是一種危及生命的器官功能障礙,現(xiàn)階段臨床尚無特異性手段治療膿毒癥[9-10]。膿毒癥是誘發(fā)機體出現(xiàn)SS及多器官功能衰竭的主要誘因,具有病情兇險、進展迅速及病死率高等特點[11-12]。SS是感染引起細胞代謝功能及循環(huán)系統(tǒng)障礙所致的急性危重癥,易引起器官及組織血液灌注不足,加重機體缺血及缺氧,增加患者死亡風險。現(xiàn)階段臨床多采用液體復蘇治療SS,其能促進血液循環(huán)恢復,改善心臟前負荷,提高心排出量,有利于恢復血液組織灌注,減輕細胞缺氧及缺血損傷[13]。臨床研究[14]發(fā)現(xiàn),液體復蘇雖能促進循環(huán)功能恢復,但仍有部分患者無法通過補液獲得益處,且液體復蘇過度還會提高并發(fā)癥發(fā)生風險,影響治療效果。因此,在液體復蘇前準確評估SS患者容量反應性尤為重要。研究[15-16]顯示,傳統(tǒng)靜態(tài)壓力指標(肺動脈楔壓及CVP)易受患者心臟瓣膜功能、心肌順應性及通氣狀態(tài)等因素影響,無法有效預測SS患者的容量反應性。PLR能對內(nèi)源性液體沖擊進行模擬,通過抬腿提高胸腔血容量,促進動脈壓力感受器功能恢復,增加回心血量,改善心臟前負荷。PLR具有可重復性、可逆性及短暫性等優(yōu)點而用于評估容量反應性,但既往研究[17]顯示PLR引起的血流動力學效應持續(xù)時間較短,需在短時間內(nèi)監(jiān)測血流動力學,故多需聯(lián)合其他指標進行評估。無創(chuàng)超聲可于床旁實時監(jiān)測患者血流動力學,具有可重復性良好、操作簡單等優(yōu)點。
本研究發(fā)現(xiàn),兩組PLR前后CVP、MAP及HR比較無統(tǒng)計學差異,說明CVP、MAP及HR等傳統(tǒng)指標不能準確預測SS患者容量反應性,這可能與CVP、MAP及HR易受鎮(zhèn)靜程度、血管活性藥物使用情況、血管彈性等不同因素影響有關。本研究還發(fā)現(xiàn),有反應組PLR后SVV低于PLR前,CI高于PLR前,表明SVV及CI與SS患者的容量反應性有關。分析原因為:有反應組患者在早期經(jīng)液體復蘇治療后循環(huán)血容量明顯增加,有利于恢復靜脈回流,最終改善心輸出量,促進組織灌注恢復。進一步對比不同容量反應性SS患者PLR前后ΔSVV、ΔCI發(fā)現(xiàn),有反應組高于無反應組,提示ΔSVV、ΔCI在預測SS患者容量反應性中具有一定的參考價值。SVV能反映血容量充盈程度,動態(tài)監(jiān)測循環(huán)及呼吸狀態(tài)對機體血流動力學的影響,但其易受潮氣量、呼吸頻率等呼吸因素的影響[18-19]。本研究中兩組潮氣量比較差異無統(tǒng)計學意義,一定程度上避免了呼吸因素影響SVV。既往研究[20]也證實,SVV變化能有效反映感染性休克患者容量反應性,可用于指導液體治療。CI是臨床評估心臟功能的重要指標,是心泵出血容量及體表面積的比值。臨床研究[21]發(fā)現(xiàn),CI能有效預測SS患者的預后,為后續(xù)治療提供參考。本研究中SS患者PLR前后ΔSVV、ΔCI與ΔCO呈正相關,提示SS患者的容量反應性可用ΔSVV、ΔCI進行預測。進一步的ROC曲線分析發(fā)現(xiàn),ΔSVV、ΔCI預測SS患者容量反應性的AUC為0.804、0.812,也證明了ΔSVV、ΔCI可作為預測SS患者容量反應性的參考指標,且兩者聯(lián)合預測的AUC為0.915,表明ΔSVV聯(lián)合ΔCI的預測價值更高。
綜上所述,無創(chuàng)超聲檢測SVV、CI聯(lián)合PLR可以準確預測SS患者容量反應性,具有操作便捷、無創(chuàng)、可靠等優(yōu)點,有望成為臨床預測容量反應性的指標。

