目標(biāo)血壓管理干預(yù)對(duì)腦動(dòng)脈瘤介入術(shù)后患者預(yù)后的影響
王曉凡
【摘要】? ?目的? 觀察分析目標(biāo)血壓管理干預(yù)對(duì)腦動(dòng)脈瘤介入術(shù)后患者的預(yù)后影響。方法? ?選取2019年1月- 2022年12月醫(yī)院收治的92例腦動(dòng)脈瘤介入術(shù)患者作為研究對(duì)象,根據(jù)組間性別、年齡、病灶位置等基本資料均衡可比的原則分為觀察組和對(duì)照組,每組46例。對(duì)照組采用常規(guī)血壓管理,觀察組采用目標(biāo)血壓管理,比較患者術(shù)前(T0)、術(shù)后即刻(T1)、蘇醒即刻(T2)、蘇醒后1h(T3)的血壓水平及住院時(shí)間、格拉斯哥結(jié)局量表(GOS)評(píng)分、并發(fā)癥發(fā)生率。結(jié)果? T0、T1時(shí),兩組患者收縮壓和舒張壓比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);T2、T3時(shí),觀察組收縮壓、舒張壓均低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。術(shù)后1d,兩組患者GOS評(píng)分比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);術(shù)后7d,觀察組GOS評(píng)分高于對(duì)照組,且觀察組住院時(shí)間短于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。觀察組并發(fā)癥發(fā)生率低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。結(jié)論? 經(jīng)目標(biāo)血壓管理干預(yù)可有效調(diào)節(jié)腦動(dòng)脈瘤患者介入術(shù)后的血壓水平,減少并發(fā)癥發(fā)生,改善預(yù)后,促使患者盡早康復(fù)。
【關(guān)鍵詞】? 目標(biāo)血壓管理;腦動(dòng)脈瘤;介入手術(shù);血壓水平;預(yù)后
中圖分類號(hào)? R651.12? ? 文獻(xiàn)標(biāo)識(shí)碼? A? ? 文章編號(hào)? 1671-0223(2023)13--04
腦動(dòng)脈瘤是臨床常見的心腦血管疾病,主要表現(xiàn)為顱內(nèi)動(dòng)脈管壁囊性膨大,極有可能發(fā)生破裂出血,造成患者蛛網(wǎng)膜下腔充血,對(duì)腦組織產(chǎn)生壓迫,誘發(fā)劇烈頭痛,嚴(yán)重影響患者神經(jīng)功能,使其意識(shí)昏迷,威脅患者生命安全[1]。而顱內(nèi)動(dòng)脈瘤栓塞術(shù)是治療腦動(dòng)脈瘤的有效措施,具有創(chuàng)傷小、恢復(fù)快、成功率高等優(yōu)勢(shì),臨床應(yīng)用廣泛,但術(shù)后仍有一定可能發(fā)生腦積水、腦梗死及動(dòng)脈瘤再出血等并發(fā)癥,其發(fā)生與患者血壓活動(dòng)或大幅度波動(dòng)等因素有關(guān)。因此,加強(qiáng)患者術(shù)后血壓水平控制尤為重要[2]。既往臨床針對(duì)患者血壓控制常以降壓藥為主,而同時(shí)配合有效的干預(yù)措施,依據(jù)患者病情針對(duì)性調(diào)整用藥,穩(wěn)定患者情緒,對(duì)有效控制血壓水平有重要意義。目標(biāo)血壓管理干預(yù)可對(duì)影響患者的危險(xiǎn)因素進(jìn)行動(dòng)態(tài)連續(xù)監(jiān)測(cè)與評(píng)估,有助于及時(shí)且準(zhǔn)確的干預(yù),確保患者血壓始終維持在標(biāo)準(zhǔn)狀態(tài)[3]。本研究探討目標(biāo)血壓管理對(duì)腦動(dòng)脈瘤介入術(shù)后患者的干預(yù)效果及其對(duì)患者預(yù)后影響,報(bào)告如下。
1? 對(duì)象與方法
1.1? 研究對(duì)象
選取2019年1月- 2022年12月醫(yī)院收治的92例腦動(dòng)脈瘤介入術(shù)患者作為研究對(duì)象。納入標(biāo)準(zhǔn):均經(jīng)腦血管造影檢查確診;符合腦動(dòng)脈瘤介入術(shù)治療指征;意識(shí)清晰,可正常交流;個(gè)人檔案資料完善。排除標(biāo)準(zhǔn):合并惡性腫瘤者(如胃癌、肺癌等);臟器功能缺損者(如心、肺、腎等);患有原發(fā)性或繼發(fā)性癡呆者;存在手術(shù)治療禁忌證者;存在精神病史,或家族遺傳病史者;患有新冠肺炎者;存在嚴(yán)重內(nèi)部積水、血腫等情況者;檔案資料缺損者。根據(jù)組間性別、年齡、病灶位置等基本資料均衡可比的原則進(jìn)行分組,每組各46例。對(duì)照組男26例,女20例;年齡49~72歲,平均60.52±4.23歲;病灶位置:前交通動(dòng)脈瘤15例,后交通動(dòng)脈瘤12例,基底動(dòng)脈瘤9例,椎動(dòng)脈瘤6例,中動(dòng)脈瘤4例。觀察組男25例,女21例;年齡50~71歲,平均60.44±4.26歲;病灶位置:前交通動(dòng)脈瘤14例,后交通動(dòng)脈瘤12例,基底動(dòng)脈瘤10例,椎動(dòng)脈瘤6例,中動(dòng)脈瘤4例。兩組患者年齡、性別及病灶位置等基本資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。研究符合醫(yī)院倫理委員會(huì)標(biāo)準(zhǔn)(20190101);患者及其家屬簽署知情協(xié)議書。
1.2? 護(hù)理方法
1.2.1? 對(duì)照組? 采用常規(guī)血壓控制干預(yù),即術(shù)后遵醫(yī)囑給予患者抗血管痙攣藥物治療,密切監(jiān)測(cè)患者血壓水平變化,指導(dǎo)其常規(guī)服用降壓藥物,控制收縮壓上浮10~20mmHg,并抬高床頭(15°~30°),促使顱內(nèi)靜脈血液回流,預(yù)防腦水腫發(fā)生,測(cè)定顱內(nèi)壓變化,引導(dǎo)患者有效咳嗽,囑咐其避免屏氣、用力排便等情況發(fā)生,避免顱內(nèi)壓增高。
1.2.2? 觀察組? 在上述基礎(chǔ)上實(shí)施目標(biāo)血壓管理干預(yù),具體措施如下。
(1)設(shè)立小組:以醫(yī)院經(jīng)驗(yàn)豐富、高年資的護(hù)理人員組建干預(yù)小組,由護(hù)士長(zhǎng)擔(dān)任組長(zhǎng),負(fù)責(zé)工作統(tǒng)籌內(nèi)容,護(hù)士負(fù)責(zé)執(zhí)行。均接受專業(yè)培訓(xùn),確保組員熟練掌握目標(biāo)血壓檢測(cè)及管理等相關(guān)知識(shí),確定考核合格后上崗。
(2)確定目標(biāo)血壓:術(shù)前1d,護(hù)理人員需詳細(xì)了解患者既往血壓水平,結(jié)合患者年齡、合并癥及平均動(dòng)脈壓水平等情況,與醫(yī)師商討擬定術(shù)后血壓控制目標(biāo)。標(biāo)準(zhǔn)具體為,年齡>60歲,無并發(fā)癥發(fā)生者,術(shù)前收縮壓上升20%確定目標(biāo)血壓值;若>80歲,控制舒張壓>60mmHg,收縮壓<160mmHg,平均動(dòng)脈壓在60~70mmHg;同時(shí)患者伴有高血壓基礎(chǔ)疾病時(shí),需控制平均動(dòng)脈壓>70mmHg。
(3)術(shù)后監(jiān)測(cè)及干預(yù):術(shù)后提取準(zhǔn)備地爾硫卓及烏拉地爾注射液,以術(shù)前1d擬定的目標(biāo)血壓值為準(zhǔn),在醫(yī)師指導(dǎo)下為患者靜脈恒速(約1ml/h)泵注地爾硫卓注射液降壓,期間控制患者心率≥90次/min;而以烏拉地爾注射液降壓患者控制心率<90次/min。經(jīng)2h持續(xù)泵注,患者血壓未達(dá)到目標(biāo)值范圍,需調(diào)整為地爾硫卓聯(lián)合烏拉地爾注射,控制起始量5mg/L,依據(jù)血壓水平合理調(diào)整泵注速度維持目標(biāo)血壓;若與目標(biāo)血壓值相比,血壓水平仍高于20%,需快速推注3~5ml,每間隔10min,調(diào)整泵注速度增加2~3mg/h;若血壓水平下降20%,需每間隔10min,調(diào)整泵注速度下降2~3mg/h。較目標(biāo)血壓值高于30%,需即刻推注5~10ml,隨后每間隔5min,增加泵注速度2~3mg/h;低于30%時(shí),每間隔5min,降低泵注速度2~3mg/h。較目標(biāo)血壓值高于40%及以上時(shí),需快速推注10~15ml,隨后每間隔5min,增加泵注速度3~5mg/h;低于40%時(shí),每間隔5min,降低泵注速度3~5mg/h。
(4)血壓監(jiān)測(cè)與維持:服用降壓后需每間隔5、10、30min監(jiān)測(cè)患者血壓水平。術(shù)后到蘇醒期的血壓較為穩(wěn)定,或血壓較目標(biāo)值偏離10%,需每間隔30min監(jiān)測(cè)1次,持續(xù)6h;術(shù)后3h,需控制降壓藥物在30min內(nèi)輸注結(jié)束,若較目標(biāo)值,血壓偏離10%~20%或<30%時(shí),需每間隔10min監(jiān)測(cè)1次,連續(xù)2h;血壓偏離40%或以上,降壓藥物前后或快速推注降壓藥的30min內(nèi),需每間隔5min監(jiān)測(cè)1次。
(5)鎮(zhèn)靜鎮(zhèn)痛:麻醉患者蘇醒后,氣管插管屬于一種外源性刺激,而機(jī)械通氣也會(huì)影響患者血流動(dòng)力學(xué),為盡早停用呼吸機(jī)、拔除氣管插管,護(hù)理人員需每間隔1h評(píng)估1次鎮(zhèn)靜評(píng)分,給予患者鎮(zhèn)靜鎮(zhèn)痛藥物泵注,控制鎮(zhèn)靜評(píng)分在2~3分,嚴(yán)格掌握吸痰指征,減少吸痰次數(shù),盡早拔除氣管插管,減輕患者外源刺激,預(yù)防血壓大幅度波動(dòng)。
(6)飲食與排便干預(yù):患者術(shù)后需保持一定時(shí)間的臥床休養(yǎng),其飲食減少、腸胃蠕動(dòng)減少、排便反射被破壞,且患者病情危急,對(duì)自身疾病知識(shí)了解較少,常出現(xiàn)焦慮、擔(dān)憂等情緒,易引起便秘,而用力排便會(huì)增加患者顱內(nèi)壓及血壓升高,故需加強(qiáng)患者飲食指導(dǎo),以半流質(zhì)、利于通便的蔬菜水果為主,并指導(dǎo)患者按摩腹部,促進(jìn)排便。同時(shí),囑咐患者切勿用力排便,避免顱內(nèi)壓升高。
1.3? 觀察指標(biāo)
(1)血壓水平:包括患者術(shù)前(T0)、術(shù)后即刻(T1)、蘇醒即刻(T2)、蘇醒后1h(T3)的血壓水平。
(2)預(yù)后水平:于術(shù)后1、7d,采用格拉斯哥結(jié)局量表(GOS)評(píng)估預(yù)后,滿分5分,得分越高,預(yù)后越佳。
(3)并發(fā)癥發(fā)生率:并發(fā)癥包括非計(jì)劃拔管、躁動(dòng)、血壓異常、腦動(dòng)脈瘤破裂、腦梗死等。
1.4? 數(shù)據(jù)分析方法
運(yùn)用SPSS 22.0統(tǒng)計(jì)學(xué)軟件分析處理數(shù)據(jù),計(jì)數(shù)資料計(jì)算百分率(%),組間率比較采用χ2檢驗(yàn);計(jì)量資料用“均數(shù)±標(biāo)準(zhǔn)差”表示,組間均數(shù)比較采用t檢驗(yàn)。以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2? 結(jié)果
2.1? 兩組患者血壓水平比較
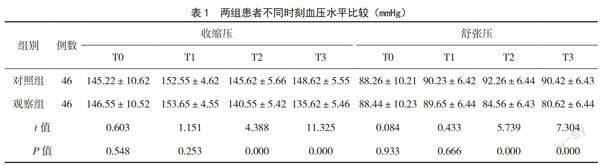
T0、T1時(shí),兩組患者收縮壓和舒張壓比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);T2、T3時(shí),觀察組收縮壓、舒張壓低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。
2.2? 兩組患者住院時(shí)間及術(shù)后1d、7d的GOS評(píng)分比較
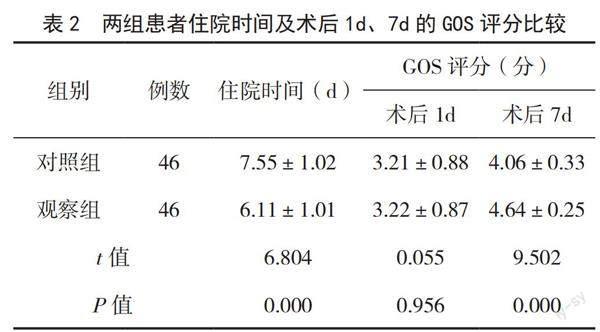
術(shù)后1d,兩組患者GOS評(píng)分比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);術(shù)后7d,觀察組GOS評(píng)分高于對(duì)照組,且觀察組住院時(shí)間短于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
2.3? 兩組患者并發(fā)癥發(fā)生率比較
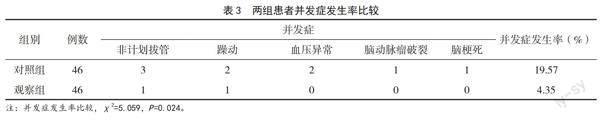
手術(shù)后,觀察組患者并發(fā)癥發(fā)生率低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表3。
3? 討論
在腦動(dòng)脈瘤患者介入術(shù)后,若未能有效控制患者血壓,極有可能再次造成患者動(dòng)脈瘤破裂出血情況,故積極加強(qiáng)患者血壓控制,避免不良預(yù)后發(fā)生尤為重要[4]。常規(guī)而言,既往無高血壓病史患者,在術(shù)后需控制其收縮壓大于正常血壓的10~20mmHg;若有高血壓病史,需及時(shí)服用降壓藥,控制收縮壓為160~180mmHg,緩慢降壓,并依據(jù)患者實(shí)際情況合理調(diào)整降壓藥物泵注速度[5]。同時(shí),需注意,高血壓病史患者術(shù)后發(fā)生再出血的概率較高,主要是因高血壓會(huì)損傷患者血管管壁,導(dǎo)致腦部血管壁變薄變脆,故在血壓過度波動(dòng)時(shí)易造成血管破裂再出血[6]。因此,治療期間注意避免患者血壓過高所致的再破裂出血、腦灌注不足等情況發(fā)生,減輕對(duì)腦組織損害發(fā)生是其關(guān)鍵。既往常規(guī)血壓控制干預(yù)多以服用降壓藥物為主,但對(duì)患者血壓監(jiān)測(cè)及針對(duì)性干預(yù)的關(guān)注不足,以醫(yī)囑為主要護(hù)理標(biāo)準(zhǔn),干預(yù)效果有限[7]。而目標(biāo)血壓控制干預(yù),可依據(jù)患者既往病史、腦血管及顱內(nèi)壓等情況綜合評(píng)估其病情,有助于針對(duì)性干預(yù)措施擬定,術(shù)后設(shè)定患者目標(biāo)血壓值,結(jié)合實(shí)際給予有效監(jiān)測(cè)、控制,維持患者血壓水平穩(wěn)定[8]。同時(shí),通過設(shè)定血壓監(jiān)測(cè)頻次、藥物靶控輸注及藥物劑量調(diào)節(jié)等規(guī)范化干預(yù),可有效控制患者血壓水平,且及時(shí)進(jìn)行鎮(zhèn)痛控制,幫助患者盡早拔管、脫離機(jī)械呼吸機(jī)等操作,可有效減少患者外源性刺激,促使患者血壓穩(wěn)定,效果顯著[9]。
本研究中,觀察組術(shù)后收縮壓、舒張壓低于對(duì)照組,表明經(jīng)目標(biāo)血壓控制干預(yù)可有效降低患者血壓水平。且患者住院時(shí)間短于對(duì)照組,GOS評(píng)分高于對(duì)照組,并發(fā)癥發(fā)生率低于對(duì)照組,表明經(jīng)目標(biāo)血壓控制干預(yù)可有效避免腦動(dòng)脈瘤再破裂出血、腦梗死等并發(fā)癥發(fā)生,縮短患者住院時(shí)間,對(duì)其預(yù)后改善有重要意義。因該措施可有效借助藥物泵注控制患者血壓水平,減少血壓異常波動(dòng)等情況發(fā)生,有助于醫(yī)師實(shí)時(shí)監(jiān)測(cè)患者血壓變化,為針對(duì)性干預(yù)措施實(shí)施提供支持,確保患者治療期間保持血壓水平穩(wěn)定,促使其預(yù)后改善,有效控制患者血壓處于目標(biāo)值范圍,對(duì)患者盡早康復(fù)有顯著的積極作用[10]。
綜上所述,目標(biāo)血壓控制干預(yù)在腦動(dòng)脈瘤介入術(shù)后調(diào)節(jié)患者血壓的效果確切,有效促使患者血壓水平下降,穩(wěn)定其病情,減少并發(fā)癥發(fā)生,縮短住院時(shí)間,對(duì)其預(yù)后改善有顯著效果。
4? 參考文獻(xiàn)
[1] 李珺,常一心.快速康復(fù)外科護(hù)理在腦動(dòng)脈瘤血管栓塞介入術(shù)患者圍手術(shù)期的應(yīng)用效果[J].臨床醫(yī)學(xué)研究與實(shí)踐,2020,5(19):151-153.
[2] 張艷紅.腦動(dòng)脈瘤介入術(shù)患者行時(shí)間管理護(hù)理策略干預(yù)對(duì)生存質(zhì)量及運(yùn)動(dòng)功能的影響[J].黑龍江醫(yī)學(xué),2022,46(20):2540-2542.
[3] 徐偉,陳曉莉,林文風(fēng),等.急性主動(dòng)脈夾層患者急診目標(biāo)血壓管理的循證實(shí)踐[J].護(hù)理學(xué)雜志,2022,37(7):90-94.
[4] 蔡春雨,李琳,酒曉盈,等.基于快速康復(fù)外科理念的護(hù)理模式在腦動(dòng)脈瘤介入術(shù)患者中的應(yīng)用效果[J].中國民康醫(yī)學(xué),2023,35(1):165-167.
[5] 周燕萍,沈潔,范蓉.認(rèn)知-信念-行為導(dǎo)向性護(hù)理在腦動(dòng)脈瘤介入栓塞術(shù)后患者中的應(yīng)用[J].齊魯護(hù)理雜志,2022,28(22):137-139.
[6] 李文菊,鐵小敏.護(hù)理干預(yù)顱內(nèi)動(dòng)脈瘤栓塞術(shù)后目標(biāo)血壓控制的影響分析[J].醫(yī)學(xué)食療與健康,2019(14):105,107.
[7] 楊永明.顱內(nèi)動(dòng)脈瘤栓塞術(shù)后患者目標(biāo)血壓控制的護(hù)理干預(yù)[J].臨床醫(yī)藥文獻(xiàn)電子雜志,2019,6(17):129.
[8] 張麗華,田丹英,歐陽燕,等.顱內(nèi)動(dòng)脈瘤破裂出血患者血壓管理策略的證據(jù)總結(jié)[J].中國實(shí)用護(hù)理雜志,2022,38(16):1255-1261.
[9] 王利輝.血壓控制護(hù)理結(jié)合人文關(guān)懷在顱內(nèi)動(dòng)脈瘤介入栓塞術(shù)后患者中的應(yīng)用[J].山西衛(wèi)生健康職業(yè)學(xué)院學(xué)報(bào),2022,32(1):105-107.
[10] 潘霞,張玲霞.目標(biāo)血壓管理對(duì)腦動(dòng)脈瘤介入術(shù)后護(hù)理效果及預(yù)后影響[J].中國醫(yī)藥導(dǎo)報(bào),2022,19(31):178-181.
[2023-04-06收稿]
- 現(xiàn)代養(yǎng)生·上半月的其它文章
- 規(guī)范化流程護(hù)理對(duì)健康體檢者護(hù)理服務(wù)質(zhì)量的影響
- 個(gè)性化護(hù)理對(duì)膜性腎病靜脈血栓的影響
- 基于微信平臺(tái)SBAR遠(yuǎn)程指導(dǎo)在膝關(guān)節(jié)置換術(shù)后患者延續(xù)護(hù)理服務(wù)中的應(yīng)用效果
- 體外沖擊波聯(lián)合骨痛膏治療腰腿痛的臨床效果分析
- 血液透析聯(lián)合血液灌流對(duì)CKD-MBD患者療效的Meta分析
- 感恩拓延-建構(gòu)理論模型護(hù)理對(duì)腦出血患者認(rèn)知功能及肢體功能的影響

