喉癌術(shù)后患者睡眠現(xiàn)狀調(diào)查及相關(guān)因素分析
葛艷俠 李娜 董艷 孫倩 馮瑞 馮艷蘭
喉癌是咽喉部惡性腫瘤的常見(jiàn)類型,該疾病的發(fā)生與遺傳因素、環(huán)境因素、病毒感染、雄性激素增多等密切相關(guān)[1,2]。手術(shù)切除是喉癌的主要治療方案,通過(guò)切除病變組織能有效延長(zhǎng)患者的生存周期,改善其生活質(zhì)量[3]。然而,喉癌術(shù)后患者可出現(xiàn)不同程度上的睡眠障礙。丁潔等[4]研究指出,喉癌患者術(shù)后整體睡眠質(zhì)量較差,疾病造成的軀體痛苦、心理障礙以及治療后出現(xiàn)的合并癥是影響睡眠質(zhì)量的主要原因。但喉癌術(shù)后睡眠障礙的發(fā)生,可影響患者的生理機(jī)能和心理狀態(tài),延緩康復(fù)進(jìn)程[5]。改善喉癌術(shù)后患者的睡眠質(zhì)量,預(yù)防睡眠障礙,需加強(qiáng)影響患者術(shù)后睡眠質(zhì)量的相關(guān)因素分析,以提前制定針對(duì)性干預(yù)措施。鑒于此,本次研究回顧性分析喉癌切除術(shù)后患者的臨床資料,旨在調(diào)查喉癌術(shù)后患者睡眠現(xiàn)狀,并分析影響其睡眠的相關(guān)因素。
1 對(duì)象與方法
1.1 調(diào)查對(duì)象 樣本量抽樣方法采用單純隨機(jī)抽樣法,在總體中以完全隨機(jī)的方法抽取一部分觀察單位組成樣本。樣本量估算:根據(jù)楊土保[6]關(guān)于隨機(jī)對(duì)照研究樣本量的計(jì)算公式N1=N2=2×[(Zα+Zβ)×δ÷d]2及研究相關(guān)參數(shù)計(jì)算出最低樣本量為30,由于本院喉癌患者樣本量較多,故本次研究抽取樣本量為91例。回顧性分析2019年2月至2021年10月本院91例喉癌切除術(shù)后患者的臨床資料,其中,男48例,女43例;年齡38~74歲,平均年齡(55.82±12.18)歲;文化程度:初中及以下36例,高中或中專30例,大專及以上25例。研究已獲得院倫理委員會(huì)批準(zhǔn)。
1.2 納入與排除標(biāo)準(zhǔn) 納入標(biāo)準(zhǔn):(1)喉癌術(shù)后各項(xiàng)生命體征穩(wěn)定、意識(shí)清醒者;(2)臨床資料完整者;(3)年齡≤75歲。排除標(biāo)準(zhǔn):(1)術(shù)前存在睡眠障礙,睡眠時(shí)間<6 h者;(2)合并睡眠呼吸暫停綜合征者;(3)存在嚴(yán)重精神疾病或心理疾病既往史者;(4)存在認(rèn)知、溝通障礙者。
1.3 方法 采用“匹茲堡睡眠質(zhì)量指數(shù)量表(PSQI)”評(píng)估91例喉癌術(shù)后患者的睡眠情況,評(píng)估內(nèi)容涉及睡眠質(zhì)量、入睡時(shí)間、睡眠時(shí)間、睡眠效率、睡眠障礙、催眠藥物、日間睡眠功能障礙,每個(gè)項(xiàng)目采用0~3分評(píng)分法,總分為0~21分,分值越高代表患者的睡眠質(zhì)量越差。根據(jù)評(píng)估結(jié)果將患者劃分為睡眠障礙組(PSQI>5分)、睡眠正常組(PSQI≤5分)。量表的內(nèi)容效度CVI為0.81,內(nèi)在一致性Cronbach’s α為0.80,信效度較好。收集兩組患者的臨床資料,包括一般資料、圍術(shù)期資料,一般資料涉及性別、年齡、文化程度、社會(huì)支持(有無(wú)醫(yī)保、陪護(hù)者)等。圍術(shù)期資料包括腫瘤分期(T1、T2、T3、)、部分或全喉切除、有無(wú)頸淋巴結(jié)清掃、術(shù)后切口疼痛、術(shù)后焦慮、抑郁、有無(wú)頻繁咳嗽咳痰、有無(wú)醫(yī)源性因素的影響、睡眠環(huán)境(差、一般、良好)、術(shù)后不良反應(yīng)(惡心嘔吐、發(fā)熱)。術(shù)后切口疼痛:采用“視覺(jué)模擬評(píng)分法(VAS)”,主要使用一條長(zhǎng)約10 cm的游動(dòng)標(biāo)尺,一面標(biāo)有10個(gè)刻度,總分為10分,分?jǐn)?shù)越高說(shuō)明疼痛越劇烈。術(shù)后焦慮和抑郁:采用“焦慮自評(píng)量表(SAS)”評(píng)估焦慮情緒,內(nèi)容包括焦慮、害怕、驚恐、發(fā)瘋感、不幸預(yù)感等維度,共20個(gè)條目,各條目采用4級(jí)評(píng)分法,無(wú)或偶有計(jì)1分,少有計(jì)2分,常有計(jì)3分,絕大部分或持續(xù)有計(jì)4分,SAS標(biāo)準(zhǔn)分的分界值為5分,其中50~59分為輕度焦慮,60~69分為中度焦慮,>69分為重度焦慮。量表的內(nèi)容效度CVI為0.80,內(nèi)在一致性Cronbach’s α為0.78,信效度較好。采用“抑郁自評(píng)量表(SDS)”評(píng)估抑郁情緒,內(nèi)容包括精神病性情感癥狀、軀體性障礙、精神運(yùn)動(dòng)性障礙等維度,共20個(gè)條目,各條目采用4級(jí)評(píng)分法,無(wú)或偶有計(jì)1分,少有計(jì)2分,常有計(jì)3分,絕大部分或持續(xù)有計(jì)4分,SDS標(biāo)準(zhǔn)分的分界值為53分,其 53~62分為輕度抑郁,63~72分為中度抑郁,72分以上為重度抑郁。量表的內(nèi)容效度CVI為0.79,內(nèi)在一致性Cronbach’sα為0.81,信效度較好。
1.4 統(tǒng)計(jì)學(xué)分析 應(yīng)用SPSS 22.0統(tǒng)計(jì)軟件,計(jì)數(shù)資料以百分率表示,采用χ2檢驗(yàn),多因素分析采用Logistic回歸分析,P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 91例患者術(shù)后睡眠評(píng)估情況 經(jīng)PSQI評(píng)估,91例患者術(shù)后睡眠質(zhì)量、入睡時(shí)間、睡眠時(shí)間、睡眠效率、睡眠障礙、催眠藥物、日間睡眠功能障礙評(píng)分91例患者共出現(xiàn)術(shù)后睡眠障礙65例(71.43%)。見(jiàn)表1。
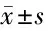
表1 91例患者的PSQI評(píng)分 n=91,分,
2.2 2組一般資料比較 2組的性別比、年齡、文化程度、醫(yī)保、陪護(hù)者方面對(duì)比差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表2。

表2 2組一般資料比較 例
2.3 2組圍術(shù)期資料比較 睡眠障礙組的術(shù)后切口VAS≥3分、術(shù)后SAS≥50分、SDS≥53分、頻繁咳嗽咳痰、醫(yī)源性因素的影響、睡眠環(huán)境差、術(shù)后惡心嘔吐、發(fā)熱發(fā)生率均高于睡眠正常組(P<0.05)。而2組的腫瘤分期、部分或全喉切除、頸淋巴結(jié)清掃對(duì)比差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表3。

表3 2組圍術(shù)期資料比較 例
2.4 多因素 Logistic 回歸分析 將上述單因素分析具有統(tǒng)計(jì)學(xué)意義的數(shù)據(jù)作為自變量納入多因素 Logistic 回歸分析,經(jīng)分析發(fā)現(xiàn)術(shù)后切口VAS≥3分、術(shù)后SAS≥50分、SDS≥53分、頻繁咳嗽咳痰、醫(yī)源性因素的影響、睡眠環(huán)境差是影響喉癌術(shù)后患者睡眠質(zhì)量的獨(dú)立危險(xiǎn)因素。見(jiàn)表4。

表4 多因素Logistic回歸分析
3 討論
近年來(lái),隨著我國(guó)醫(yī)療技術(shù)水平、人們生活水平的提高,喉癌檢出率有所上漲。對(duì)于喉癌患者而言,若具備手術(shù)治療指征,及時(shí)行手術(shù)切除惡性腫瘤組織對(duì)改善患者預(yù)后具有重要意義[7]。由于手術(shù)對(duì)患S機(jī)體創(chuàng)傷較大,加之多種因素影響,導(dǎo)致部分患者術(shù)后會(huì)出現(xiàn)睡眠障礙,嚴(yán)重影響康復(fù)進(jìn)程[8,9]。了解喉癌術(shù)后患者睡眠障礙發(fā)生的相關(guān)因素能為臨床制定預(yù)防干預(yù)措施提供針對(duì)性依據(jù),有助于減少術(shù)后睡眠障礙發(fā)生。
據(jù)本次研究表明,經(jīng)PSQI評(píng)估發(fā)現(xiàn),91例患者共出現(xiàn)65例術(shù)后睡眠障礙,發(fā)生率為71.43%。該結(jié)果提示,喉癌術(shù)后患者的睡眠障礙發(fā)生率較高。同時(shí),本次研究針對(duì)影響喉癌患者術(shù)后睡眠質(zhì)量的相關(guān)因素進(jìn)行多因素 Logistic 回歸分析發(fā)現(xiàn),術(shù)后切口VAS≥3分、SAS≥50分、SDS≥53分、頻繁咳嗽咳痰、醫(yī)源性因素的影響、睡眠環(huán)境差是影響喉癌術(shù)后患者睡眠質(zhì)量的獨(dú)立危險(xiǎn)因素(P<0.05)。可見(jiàn),喉癌術(shù)后患者的睡眠障礙發(fā)生于術(shù)后切口疼痛、焦慮、抑郁、頻繁咳嗽咳痰、醫(yī)源性因素的影響、睡眠環(huán)境差密切相關(guān)。(1)術(shù)后切口VAS≥3分:手術(shù)的創(chuàng)傷會(huì)導(dǎo)致患者術(shù)后感到明顯疼痛,而疼痛越為劇烈,患者的身體越不適,并導(dǎo)致不良情緒產(chǎn)生,使患者難以入睡[10,11]。因此,針對(duì)喉癌患者的術(shù)后疼痛,需采用NRS評(píng)分、面部表情量表等評(píng)估工具對(duì)患者的術(shù)后疼痛進(jìn)行量化、動(dòng)態(tài)評(píng)估。輕度疼痛者每日評(píng)估1次;中度疼痛者每日評(píng)估2~3次;重度疼痛則進(jìn)行持續(xù)追蹤評(píng)估。根據(jù)患者的疼痛程度制定三階梯鎮(zhèn)痛原則,采取個(gè)體化聯(lián)合給藥原則,鎮(zhèn)痛藥物可選擇布洛芬緩稀膠囊、地佐辛、氟比洛芬酯注射液等。必要情況下聯(lián)合自控鎮(zhèn)痛。鎮(zhèn)痛后需加強(qiáng)不良反應(yīng)觀察和預(yù)防,并做好患者的疼痛健康知識(shí)宣教。(2)術(shù)后SAS≥50分、SDS≥53分:除了切口疼痛之外,患者對(duì)疾病認(rèn)知不全、術(shù)后留置氣管套管、術(shù)后喉部功能降低、康復(fù)等因素均可導(dǎo)致患者產(chǎn)生焦慮、抑郁等情緒,而不良情緒的存在會(huì)嚴(yán)重降低患者的睡眠質(zhì)量[12,13]。術(shù)后與加強(qiáng)患者的心理改善,通過(guò)多樣化措施幫助患者緩解不良情緒,使其保持良好的心理狀況。(3)頻繁咳嗽咳痰:雖然術(shù)后指導(dǎo)患者有效咳嗽咳痰能維持氣道通暢,但若患者在夜間頻繁咳嗽、咳痰,會(huì)牽拉傷后,加劇疼痛,影響患者睡眠,增加術(shù)后睡眠障礙發(fā)生概率[14,15]。針對(duì)這一因素,在指導(dǎo)患者有效咳嗽咳痰時(shí)需注重間隔時(shí)間,盡可能減少夜間咳嗽咳痰頻次,保證患者是睡眠質(zhì)量[16]。(4)醫(yī)源性因素的影響:喉癌切除術(shù)中性氣管切開破壞了患者的呼吸道完整性,影響呼吸道黏膜纖維功能和腺體功能,導(dǎo)致分泌物增多,故術(shù)后往往需開展吸痰、鼻飼等操作[17]。然而,此類醫(yī)療操作會(huì)對(duì)患者的正常睡眠造成影響,極易引起睡眠障礙。對(duì)此,夜間盡可能減少醫(yī)療操作次數(shù)或適當(dāng)延遲醫(yī)療操作時(shí)間,以保持患者充足睡眠。根據(jù)患者的情況適當(dāng)調(diào)整醫(yī)療器械運(yùn)行過(guò)程中聲音,以減輕噪音對(duì)患者睡眠的影響(5)睡眠環(huán)境差:病房溫度、濕度、光線等不足會(huì)影響病房舒適度,導(dǎo)致患者睡眠環(huán)境較差[18]。同時(shí),負(fù)壓吸引的抽吸聲、醫(yī)務(wù)人員或同病房人員的交談聲、服務(wù)或電話鈴聲等均會(huì)影響患者的睡眠環(huán)境質(zhì)量[19,20]。術(shù)后患者的睡眠環(huán)境越差,說(shuō)明患者的睡眠受到的影響就越大,睡眠障礙發(fā)生概率有所增加。因此,喉癌術(shù)后需為患者創(chuàng)造良好的病房環(huán)境,保持病房區(qū)域的安靜,張貼保持安靜、低聲交談等提示語(yǔ),限制陪護(hù)人員人數(shù)和探視時(shí)間。
綜上所述,喉癌術(shù)后患者的睡眠障礙發(fā)生率高,而睡眠障礙的發(fā)生于術(shù)后切口疼痛、焦慮、抑郁、頻繁咳嗽咳痰、醫(yī)源性因素的影響、睡眠環(huán)境差密切相關(guān)。在臨床中,需根據(jù)上述因素加強(qiáng)預(yù)防干預(yù),以減少上述因素對(duì)喉癌術(shù)后患者睡眠質(zhì)量的影響。

