基因重組生長激素的合理應用及規范化治療
■ 什么是身材矮小癥
身材矮小癥是指在相似生活環境下,身高較同種族、同性別和同年齡正常人群平均身高低2 個標準差,或低于第3 百分位數,其中也存在正常生理變異。性早熟、體質性生長和青春發育延遲、宮內發育遲緩也會引起身材矮小癥。同時,導致身材矮小的疾病很多,包括罹患遺傳性-家族性矮小癥,生長激素缺乏癥(growth hormone deficiency,GHD)、糖尿病等內分泌疾病,先天代謝缺陷病、遺傳性骨骼病、特納綜合征等染色體缺陷相關身材矮小癥,社會心理性矮小癥及慢性肝腎疾病等。有不少疾病的發病機理尚未明確,如GHD、小于胎齡 兒(small for gestational age infant,SGA)及普拉德-威利綜合征(prader-willi syndrome,PWS)等不僅影響身高、外形,還可導致糖、脂肪及蛋白質等代謝紊亂,影響生存質量,嚴重時甚至威脅生命;同時因為身材矮小,患兒容易出現自卑、抑郁等心理問題,成年后也會面臨職業及婚戀等沉重的壓力,所以臨床上針對身材矮小的患兒應做到早診斷早干預。
■ 基因重組生長激素的適應癥
1985年,基因重組生長激素(combinant human growth hormone,rhGH)問世,并迅速獲得大量臨床應用,為廣大身材矮小癥患兒帶來希望。在其治療有效性獲得廣泛認可的同時,臨床中出現了較多治療不規范、過度治療等問題,為身材矮小癥治療帶來隱患,故需嚴格把握治療指征。目前,美國食品藥品監督管理局(FDA)批準的rhGH 適應癥包括:GHD、特納綜合征、SGA、特發性身材矮小(idiopathic short stature,ISS)、PWS、短腸綜合征、SHOX基因缺失、努南綜合征及腎功能不全腎移植前等疾病。此外,中樞性性早熟、先天性甲狀腺功能減退癥及先天性腎上腺皮質增生癥患者,經原發病治療后,仍出現生長發育遲緩、預測成年終身高受損情況,使用rhGH 治療可以改善身高,但需更多循證醫學依據,不作為常規推薦。
■ rhGH 劑型
◎凍干粉
不含抑菌劑,注射時需以無菌注射用水溶解后,以一次性無菌注射器注射,注射頻率為每晚1 次。
◎注射液
包括兩種包裝:①卡式瓶包裝:該劑型含有符合藥典規定的抑菌劑(如苯酚),可反復多次注射。無需溶解,直接以一次性無菌注射器抽取注射,或者使用特殊配套裝置(電子筆式注射器)注射。②預灌封包裝:該劑型不含抑菌劑,不需其他注射裝置,一次性使用。注射頻率每晚1 次。
◎長效制劑(聚乙二醇重組rhGH 注射液)
為rhGH 長效制劑,無需溶解,直接以注射器抽取注射,注射頻率為每周1 次。
■ rhGH 治療方案
◎劑量
rhGH 治療在安全劑量范圍內,治療效果存在劑量依賴效應,劑量越大,治療效果越好,且存在個體差異。rhGH 治療劑量與病種、性發育狀態、體重及胰島素樣生長因子-1(IGF-1)水平等相關,不同適應癥推薦劑量范圍不同,見下表。rhGH 治療宜從小劑量開始,最大劑量不超過0.2U/(kg·d),每周注射6~7 天,睡前30min 皮下注射。長效制劑,不必要求睡前30min 皮下注射,但需每周注射時間點接近。
◎注射方法
常用注射部位為大腿中部外側面,也可選上臂、腹壁等處。1 個月內不要在同一部位注射2 次,兩針間距至少1cm,以免短期內重復注射導致皮下組織變性,影響治療效果。
◎治療開始時間
不同適應癥開始rhGH 治療時間不同。GHD,建議確診即開始治療,時間越早效果越好;ISS,建議5 歲以后開始治療;SGA,中華醫學會兒科學分會內分泌遺傳代謝學組《基因重組人生長激素兒科臨床規范應用的建議》[1]指出4 歲以后沒有實現追趕生長者即可使用rhGH。美國食品藥品監督管理局(FDA)推薦2歲小于胎齡兒未實現追趕生長者即可開始生長激素治療。歐洲藥品管理局(EMEA)推薦4歲以上身高低于平均身高的2.5 個標準差、生長速度低于同年齡均值、身高低于遺傳靶身高1個標準差可用生長激素治療。國際兒科內分泌學會和GH 研究學會推薦2~4 歲小于胎齡兒無追趕生長,身高低于平均身高的2.5 個標準差可考慮開始rhGH治療[2]。特納綜合征,建議患兒身高位于正常女性生長曲線的第5 百分位數以下時開始治療,可早至2 歲;PWS 目前未達成共識,但普遍認為在肥胖發生前(通常2 歲左右)開始。
◎療程
療程視適應癥而不同,但大樣本數據表明開始治療年齡越小,療效越好,治療時間越長,身高標準差記分(SDS)改善越顯著,為改善成年終身高,建議治療1年以上。
◎效果評價
rhGH 治療第一年有效反應的指標為:身高SDS增加0.3~0.5 以上;生長速度較治療前增加>3 cm/年;生長速率SDS>1。
長期治療效果評價指標:成人身高SDS、成人身高SDS 與rhGH 治療開始時身高SDS 的差值、成人身高與預測身高的差值、成人身高與遺傳靶身高的差值。
◎劑量調整
臨床常根據患兒病種、體重、性發育狀態等給出初始治療劑量,治療過程中根據體重增長、治療反應、IGF-1 水平、生長預測模型(目前研究結果不同,尚未有統一的生長預測模型)及性發育狀態等動態調整劑量。IGF-l 水平是評價rhGH 安全性和依從性的主要指標,治療過程中應維持在正常范圍。若血清IGF-l 水平高于正常范圍,特別是持續高于2.25SDS,可考慮減量或停藥。
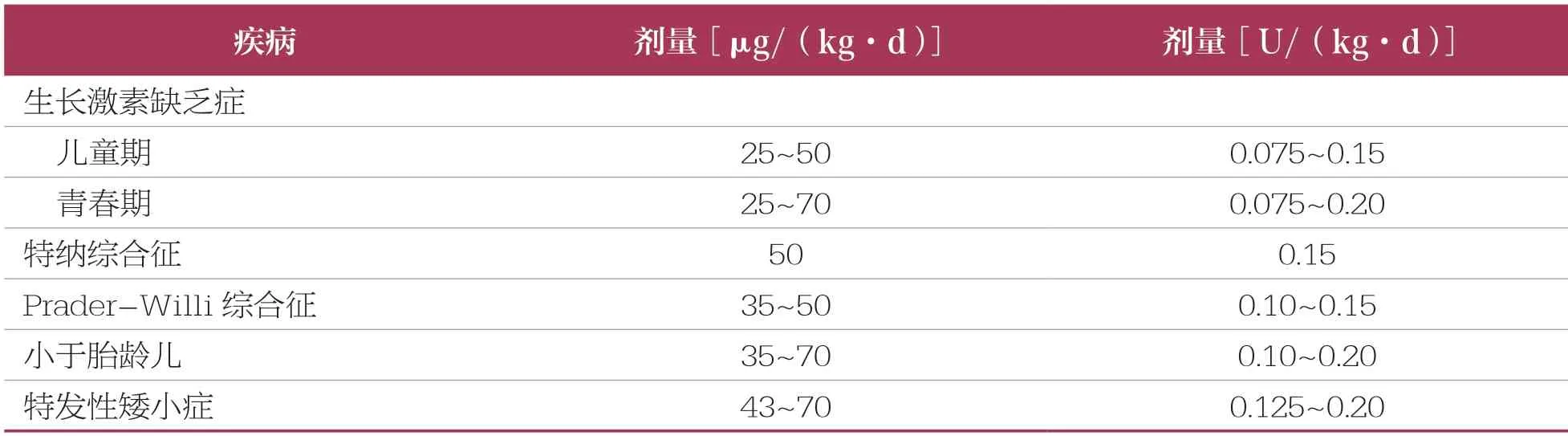
rhGH 不同適應癥推薦的劑量范圍
◎監測
rhGH 治療的患兒需要定期門診復診,每3 個月監測身高、體重、性發育狀態、生長速度、甲狀腺功能、IGF、空腹血糖、胰島素;每6 個月監測身高SDS、肝腎功能、腎上腺皮質功能及糖化血紅蛋白等;每12 個月復查骨齡,若處于青春期,建議半年復查。若患者本身系器質性GHD、首診后未治療或停藥后再治療,間隔時間1年以上,需復查垂體磁共振成像(MRI)。
◎不良反應
rhGH 治療總體不良反應發生率低于3%,目前報道的rhGH 治療相關不良反應有良性顱高壓、甲狀腺功能低下、糖代謝異常、股骨頭滑脫、脊柱側彎、手腳變大、誘發腫瘤可能性、色素痣等。藥物過敏比較少見,亦有腎上腺皮質功能不全、男性乳腺發育、中耳炎及胰腺炎等少數報道。良性顱高壓,通常發生在初始治療的幾個月內,主要表現為頭痛、惡心、嘔吐、視力下降等,多為可逆的,減少劑量或停藥后癥狀會消失,癥狀重的,必要時予小劑量脫水劑降顱壓等措施;甲狀腺功能低下,多發生于初始治療的數月內,甚至治療1年后,治療過程中可予左甲狀腺素片替代治療,但多為暫時性,rhGH 停藥后可恢復正常;糖代謝異常,rhGH 長期治療可降低胰島素敏感性,增加胰島素抵抗,但大部分患者血糖處于正常范圍,僅少數患者可出現空腹血糖受損、糖耐量異常,多為暫時性,停藥2 個月后逐漸恢復正常,極少會發展為糖尿病;股骨頭滑脫、手腳變大、脊柱側彎等骨骼改變系生長過快所致,非rhGH 直接不良反應;腫瘤風險,目前沒有臨床證據顯示rhGH 治療增加腫瘤新發、復發或繼發的概率。絕大多數腫瘤復發發生在最初2年內,所以不提倡顱部腫瘤在放療2年內進行rhGH 治療;色素痣,rhGH 治療不會導致色素痣增加,也不會增加黑色素瘤的風險;死亡率,rhGH 治療不增加病死率,也沒有證據證實兒童期rhGH 治療可導致成年后死亡率增加。
絕大部分醫師重視監測治療效果,常常會忽略監測安全性,建議每次復診,關注有無不良反應發生。雖然,rhGH 治療總體不良反應發生率較低,但為規避上述可能出現的不良反應,建議治療前常規完善甲狀腺功能、肝功能、腎功能、胰島素與C肽、糖化血紅蛋白、腎上腺皮質功能、脊柱正側位片、腹部B 超及垂體MRI 等檢查。大樣本數據證實,嚴格把握治療適應癥,rhGH 治療是安全的。
■ 其他身高干預措施
◎營養干預
營養與生長發育密切相關,對生長調控模式與IGF-1、IGF 結合蛋白類似,營養攝入不足可導致生長遲緩、身材矮小,適當的營養干預可改善身材矮小癥患兒的生長發育狀況。
◎運動干預
適宜運動可促進骨骼血運改善,增加骨代謝,促進長骨干骺端軟骨細胞增殖,加速骨細胞分裂,最終改善骨生長;同時可刺激生長激素(GH)、IGF-1 等生長發育相關激素分泌,以促進生長。
◎睡眠干預
GH 分泌受晝夜節律、年齡及性別等影響,睡眠狀態下分泌明顯增加,所以確保患兒充足的睡眠可改善身高。
◎心理干預
嚴重精神心理壓力會導致GH-IGF 軸功能受損,同時伴有皮質醇、促腎上腺皮質激素分泌減少,多發生在學齡期或幼兒,當環境中不利因素消除后,生長發育可逐漸恢復正常,所以適當的心理干預是非常必要的。

