外周血細胞指標對HBV 相關肝臟疾病進展的預測價值
常柳祎 秦麗靜 王衛民
中國的HBV 感染率較高,目前中國HBV 感染者約7 000 萬例,其中慢性乙型肝炎(CHB)患者有2 000 萬~3 000 萬 例[1]。CHB 患 者 的 病 情 多 遷延不愈,并可進展為肝硬化甚至肝細胞癌(HCC)。近年來研究顯示,外周血細胞指標中有些炎性反應指標與多種疾病的發生、發展及預后有相關性。本研究分析了外周血細胞指標在HBV 相關肝臟疾病(包括CHB、肝硬化代償期、肝硬化失代償期和HCC)患者中的差異,以探討其對HBV 相關肝病進展的預測價值。
1 研究對象與方法
1.1 研究對象
選擇2018 年1 月至2020 年12 月在運城市中心醫院首次就診的470 例HBV 相關肝病住院患者。將患者分為CHB 組(n=119)、肝硬化代償期組(n=116)、肝硬化失代償期組(n=117)、HCC 組(n=118)。前3 種疾病的診斷依據《慢性乙型肝炎防治指南(2015 更新版)》[2]。HCC 的診斷依據CT增強、MRI 增強或病理檢查。排除標準:(1)其他病因引起的慢性肝病患者,包括酒精性肝病、非酒精性脂肪性肝病、自身免疫性肝病、藥物性肝病、遺傳代謝性肝病等;(2)嚴重的心、肺、腎功能異常患者;(3)非肝病引起的腹水患者;(4)非門脈高壓相關消化道出血患者;(5)入院前1 個月內曾使用免疫調節劑的患者。本研究獲得醫院醫學倫理委員會批準,所有患者均簽署知情同意書。
1.2 患者入院資料收集和外周血細胞指標分析
本研究分析的指標包括患者的性別、年齡、吸煙史、紅細胞分布寬度(RDW)、血小板/淋巴細胞比值(PLR)、中性粒細胞/淋巴細胞比值(NLR)、淋巴細胞/單核細胞比值(LMR)和系統免疫炎癥指數(SII)。收集所有患者入院24 h 內的實驗室檢查資料及入院首次影像學檢查資料。NLR、PLR、LMR、SII 通過血常規檢測中的中性粒細胞計數、淋巴細胞計數、血小板計數等計算獲得。
1.3 統計學處理
應用SPSS 23.0 軟件進行統計學分析,對計量資料進行正態性檢驗,不符合正態分布的計量資料用中位數(四分位間距)表示,組間比較采用秩和檢驗;計數資料用例(%)表示,組間差異比較采用χ2檢驗;采用ROC 曲線評估各項指標的預測價值。P<0.05 為差異有統計學意義。
2 結果
2.1 4 組的基線資料及外周血細胞指標比較
本研究共納入470 例患者,男性361 例(76.8%),女性109 例(23.2%),4 組的男女性別構成差異無統計學意義(P>0.05)。4 組的年齡差異有統計學意義(P<0.05)。4 組的NLR、RDW、PLR、LMR、SII 的差異均有統計學意義(P均<0.05)。詳見表1。
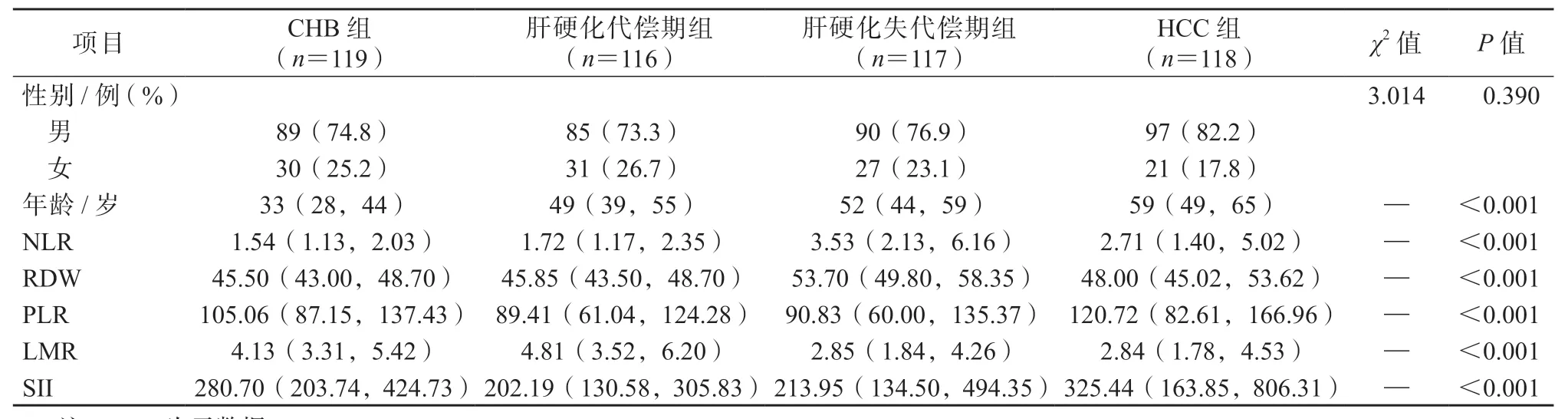
表1 4 組的基線資料及外周血細胞指標比較
2.2 影響HBV 相關肝病進展的單因素logistic 回歸分析
本研究將年齡、NLR、RDW、PLR、LMR、SII進行單因素logistic 回歸分析,發現與CHB 組相比,年齡增加會使肝硬化代償期、失代償期、HCC 的發生風險均增高(P均<0.001);NLR 升高與肝硬化代償期的發生無關(P=0.105),但會使肝硬化失代償期和HCC 的發生風險均增高(P均<0.001);RDW 升高也與肝硬化代償期的發生無關(P=0.526),但會使肝硬化失代償期和HCC 的發生風險均增高(P均<0.001);LMR 升高與肝硬化代償期、失代償期、HCC 的發生均無關(P=0.736,P=0.346,P=0.907);PLR 升高會使肝硬化代償期的發生風險降低(P=0.002),HCC 的發生風險增高(P=0.026),但與肝硬化失代償期的發生無關(P=0.390)。SII 升高也會使肝硬化代償期的發生風險降低(P=0.010),HCC 的發生風險增高(P=0.001),但與肝硬化失代償期的發生無關(P=0.409)。單因素logistic 回歸分析結果提示,LMR 與HBV 相關肝病進展無關,NLR 和RDW、SII 和PLR 對HBV相關肝病進展的影響相似。見表2。
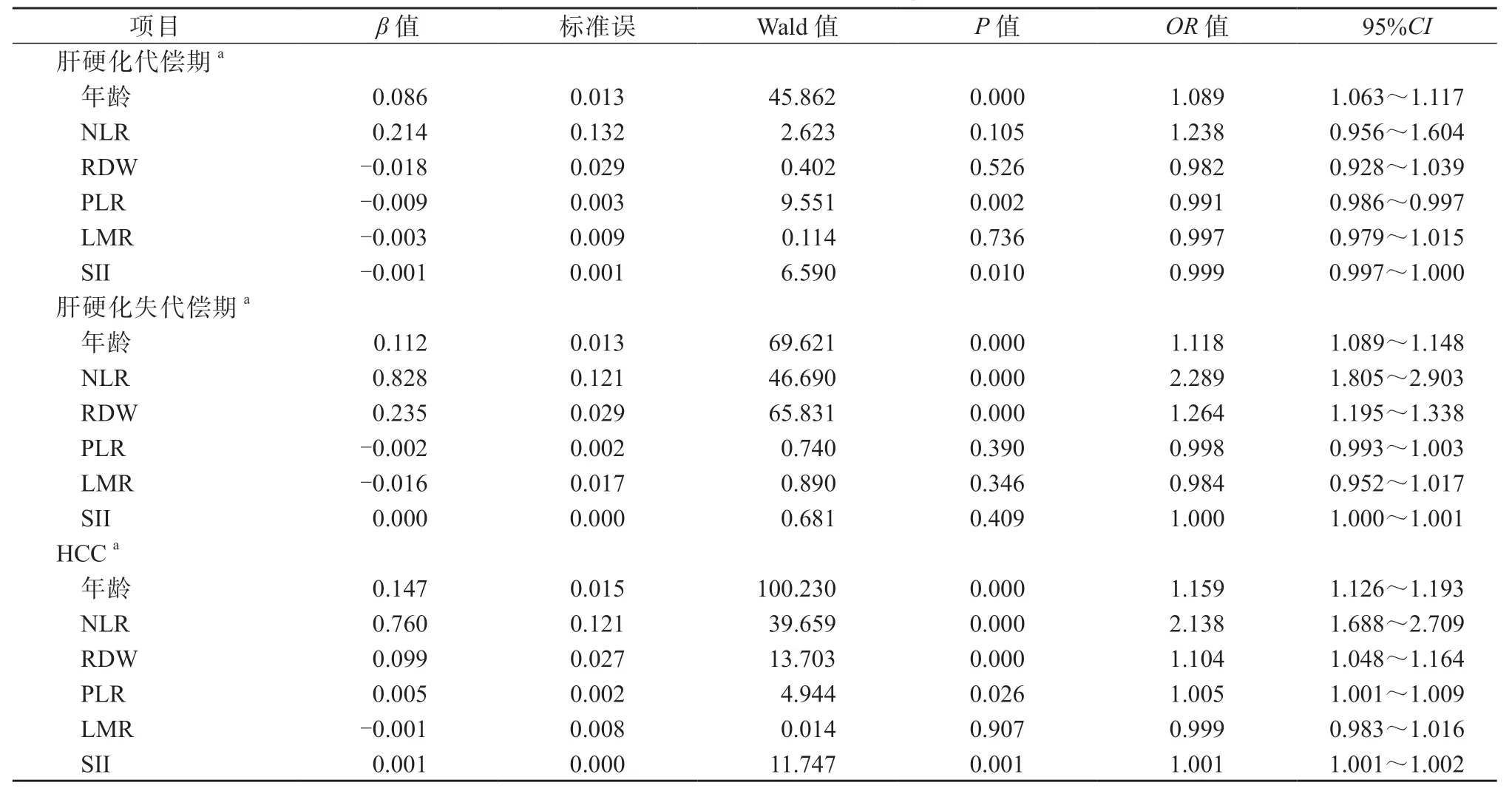
表2 影響HBV 相關肝病進展的單因素logistic 回歸分析
2.3 影響HBV 相關肝病進展的多因素logistic 回歸分析
本研究對年齡、NLR、RDW、PLR、SII 進行多因素logistic 回歸分析,發現與CHB 組相比,年齡增加會使肝硬化代償期、失代償期、HCC 的發生風險均增高(P 均<0.001)。NLR 升高會使肝硬化代償期、失代償期、HCC 的發生風險均增高(P均<0.001)。RDW 升高會使肝硬化代償期的發生風險降低(P=0.001),失代償期的發生風險增高(P<0.001),但與HCC 的發生無關(P=0.859)。PLR 升高可使肝硬化代償期的發生風險降低(P=0.027),但與失代償期、HCC 的發生均無關(P=0.802,P=0.177)。SII 升高可使肝硬化代償期、失代償期的發生風險均降低(P=0.044,P<0.001),但與HCC 的 發 生 無 關(P=0.375)。PLR、SII 升 高 所引起的疾病發生風險變化均較小,臨床意義均不大。RDW 引起的疾病發生風險變化無臨床意義。見表3。
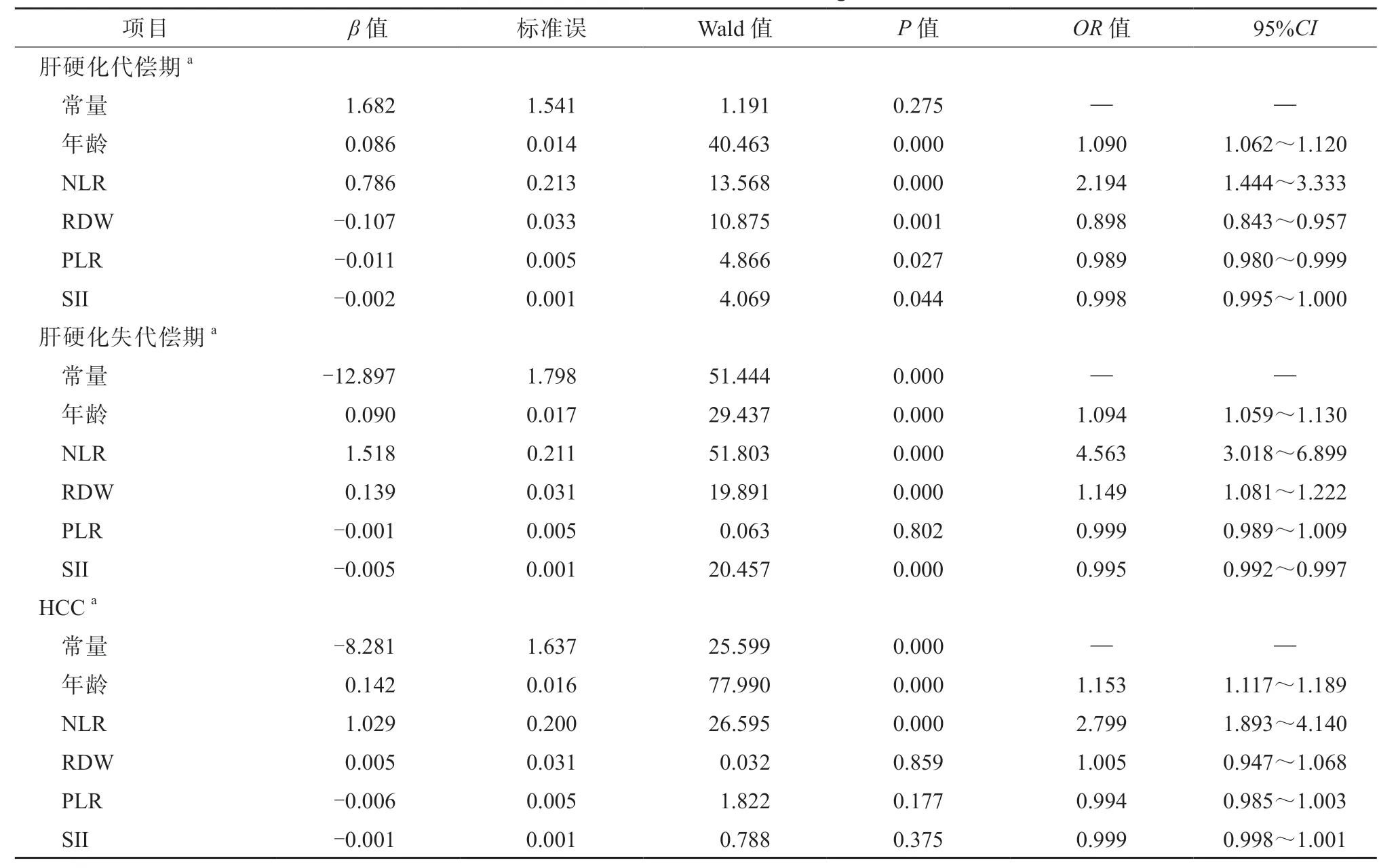
表3 影響HBV 相關肝病進展的多因素logistic 回歸分析
2.4 各項指標對疾病進展的預測效能
將肝硬化失代償期組患者和HCC 組患者設為疾病進展組,將CHB 組患者和肝硬化代償期組患者設為對照組,采用ROC 曲線分析各項指標對HBV 相關肝病進展的預測效能。分析結果顯示,年齡、NLR、RDW、PLR、SII 預測HBV 相關肝病進展的AUC 分別為0.751、0.768、0.750、0.540 和0.558(P均<0.05),提示與RDW、LMR、PLR、SII 相比,NLR 預測HBV 相關肝病進展的效能較好。見圖1、表4。
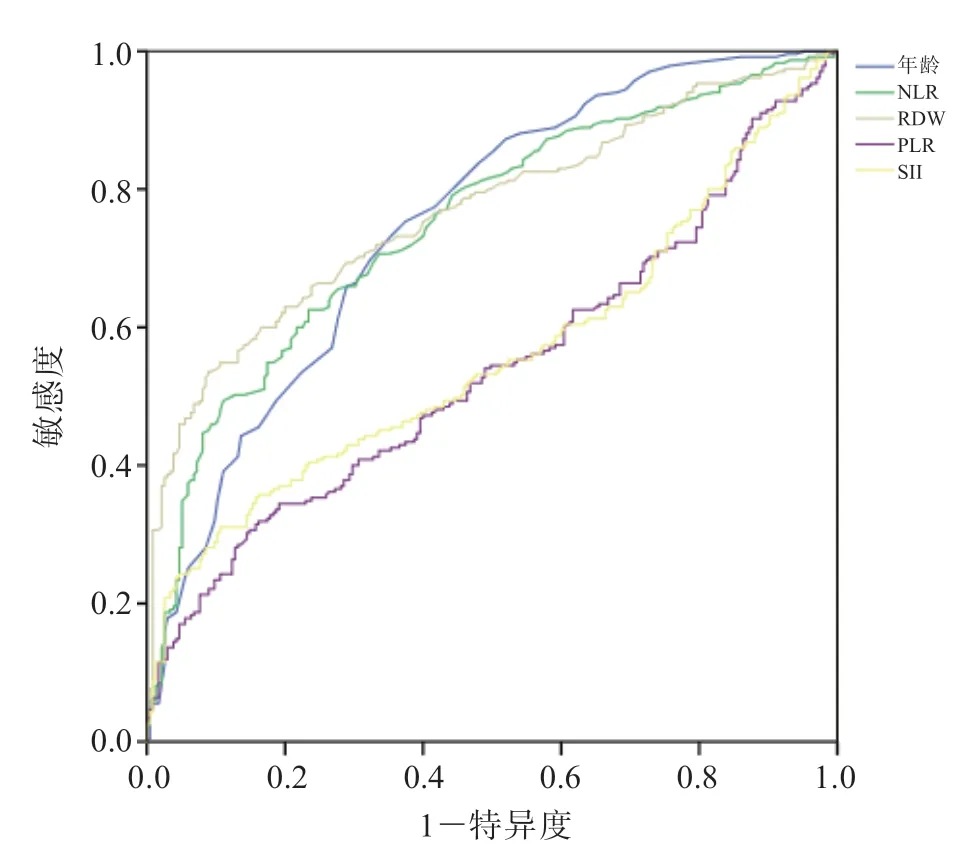
圖1 各項指標對HBV 相關肝病進展的預測效能
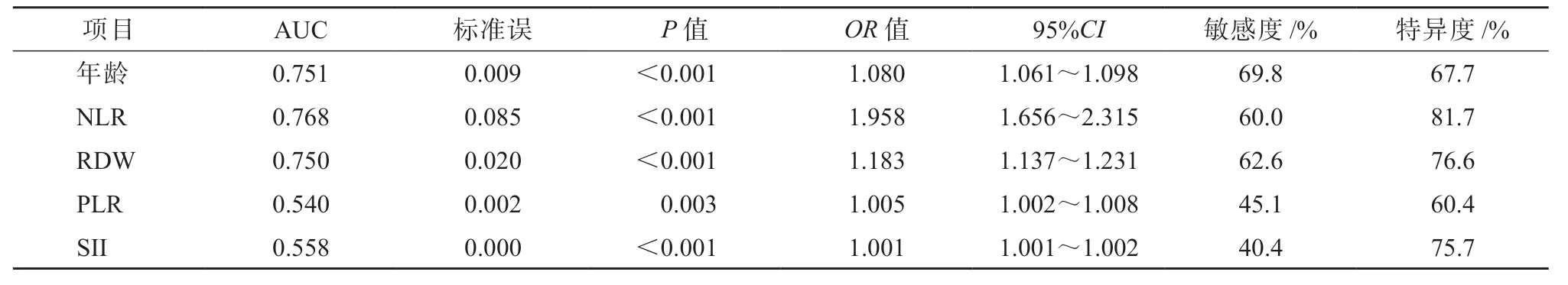
表4 各項指標對HBV 相關肝病進展的預測效能比較
3 討論
HBV 感染機體后,通過異常免疫反應導致肝臟發生炎性反應,進而發生肝纖維化、肝硬化,甚至發生HCC。近年來外周血細胞分析中的許多炎性反應指標對于多種疾病具有預測價值。RDW 升高與多種肝臟疾病的發生相關。在HBV 相關肝病方面,RDW 與CHB 嚴重程度呈正相關,可獨立預測CHB、肝硬化患者的遠期預后[3-5]。然而,本研究中單因素logistic 回歸分析結果顯示,與CHB 組相比,RDW 升高與肝硬化代償期的發生無關,但會使肝硬化失代償期和HCC 的發生風險均增高。多因素logistic 回歸分析結果顯示,與CHB 組相比,RDW 升高會使肝硬化代償期的發生風險降低,肝硬化失代償期的發生風險增高,但與HCC 的發生無關,但該結果并無臨床意義。
NLR 是與機體炎性反應及免疫反應相關的外周血細胞指標。在非酒精性脂肪性肝病患者中,NLR 與進展期炎性反應活動度和纖維化分級均呈獨立正相關[6]。而NLR 與CHB 患者的肝臟組織學活動指數(HAI)呈顯著負相關[7]。一項針對肝纖維化分期的系統性回顧分析發現,在NAFLD 患者中,NLR 與肝纖維化分期顯著相關;在CHB 患者中,NLR 與肝纖維化分期呈負相關;而在慢性丙型肝炎(CHC)患者中,NLR 可能與肝纖維化分期無相關性[8]。此外,研究表明NLR 是肝硬化終末期患者不良預后的獨立預測因子[9-11],也是接受抗病毒治療的HBV 相關肝硬化患者發生HCC 的獨立危險因素[12]。本研究的單因素logistic 回歸分析結果顯示,與CHB 組相比,NLR 升高與肝硬化代償期的發生風險無關,但會使肝硬化失代償期和HCC的發生風險均增高;多因素logistic 回歸分析結果顯示,與CHB 組相比,NLR 升高會使肝硬化代償期、失代償期、HCC 的發生風險均增高;與RDW、LMR、PLR、SII 相比,NLR 預測HBV 相關肝病進展的效能較好。
研究發現LMR 升高與HCC 患者無病生存期延長和無復發生存期延長均有關[13]。術前LMR 升高與根治性切除術后HCC 患者的總生存期和無復發生存期均獨立相關,并且其預測效能均略優于NLR 和PLR[14]。在索拉非尼治療前檢測的LMR 可預測晚期HCC 患者的總生存期[15]。LMR 與肝硬化患者住院期間的終末期肝病預后模型(MELD)評分和肝功能Child-Pugh 評分均呈負相關,低LMR組患者的生存率低于高LMR 組患者[16]。研究發現在肝硬化合并感染的患者中,相較于NLR、AST、ALT、CRP、CTP 和MELD 評分,LMR 的AUC 較大,OR值較高[17]。此外,LMR 對于肝硬化合并感染性休克患者病死率的預測效能較好[18]。本研究結果顯示,與CHB 組相比,LMR 升高與肝硬化代償期、失代償期、HCC 的發生風險均無關,故在進行多因素logistic 回歸分析時剔除了LMR,未對其進行預測疾病進展的評價。
研究表明PLR 是預測HCC 患者總生存期和無復發生存期的獨立危險因素[19],PLR 升高提示HCC 患者的預后不良[20-22]。而非腫瘤性肝病研究表 明,PLR 降 低 是CHB 的 特 征[23],PLR 與HBV DNA 和HBV e 抗原(HBeAg)水平有顯著相關性[24]。SII 和PLR 對HBV 感染者的肝纖維化程度均有診斷價值[25]。然而,另有研究結果顯示CHB 患者的肝纖維化嚴重程度與PLR 無相關性[26]。本研究中單因素logistic 回歸分析結果顯示,與CHB 組相比,PLR 升高會使肝硬化代償期的發生風險降低,HCC 的發生風險增高,其與肝硬化失代償期的發生風險無關。本研究中多因素logistic 回歸分析結果顯示,與CHB 組相比,PLR 升高可使肝硬化代償期的發生風險降低,但與肝硬化失代償期、HCC的發生風險均無關。這些風險變化并無臨床實際意義。在接受肝切除術的HCC 患者中,低SII 組的中位無復發生存期和總生存期均顯著高于高SII 組,SII 升高與血管侵犯、較大腫瘤和早期復發均顯著相關[27]。在接受索拉非尼和瑞戈非尼序貫治療的HCC 患者中,SII 升高與較短的總生存期相關,SII與AFP 聯合應用可預測HCC 患者的預后[28]。本研究結果顯示,與CHB 組相比,SII 與肝硬化失代償期的發生風險無關,但SII 升高會使肝硬化代償期的發生風險降低,HCC 的發生風險增高。本研究中多因素logistic 回歸分析結果顯示,與CHB 組相比,SII 升高可使肝硬化代償期、失代償期的發生風險均降低,但與HCC 的發生風險無關。本研究結果表明,PLR 和SII 升高的臨床預測價值均不高。
本研究采用ROC 曲線分析各項指標預測HBV相關肝病進展的效能,結果顯示,與RDW、LMR、PLR、SII 相比,NLR 預測HBV 相關肝病進展的效能較好。本研究存在不足之處,未對所有研究對象進行臨床結局的隨訪,今后的研究應設置臨床終點觀察,進一步探究各指標對于HBV 相關肝病患者預后的預測價值。
綜上所述,在外周血細胞指標中,與RDW、LMR、PLR、SII 相比,NLR 對HBV 相關肝病進展的預測價值較高。

