自擬滋陰化瘀湯聯合硫酸羥氯喹治療陰虛血瘀型干燥綜合征臨床觀察
段辰晨,宋彩霞
(1.山東中醫藥大學,山東 濟南 250004;2.青島市中醫醫院 風濕免疫科,山東 青島 266033)
干燥綜合征(Sj?gren’s syndrome,SS)是以外分泌腺體受累為主的自身免疫性疾病,臨床上常以口干、眼干澀等表現為主,嚴重者可累及肺臟、腎臟等器官,甚者累及血液系統,并產生多系統損害的表現。其典型病理特征為淋巴細胞浸潤導致外分泌腺上皮細胞受損、器官間質病變,最終導致腺體及器官間質纖維化[1]。目前,現代醫學對SS尚無特效治療方法,在系統受累時,長期或大劑量使用免疫抑制劑可出現較為嚴重的不良反應。相較于現代醫學單純免疫抑制治療,中醫治療更多表現為雙向調節作用,且在降低毒副作用、減少復發率、緩解病情等方面具有獨特優勢[2]。干燥綜合征為近年來發現的疾病,中醫學并無 SS類似病名,歷代醫家依據其癥狀多將其歸屬于“燥證”“燥毒”“內燥”“臟燥”“虛勞”等范疇,直至1989 年全國中醫痹病專業委員會明確定名為“燥痹”[3]。因此,對于干燥綜合征的診治不能完全拘泥于古方,應在立足于中醫經典理論基礎上博采眾長,不斷創新。
宋彩霞教授從事風濕病臨床診治二十余年,經驗豐富,對中醫藥診治風濕病癥有獨到見解。證屬陰虛血瘀型燥痹的患者前來就診時,多已是疾病發展后期,燥邪、毒邪、血瘀共為其致病因素,加之患者素體本虛,相互交織,發為該病。宋教授根據“燥者潤之”“蓄毒致病”“久病多瘀”理論,自創滋陰化瘀湯,該方在前期臨床運用中,防治原發性干燥綜合征療效確切,不但可有效緩解患者臨床癥狀,還能改善相關免疫學指標,現將研究結果報道如下。
1 臨床資料
1.1 一般資料
選擇自2018年9月-2022年3月于青島市中醫醫院風濕免疫科就診的門診及住院患者,診斷為原發性干燥綜合征,并符合中醫燥痹陰虛血瘀型,共70例,均為女性。使用隨機數字表法將患者隨機分為實驗組和對照組,每組35例。實驗組患者年齡29~73歲,平均(48.49±10.63)歲,病程0.25~4年,平均(1.49±0.94)年。對照組年齡26~72歲,平均(47.54±11.44)歲,病程0.25~3.5年,平均(1.38±1.03)年。兩組患者病程和年齡比較,差異無統計學意義(P>0.05),具有可比性。病例中對使用過可疑影響觀察藥物者均經3個半衰期的洗脫。本研究已經過青島市中醫醫院倫理委員會的審議批準。
1.2 診斷標準
參照2016年美國風濕病學會(ACR)與歐洲抗風濕病聯盟(EULAR)聯合推出的pSS分類標準[4]。
1.3 納入標準
①年齡在18~80歲;②西醫診斷標準:參照 2002年修訂的原發性干燥綜合征國際分類(診斷)標準[5];③中醫診斷及辨證分型為陰虛血瘀型燥痹:主證為兩目干澀、口渴欲飲;次證為肌膚甲錯、關節疼痛、肢體麻木、皮膚紫癜、皮下脈絡隱隱。舌脈象,舌質暗或瘀斑,苔少或無苔,舌下靜脈青紫迂曲,脈弦細澀。具備主證 1項+次證3項,結合舌脈象;④對此次研究知情,自愿簽署相關知情同意書。
1.4 排除標準
①有心、腦、肝、肺、腎等器官,以及和血液系統相關的嚴重原發性疾病;②處于妊娠期或哺乳期的婦女;③具有認知功能障礙、嚴重精神疾患,以及無法完成獨立溝通者;④不同意隨訪者。
1.5 剔除標準
①受試者自行放棄或依從性不佳者;②身體出現嚴重不良反應或無法按照原治療方案繼續治療者;③資料提供不全或拒絕回訪者。
2 治療方法
對照組患者給予硫酸羥氯喹片(上海上藥中西制藥有限公司,國藥準字:H19990263,規格:0.1g×14片),0.1g/次,2次/d,口服。若關節疼痛明顯者,予以艾瑞昔布片(江蘇恒瑞醫藥股份有限公司,批號:H20110041,規格0.1g),每次 0.2g,每日2次,口服。療程為1 周。實驗組患者在對照組治療方案基礎上加中藥自擬滋陰化瘀湯(藥物組成:玄參、北沙參、麥冬、知母、烏梅、蘆根、竹葉、玉竹、石斛、天花粉、葛根、丹參、金銀花。可隨證加減:燥毒偏盛者加白花蛇舌草、板藍根、寒水石、水牛角、忍冬藤;瘀血偏重者加赤芍、桃仁、雞血藤、三七、紅花、紅曲;兼有血虛者加當歸、白芍;頭暈目眩、腰膝酸軟者,加山茱萸、枸杞子;若五心煩熱、夜間盜汗較重者,加地骨皮、浮小麥;若面色晄白、頭暈乏力者,加黃芪、炒白術、黨參、山藥),每日2劑,由青島市中醫醫院免煎中藥藥房真空包裝成配方顆粒,每次1劑,于早餐和晚餐后20min,用200mL沸水沖服,溫服。服藥期間忌食生冷、熱辣、油膩之品,忌煙酒。療程為12周。
3 評價指標
3.1 中醫證候評定
中醫證候積分包括口干咽燥、雙目干澀、關節疼痛、乏力納呆等,均分為無、輕度、中度、重度4個等級,分別計 0、1、3、5分,分值越高表明中醫證候越嚴重。
3.2 實驗室相關指標
收集患者空腹靜脈血約3mL,離心,分離,得血清。紅細胞沉降率(ESR)采用魏氏法檢測,免疫球蛋白G(IgG)采用速率散射比濁法檢測,選用免疫比濁法分析血清類風濕因子(RF)水平。
3.3 Schirmer I 試驗
由醫生將干眼癥試紙放置于患者雙眼眼眶淚槽,記錄5min后雙眼試紙的浸潤平均值。
3.4 療效判定
療效評價標準依據《中藥新藥臨床研究指導原則》[6]相關證候療效標準制定如下標準。總有效率=(顯效+有效)例數/總例數×100%。顯效:臨床癥狀和體征明顯緩解和減輕甚至消失,相關中醫證候積分減少≥70%,實驗室指標緩解≥50%。有效:臨床癥狀和體征明顯緩解,相關中醫證候積分減少≥30%,實驗室指標緩解≥25%~50%。無效:臨床癥狀和體征無明顯好轉,相關中醫證候積分減少≤30%,實驗室指標緩解≤25%。
3.5 安全性評價
不良反應發生情況包括發生過敏反應、皮疹瘙癢、消化道反應、肝腎功指標異常、白細胞計數下降等。
4 統計學分析
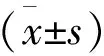
5 結果
5.1 兩組患者總有效率比較
實驗組、對照組患者總有效率分別為85.71%、74.28%,差異具有統計學意義(P<0.05)。見表1。

表1 兩組患者治療總有效率比較 (n)
5.2 兩組患者實驗室指標比較
治療12周后兩組患者血清IgG含量、紅細胞沉降率及RF水平較治療前均有所降低,差異均具有統計學意義(P<0.05),見表2。這說明兩組患者治療pSS均有一定效果。治療12周后,血清IgG降低至正常值,對照組有27例(77.14%),實驗組有31例(88.57%),實驗組患者血清IgG降低有效率高于對照組患者,且差異有統計學意義(P=0.000<0.05);紅細胞沉降率降低至正常值,對照組有30例(85.71%),實驗組有32例(91.42%),差異無統計學意義(P=0.096>0.05);類風濕因子降低至正常值,對照組有18例(51.42%),實驗組有21例(60%),實驗組患者類風濕因子降低有效率高于對照組患者,且差異有統計學意義(P=0.015<0.05)。

表2 采用不同方法治療原發性干燥綜合征兩組患者治療前后實驗室指標比較
5.3 兩組患者Schirmer I試驗值、唾液流率比較
治療后,兩組患者Schirmer I試驗值、唾液流率均顯著增高,且實驗組患者顯著高于對照組患者(P<0.05)。見表3。

表3 兩組患者Schirmer I試驗值、唾液流率比較
5.4 兩組患者治療前后疾病活動度(ESSDAI)評分比較
兩組患者治療后較治療前評分顯著降低,差異有統計學意義(P<0.05),實驗組患者與對照組患者治療后比較,差異有顯著差異(P<0.05)。見表4。

表4 兩組患者治療前后疾病活動度評分比較 分)
5.5 兩組患者中醫證候積分比較
兩組患者治療后中醫證候積分均較治療前有所降低,差異具有統計學意義(P<0.05),其中,實驗組患者在降低口干咽燥、雙目干澀、關節疼痛、乏力納呆等方面優于對照組患者,差異具有統計學意義(P<0.05)。見表5。

表5 兩組患者中醫證候積分比較 分)
5.6 安全性指標比較
兩組患者在治療過程中,有無過敏皮疹瘙癢的出現,消化道反應,肝腎功指標異常、白細胞計數下降等不良反應,經過對癥處理后均有所好轉;兩組不良反應率比較差異無統計學意義(P>0.05)。見表6。

表6 兩組患者不良反應比較 [n(%)]
6 討論
干燥綜合征是近年來發現的一種自身免疫性疾病,其發病率逐年攀升,并有望成為繼系統性紅斑狼瘡之后,又一大危害人類健康的常見結締組織病。據流行病學統計研究顯示,該病在我國人群的患病率為0.29%~0.77%,女性高發,男女比發病率約為1∶9~1∶20,老年患病率為2%~4.8%[7-9]。任何年齡均可發病,其發病高峰年齡段為30~60歲。中醫古籍并無原發性干燥綜合征病名,一般將其歸屬于中醫學“燥證”“痹癥”“燥毒”“虛勞”等范疇。
原發性干燥綜合征主要是以口干、眼干、皮膚發干、腮腺腫大為臨床表現,以外分泌腺的上皮細胞被淋巴細胞高度浸潤為病理學特征的一類自身免疫性疾病。中醫學認為干燥綜合征發病緣于素體氣陰兩虛,復感燥熱之邪,加之臟腑功能氣血失調,導致內生燥毒不能及時排出,日久則灼血成瘀,從而燥、虛、毒、瘀互結為患,發為本病。
目前,治療SS,現代醫學尚無根治方法,其治療目標有兩個,一是改善口眼干燥的癥狀,二是抑制異常的免疫反應,阻止免疫病理進程,達到保護外分泌腺體和臟器功能,延長患者的生存期[10]。臨床上,治療輕度干燥綜合征患者,一般運用硫酸羥氯喹;當出現高免疫球蛋白血癥時,在評估患者病情后,可考慮單純運用糖皮質激素或免疫抑制劑治療;若合并有其他臟器損害,或免疫學指標、炎癥指標過高時,則同時運用糖皮質激素與免疫抑制劑治療。研究顯示,40例原發性干燥綜合征患者在接受至少2年的硫酸羥氯喹治療后,口眼干燥、關節痛和肌痛等癥狀明顯改善,紅細胞沉降率和IgG 水平顯著下降[11]。研究發現,硫酸羥氯喹可通過抑制體內乙酰膽堿酯酶的活性,增加唾液流率[12]。臨床觀察發現,激素聯合硫酸羥氯喹治療干燥綜合征的療效并不十分理想,且并不能降低頑固性并發癥,以及血小板計數減少發生[13]。
中醫藥治療全身系統自身免疫性疾病時,主張從整體觀入手,辨病與辨證相結合,以達到個體化診療的目的。中西醫聯合治療在減毒增效方面優勢顯著,能改善患者臨床癥狀、調節免疫反應,以及減輕免疫抑制劑和激素等藥物副作用。臨床觀察發現,多數前來就診的燥痹患者以陰虛血瘀證為主,因此,遂予中藥方自擬滋陰化瘀湯治療。該方源于《溫病條辨·上焦篇·秋燥》之沙參麥冬湯加減而成。方中去生扁豆,加玄參、黃芪、石斛、蘆根、知母、忍冬藤、葛根、白芍、烏梅、枸杞、菊花、密蒙花,又增加了解毒化瘀的藥物:金銀花、白花蛇舌草、桃仁、丹參、雞血藤。
全方具有活血化瘀、滋陰通絡之效。由于陰虛血瘀型燥痹多因燥毒偏盛所致,方中在加入清熱解毒、甘寒涼潤的金銀花和白花蛇舌草時,又適當配伍沙參、玄參、麥冬這類滋陰藥,養陰潤燥、清熱生津,既可防解毒傷陰之患,又可達滋陰不礙解毒之效。瘀毒偏盛時,當化瘀解毒與養血潤燥兼顧,方中既有桃仁、丹參活血化瘀,又有雞血藤養血活血,配用辛涼、甘寒的蘆根、玉竹、知母顧護津液、潤燥生津,白芍、烏梅酸甘化陰,以達滋陰養血、生津補液之效。丹參、雞血藤、忍冬藤合用,可增強通絡之功,使藥力直達病所。桑葉、葛根既可輕清宣肺,又可疏邪布津,直達四肢頭目。枸杞、菊花、密蒙花既能養肝血,又能潤燥明目。炙甘草配伍調和,補脾和胃。諸藥合用,虛實兼顧,使津液復,燥痹竭。
現代藥理研究發現,天花粉煎劑、天花粉蛋白對免疫系統功能具有雙向調節作用,天花粉蛋白還是一種免疫抑制劑,對體液免疫和細胞免疫均有抑制作用[14]。麥冬可以通過調控相關細胞因子,維持其水平平衡,從而降低淋巴細胞浸潤度,保護頜下腺,改善口干癥狀[15]。甘草具有抗變態反應作用,由于甘草中的甘草酸在結構上與糖皮質激素相似,在體內可延緩糖皮質激素代謝,故作為糖皮質激素的替代治療[16]。白芍是一種具有抗感染、鎮痛、抗應激、保肝等作用的抗風濕中藥,其能通過多途徑有效抑制自身免疫反應,其水煎劑能增強巨噬細胞的吞噬功能,對急性炎癥水腫有明顯的抑制作用,并可使處于低下狀態的細胞免疫功能恢復正常[17-18]。黃芪多糖可以通過調節機體細胞因子 IL-2、IL-6、IL-12、TNF-α水平,促進細胞中RNA、DNA和蛋白質合成,并調節免疫相關基因表達,從而發揮其免疫調節作用[19-20]。金銀花、白花蛇舌草這類清熱解毒藥可通過增強白細胞的吞噬能力,抑制過激的免疫系統。
以眼干為首發癥狀前來就診的患者在眼科行對癥治療后,常覺癥狀緩解不明顯。現代醫學研究指出,淚膜狀態不穩定與淚液滲透壓增高是引起患者眼干的兩大核心因素,但該病起因也十分復雜,一般與性激素失調、細胞凋亡、炎癥因子、眼表黏蛋白改變等因素密切相關[21]。根據動物實驗證實,枸杞和菊花能顯著改善干眼癥動物模型的角膜上皮損傷,抑制淚腺細胞凋亡,保護淚膜穩定性,維持淚腺基礎分泌量[22]。密蒙花甘寒質潤,入肝經,可清肝明目、養肝血,既能改善患者眼部磨澀感,又能改善老年患者視物模糊、目生翳障癥狀。現代藥理學研究顯示,密蒙花有抑制淚腺細胞凋亡作用,因而方中枸杞、菊花、密蒙花,對于眼干癥狀明顯的患者能起到針對性治療。對于以口咽干燥為主訴的患者,方中則加用石斛。研究表明,鐵皮石斛可改善動物和細胞模型的干燥綜合征病理損害,鐵皮石斛多糖在緩解干燥綜合征患者癥狀方面與硫酸羥氯喹作用類似,能增加唾液流量及改善患者口干癥狀[23-24]。
綜上,應用硫酸羥氯喹聯合滋陰化瘀湯治療陰虛血瘀型干燥綜合征效果明顯優于單純西藥治療,且對于改善患者口眼干等臨床癥狀、實驗室免疫學指標和炎癥指標,以及綜合預后更佳,并與降低患者疾病活動度評分、中醫證候積分呈正相關。而滋陰化瘀湯具體作用機制、遠期療效及其安全性,還有待更多大樣本、多中心的長期研究進一步證實。

