干擾素泡騰片、雌三醇乳膏聯合乳桿菌活菌治療絕經后宮頸高危人乳頭瘤病毒感染的臨床研究
王 莉,李俊強,馬多娜,許鑫玥,楊 鴻,胡輝權
(1.成都市第三人民醫院婦科,四川 成都 610031;2.四川錦欣婦女兒童醫院婦科,四川 成都 610011;3.四川省南充市中心醫院婦科,四川 南充 637000)
子宮頸癌(cervix carcinoma,CC)是發病率最高的女性生殖道腫瘤,嚴重威脅女性健康[1]。而CC的發生與持續性高危型人乳頭瘤病毒(high-risk human papillomavirus,HR-HPV)感染密切相關[2~4]。干擾素是治療HR-HPV感染的常用藥物,單用干擾素,HR-HPV的清除率在65%~78%[5]。尋找有效的聯合治療方式,提高HR-HPV清除率一直是婦產科臨床研究的熱點。研究證實良好的陰道微生態是維持生殖道健康的重要前提,陰道微生態失衡將影響HR-HPV的清除率,而陰道微生態平穩的維持主要依賴于乳桿菌的數目及功能[6~9]。絕經后雌激素水平下降,陰道上皮及乳桿菌增殖減慢,陰道酸性環境被破壞,防御能力下降,更易感染HPV,或感染后清除較慢易形成持續感染[10~12]。因此,糾正絕經后女性的陰道微生態失衡對于提高HR-HPV清除率具有重要意義,但目前研究的治療方案主要為局部使用雌激素聯合干擾素,而無局部補充雌激素聯合乳桿菌活菌配伍干擾素治療絕經后宮頸HR-HPV感染的報道[13,14]。本研究選取絕經后宮頸HR-HPV感染,液基細胞學正常的患者,同時使用干擾素泡騰片、雌三醇乳膏與乳桿菌活菌聯合治療,分析其治療效果及安全性。
1 資料與方法
1.1 一般資料選取成都市第三人民醫院、四川錦欣婦女兒童醫院及南充市中心醫院2021年6月至2022年6月就診的240例絕經后宮頸HR-HPV感染患者。納入標準:①已絕經;②HPV分型檢測至少感染一種HR-HPV;③同時期進行宮頸液基細胞學檢查,結果為正常;④依從性好,能配合完成臨床實驗。排除標準:①存在如血栓等使用雌激素禁忌;②對干擾素和(或)雌三醇乳膏者;③存在精神疾病不能配合者;④存在生殖道腫瘤;⑤合并嚴重糖尿病、高血壓。按照隨機數字表法分為對照組和研究組各120例,其中對照組失訪1例。兩組年齡、絕經時間、BMI及感染HR-HPV亞型數量所占比例比較,差異無統計學意義(P>0.05),見表1。研究經成都市第三人民醫院倫理委員會審查批準(編號:倫-2021-012),患者及家屬知情同意并簽署同意書。
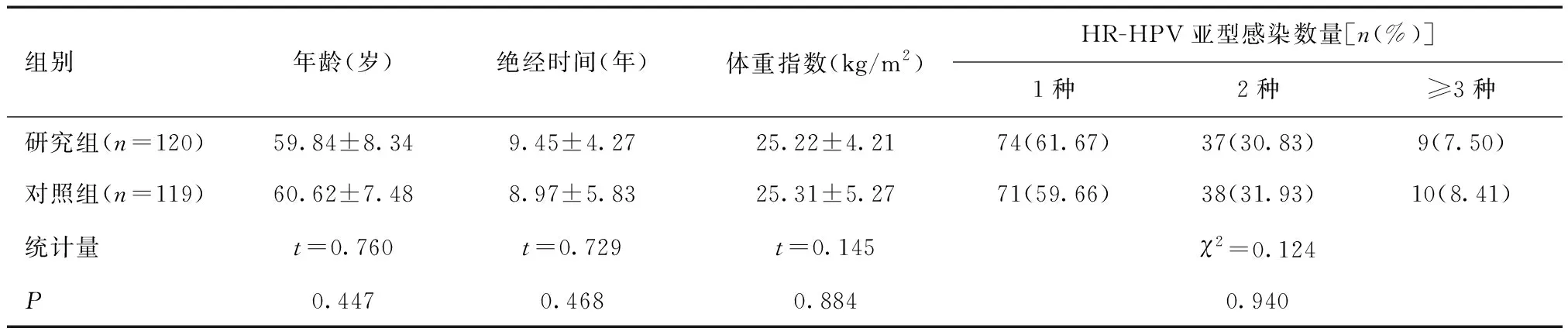
表1 兩組一般資料比較
1.2 方法對照組:人干擾素α-2b陰道泡騰片(生產廠家:北京凱因科技股份有限公司,國藥準字S20120019)。睡前清洗外陰及雙手,使用投藥器將藥片推入陰道后穹隆,qod,每次1片,每月使用20天為一療程;雌三醇乳膏(生產廠家:Organon (Ireland) Ltd,國藥準字H20090091)0.5 g/次,biw。研究組在對照組基礎上,再經陰道給予乳桿菌活菌膠囊(生產廠家:內蒙古雙奇藥業有限公司,國藥準字S20030005)0.25 g/次,qod,用藥與干擾素間隔,每月使用20天為一療程。兩組使用干擾素泡騰片療程均為三個月。干擾素泡騰片治療結束后,對照組繼續使用雌三醇乳膏(0.5 g/次,biw);研究組繼續使用陰道用乳桿菌活菌膠囊(0.25 g/次,qd,每月10天)及雌三醇乳膏(0.5 g/次,biw),使用三個月,總共療程6個月。
1.3 觀察指標
1.3.1臨床療效判定[15]分為治愈:治療前感染的HR-HPV全部轉陰;有效:治療前感染的HR-HPV部分轉陰;無效:治療前感染的HR-HPV未轉陰或增加感染其他HR-HPV亞型。總有效率=治愈率+有效率。
1.3.2陰道微生態指標[16]①菌群密集度正常比例:以單個視野內細菌數判定,Ⅰ 級為1~10個,Ⅱ 級為10~100個,Ⅲ 級為100~1000個,Ⅳ 級為>1000個,其中以Ⅱ~Ⅲ級為正常,計算菌群密集度正常的患者占各組總例數的比例。②菌群多樣性正常比例:以單個視野內細菌種類數量判定,Ⅰ級為1~3種,Ⅱ 級為4~6種,Ⅲ 級為7~9種,Ⅳ 級為≥10種,Ⅱ~Ⅲ級為正常,計算菌群多樣性為Ⅱ~Ⅲ級的患者占各組總例數的比例。③乳桿菌數目≥3+所占比例:以單個視野內乳桿菌數目判定,+為1~10個,2+為10~100個,3+為100~1000個,4+為>1000個,計算乳桿菌數≥3+患者占各組總例數的比例。④陰道pH值正常比例:采用精密酸堿度試紙測得,pH值為3.8~4.5視為正常,計算pH值在正常范圍內患者占各組總例數的比例。⑤過氧化氫、白細胞酯酶陰性比例:檢測陰道分泌物中此兩項指標是否為陰性,并計算結果為陰性的患者占各組總例數的比例。
1.3.3子宮內膜厚度 治療前后分別采用陰道婦科超聲測量子宮內膜厚度,子宮內膜厚度小于5 mm為正常。
1.3.4不良反應 包括但不限于外陰陰道紅腫、局部灼燒感、分泌物增多、陰道出血、外陰瘙癢、陰道刺痛等,計算發生不良反應患者占各組總例數的比例。
1.4 統計學方法應用SPSS 25.0統計學軟件對數據進行分析。計數資料以百分比(%)表示,比較采用χ2檢驗;計量資料以均數±標準差,當方差齊時采用t檢驗,方差不齊時采用校正t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床療效比較研究組治愈率、總有效率均高于對照組,差異有統計學意義(P<0.05)。見表2。
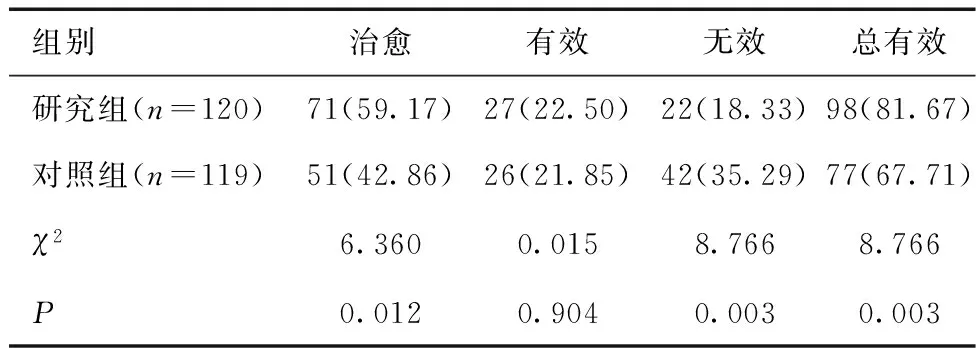
表2 兩組臨床療效比較 [n(%)]
2.2 治療前后兩組陰道微生態指標比較治療前,兩組的陰道微生態指標差異無統計學意義 (P>0.05);治療后,兩組陰道微生態指標正常比例均較治療前增加(P<0.05),且研究組陰道微生態指標正常比例明顯高于對照組(P<0.05)。見表3。

表3 治療前后兩組陰道微生態指標比較 [n(%)]
2.3 治療前后兩組子宮內膜厚度比較兩組治療前后子宮內膜厚度比較,差異均無統計學意義(P>0.05)。見表4。

表4 兩組治療前后子宮內膜厚度比較 (mm)
2.4 兩組不良反應比較研究組共12例(10.00%)發生不良反應,分別為外陰紅腫3例,局部灼燒感3例,分泌物增多4例,陰道出血1例,外陰瘙癢1例;對照組共10例(8.40%)發生不良反應,分別為外陰紅腫4例,局部灼燒感2例,分泌物增多2例,外陰瘙癢1例,陰道刺痛1例。兩組不良反應發生情況比較,差異無統計學意義(P>0.05)。
3 討論
研究表明陰道微生態失衡與HPV感染存在相關性,其中乳桿菌數目的減少,厭氧菌過度生長將會增加HPV感染及宮頸病變的發生[17,18]。乳桿菌可通過代謝,產生乳酸,維持陰道酸性環境,抑制其他微生物生長[19];還可通過產生具有廣譜殺菌性質的過氧化氫及羥基自由基,誘發微生物的蛋白質及膜脂質氧化和DNA裂解,發揮抑菌作用[20];還能分泌細菌素,作用于微生物細胞膜,抑制氨基酸、離子等小分子物質的運輸與釋放[21]。而對于HPV,乳桿菌產生的酸性環境可直接抑制HPV的生長,刺激T細胞增殖和分化,促進有益免疫應答,同時增加B淋巴細胞增殖,提高HPV的清除率[17]。因此,維持乳桿菌作為陰道微生態的優勢菌群,對恢復陰道微生態平衡、清除HPV感染具有重要意義。
絕經后卵巢功能退化,雌激素分泌降低,細胞糖原含量減少,陰道微生物群分布及成分發生變化,厭氧菌數量增加,乳桿菌數量顯著減少[22]。局部抵抗力減弱,病原體易在陰道內定植,陰道炎癥及HPV感染發生率增加。局部補充雌激素有利于恢復陰道內乳桿菌水平,對恢復陰道微生態具有一定意義[20]。在一項前瞻性隨機對照試驗中,劉華等[23]納入98例絕經后HPV感染患者,各組49例,觀察組在對照組基礎上經陰道給予普羅雌烯膠囊(1粒/天),給藥3個月,發現觀察組HPV清除率明顯高于對照組。Palma等[24]研究結果表明,陰道用乳桿菌活菌聯合干擾素具有良好的協同作用,HPV清除效果更好。本研究中,研究組將干擾素泡騰片、雌三醇乳膏與乳桿菌活菌聯合應用,研究組的治愈率、總有效率更高,陰道微生態指標正常比例更高,說明干擾素泡騰片、雌三醇乳膏與乳桿菌活菌具有協同作用,治療絕經后宮頸HR-HPV感染更為有效,并能改善絕經后陰道微生態狀況。
文獻報道局部應用雌激素不會產生全身效應,雖然雌激素在陰道給藥后會被少量吸收,但根據其藥物代謝動力學特性,血清中雌激素濃度所產生的不良反應風險可忽略不計,雌三醇乳膏有效成分為天然雌激素,也含具有抗菌消毒作用的苯甲酸,其乳劑狀態可緩解陰道局部灼熱感[25]。局部應用雌三醇乳膏的不良反應限于局部瘙癢、灼燒感、陰道出血、分泌物增多,這些不良反應持續時間較短,發生率與用量過高相關[26]。干擾素不良反應與其誘導細胞產生腫瘤壞死因子-α、白細胞介素-1等有關,也與使用劑量及給藥途徑相關,常見的有發熱、肌肉酸痛等流感樣癥狀,腹瀉、嘔吐等胃腸道癥狀,在停藥后自行恢復,臨床上治療HPV以局部陰道用藥為主,全身不良反應少見[5]。目前暫無陰道用乳桿菌活菌不良反應的報道。本研究中,兩組治療前后子宮內膜厚度及不良反應發生率比較,差異無統計學意義,提示研究組治療方案具有良好的安全性。
綜上,干擾素泡騰片、雌三醇乳膏與乳桿菌活菌聯合應用,在治療絕經后宮頸HR-HPV感染中療效確切,提高HPV清除率,顯著改善絕經后陰道微生態狀況,安全性良好。

