貌似冠心病實則心肌橋
馬瀟泓 曲新凱
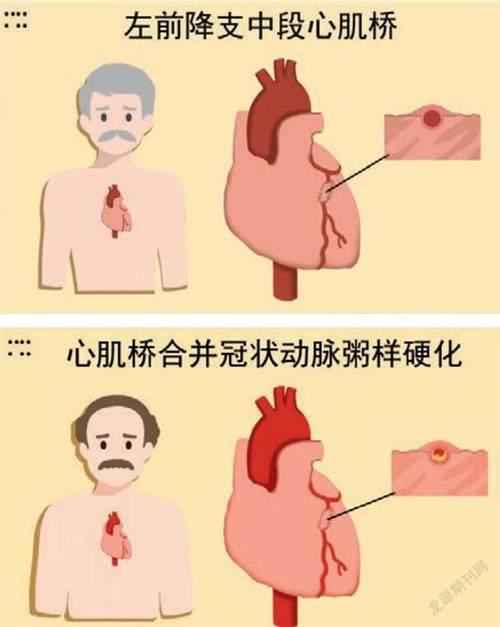
61歲的李先生,今年剛退休,正準備好好頤養天年,沒曾想經常一閑下來就覺得胸悶氣短。朋友提醒他要警惕冠心病(冠狀動脈粥樣硬化性心臟病),于是他到醫院胸痛中心做了冠狀動脈增強CT,結果提示“冠狀動脈未見異常,左前降支中段心肌橋”。
無獨有偶,李先生的老同事張先生也偶然發現了心肌橋。但與李先生不同的是,張先生不但有心肌橋,而且還合并了“冠狀動脈粥樣硬化,右冠中段斑塊,血管50%~60%的狹窄”。看上去似乎病情更為復雜的張先生卻沒有任何不適。
兩位老先生聚在一起討論病情,都覺得納悶:“心肌橋是什么病?為什么癥狀有差異呢?”
心肌橋和冠心病是一回事嗎
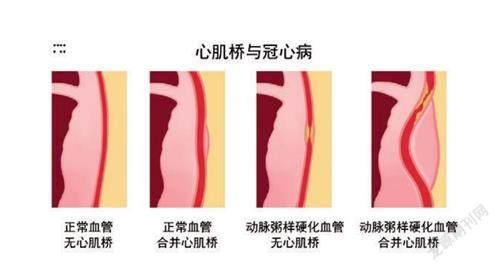
心肌橋不是冠心病,而是一種先天性冠狀動脈(簡稱冠脈)畸形。
冠狀動脈是輸送心臟血液非常重要的血管,正常情況下生長在心肌上面。而心肌橋患者的冠狀動脈的某一段生長在心肌下,屬于冠狀動脈發育異常。于是,這部分心肌就好像一座橋梁一樣,跨坐在異常的冠狀動脈上,被稱為心肌橋。心肌橋可出現于任何一條冠狀動脈的分支,而最常見于左前降支的近段和中段。據統計,有67%~98%的心肌橋位于左前降支。
冠心病則是一種因不良生活方式引發的缺血性心臟病,即患者的冠狀動脈發生粥樣硬化,引起管腔狹窄或閉塞,導致心肌缺血、缺氧或壞死,患者會出現胸痛、胸悶等癥狀。
心肌橋會帶來什么問題
當心臟肌肉收縮時,作為“橋梁”的心肌也一同收縮,在“橋梁”下的冠狀動脈自然就受到了擠壓,變得狹窄。所以,心肌橋的特點是在心臟收縮的時候,冠狀動脈受到壓迫進而引起心肌缺血。但并非所有心肌橋患者都會產生不適癥狀。因為,約85%的心肌供血發生在心臟舒張的時候。因此,心肌橋引起心肌缺血從而產生癥狀的概率只有約15%。
同時,血液在動脈里流動時,速度因為動脈的收縮而受到限制。但當受到“橋梁”壓迫的動脈過于狹窄時,血流速度反而出現增快的現象。血液流速加快后,血液內的壓力就會下降,容易對周圍血液產生吸力,把附近的血液吸走,結果導致周圍動脈供血不足,從而使得受壓迫動脈周圍的正常動脈血流減少,給患者帶來不適感。這種情況就叫分支竊血。
心肌下冠狀動脈的深度和長度、動脈收縮時的受壓程度等,與心肌橋引起癥狀的強弱程度有關。但這些并不是癥狀嚴重程度的唯一決定因素。
很少有癥狀或時有時無
作為先天性畸形,患者年幼時即患有心肌橋,但為什么直到青壯年時期仍很少有癥狀呢?這是因為年輕時心臟儲備功能好,同時冠狀動脈沒有狹窄。隨著年齡的增長,患者的心功能特別是心臟儲備功能逐漸下降,還有的患者患上心血管慢性疾病后冠狀動脈出現斑塊、狹窄,引發冠心病,心肌橋帶來的問題就逐漸顯現了。
比如,原先心肌橋壓迫時會減少30%的血流,但心臟儲備功能好,能夠完全補充上減少的血流;而當心臟儲備功能減弱時,就會產生缺血現象。再比如,原先的冠狀動脈是正常的,當心肌橋壓迫時只產生了20%的狹窄;而當冠狀動脈出現斑塊導致血管狹窄達到40%時,累加起來狹窄就達60%,從而導致癥狀出現。另外,心跳越慢、越弱,心肌橋壓迫程度越輕,癥狀越不明顯;心跳越快、越強,心肌橋壓迫程度越重,癥狀越明顯。
傳統觀念認為,心肌橋是良性疾病,但實際情況卻很復雜。在患者的一生中,心肌橋與其他疾病呈動態的相互影響關系。
心肌橋的最佳診斷方案
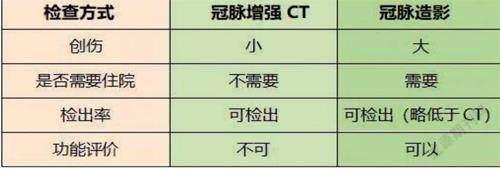
根據解剖研究的結果,心肌橋的檢出率為33%~42%。目前常用的檢查方法是冠狀動脈增強CT。前面提到的李先生和張先生就是通過這項檢查被確診的。另一種方法是冠脈造影。相比較而言,增強CT具有創傷小、更便捷的優點,檢出率也略高;但冠脈造影還能檢測心肌橋的功能,可以幫助醫生對病情充分評估。二者利弊參見下表。
最佳的診斷方案是,在患者做冠狀動脈增強CT篩查出心肌橋后,再通過冠脈造影對心肌橋以及心臟儲備功能等進行綜合評估。
心肌橋患者一定要治療嗎
并不是所有心肌橋患者都需要治療。首先醫生在對患者充分評估后,需要進行分型。根據目前的指南,心肌橋有3型。A型患者不需要治療,B型、C型患者、合并冠心病等危險因素的患者或者心臟功能受到影響的患者,需要考慮接受治療。
目前,藥物治療仍是主要方法。β受體阻滯劑能夠減慢心跳速度、減弱心跳強度,是治療心肌橋的一線藥物。如果患者不適合服用β受體阻滯劑,可選用鈣離子拮抗劑。患者也可以聯合應用這兩種藥物。
需要強調的是,患者要謹慎服用硝酸甘油等血管擴張劑。因為動脈被擴張時,分支竊血也會被加重,從而加重癥狀。雖然心肌橋不是冠心病,但冠心病對心肌橋的病情有很大影響。因此,如果有其他心臟疾病,也要積極治療。
總的來說,沒有癥狀的患者,需要糾正危險因素,包括治療冠心病等;有癥狀并且合并功能異常的患者,可以給予β受體阻滯劑和/或鈣離子拮抗劑。
心內科醫生經過檢查評估,給李先生確診為心肌橋A型,不需要用藥。他的胸悶氣短不是由心肌橋引起的,而是因不適應退休生活出現心理問題造成的。心理科醫生給予治療、疏導后,李先生逐漸適應了新的生活,胸悶氣短的癥狀自然消失。張先生因合并冠心病,醫生開出二級預防用藥處方。如今,兩位老先生都健康快樂地享受著晚年生活。

