重癥肺炎病人心理韌性在睡眠質量與自我效能間的中介效應研究
胡明月
重癥肺炎(severe pneumonia,SP)屬于呼吸科危重疾病,其病死率高達30%~50%[1]。雖然,機械通氣、支氣管肺泡灌洗等治療方案的不斷改良促使病人不斷受益,但病人處于特殊的醫療環境和各種有創操作下,擾亂了正常晝夜節奏,加上SP病人病情重、變化快,極易出現各種不良情緒甚至睡眠障礙[2]。而既往研究發現,睡眠質量與危重癥病人神經系統疾病發生、發展的關系密切[3]。另有研究發現,睡眠不足可導致重癥病人出院后仍存在長期的認知功能障礙,降低病人生活質量[4]。然而,重癥病人的睡眠管理現狀不容樂觀,其遠期生活質量也受到影響。
隨著交叉科學的蓬勃發展,心理學因素在疾病轉歸中的作用成為臨床探索的熱點,通過失眠的因素進行探索,發現心理因素占據重要的作用。研究發現,對失眠病人的心理進行干預可明顯提高其睡眠質量[5]。而自我效能是個體對自我執行某一特定行為能力大小的信心和信念,通過提高自我效能理論改善個體睡眠質量的效果已得到了肯定。但自我效能和睡眠質量之間潛在的心理機制還在探索之中。另外,心理韌性也是促進心理健康發展的重要因素,在應對當前的不利事件、從過往的挫折中恢復發揮重要作用。諸多學者發現,自我效能是心理韌性的重要保護因素之一[6]。低自我效能感病人經常會擔心自己的能力不足,產生焦慮、抑郁情緒和睡眠障礙。由此可見,心理韌性感可能作為中介變量在SP病人的自我效能和睡眠質量之間發揮作用。鑒于此,本研究觀察SP病人心理韌性、自我效能與睡眠質量現狀及三者的關系,并考察病人心理韌性在其中的中介效應。
1 資料與方法
1.1 一般資料 采用便利取樣法,選取華中科技大學同濟醫學院附屬同濟醫院2020年11月—2021年11月醫院收治的SP病人作為研究對象。納入標準:①SP符合《中國急診重癥肺炎臨床實踐專家共識》[7]中相關標準;②病人病情均相對穩定,可配合本次調查;③智力均正常且意識清晰;④具有基本的閱讀理解能力。排除標準:①伴有急慢性疾病或嚴重損傷機體疾病;②近期遭遇其他重大創傷性疾病(如離異、喪偶等);③入院前伴有原發性心理疾病(如抑郁癥、焦慮癥);④具有精神障礙疾病史。本研究經醫學倫理委員會審核批準,且符合《赫爾辛基宣言》要求,病人或家屬均簽署書面同意書。
1.2 調查工具
1.2.1 一般資料調查表 研究者通過查閱文獻并結合臨床經驗自行設計,主要包括性別、年齡、疾病類型、呼吸衰竭類型[8]、氣管插管情況。
1.2.2 匹茲堡睡眠質量指數量表(Pittsburgh Sleep Quality Index,PSQI)[9]該量表包括19個自評和5個他評條目,其中18個自評條目參與計分。包括主觀睡眠質量、睡眠潛伏期、睡眠時間、睡眠效率、睡眠障礙、使用睡眠藥物、白天功能障礙7個因子。每個因子按0~3分計分法,總分為0~21分,分值越高則表示病人的睡眠質量越差。總分>7分則表示病人存在失眠癥狀。
1.2.3 一般自我效能感量表(General Self-Efficacy Scale-Schwarzer,GSES)[10]量表為單維度,10個條目,采用1~4分計分法,總分10~40分,分值越高則表示自我效能感越高。根據自我效能得分指標(得分指標=量表實際得分/該量表可能最高分×100 %)不同分為高、中、低3個水平,>80%為高水平,60%~80%為中水平,<60%為低水平。該量表克倫巴赫系數為0.870,重測效度為0.830。
1.2.4 中國版心理韌性量表(Connor-Davidson resilience scale,CD-RISC) 該量表由美國心理學家Connor等[11]于2003年編制,之后我國學者Yu等[12]進行翻譯與修訂,量表包括堅韌(13條)、自強(8條)及樂觀(4條)3個維度,每個條目采用0~4分計分法,總分0~100分,分值越高則表示病人心理韌性越高。該量表克倫巴赫系數為0.916,重測效度為0.928。
1.3 調查方法及質量控制 所有病人均于其病情相對穩定時進行調查,問卷調查時采用面對面的方式;調查人員經過專業的培訓,調查時采用統一指導語向病人闡釋本次問卷調查的目的、意義、注意事項;問卷需當場回收,同時審核問卷完整性,若存在錯誤,當場進行糾正。問卷信息不完整或填寫的內容存在前后矛盾則視為無效問卷。
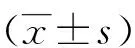
2 結果
2.1 一般資料 本研究共發放122份問卷,回收有效問卷120份,有效回收率為98.36%。120例病人中男74例,女46例;年齡60~76歲,中位年齡[67.00(66.00,69.00)]歲;疾病類型:病毒性肺炎69例,非病毒性肺炎51例;行氣管插管50例;呼吸衰竭類型[9]:Ⅰ型76例,Ⅱ型44例。
2.2 SP病人睡眠質量、自我效能、心理韌性情況 120例SP病人PSQI總分為(13.60±1.71)分,44.17%病人存在失眠癥狀;GSES總分為(26.19±1.69),得分指標為65.48%,屬于中等水平;CD-RISC總分為(48.08±3.20)分。見表1。

表1 SP病人睡眠質量、自我效能、心理韌性情況
2.3 SP病人睡眠質量、自我效能及心理韌性相關性 經Pearson相關性分析,SP病人PSQI總分與GSES總分、CD-RISC總分均呈負相關(r值分別為-0.645,-0.448,P<0.05);GSES總分與CD-RISC總分呈正相關(r=0.501,P<0.05)。見表2,圖1。

表2 SP病人睡眠質量、自我效能及心理韌性相關性

圖1 SP病人睡眠質量、自我效能及心理韌性的相關性散點圖
2.4 心理韌性在SP病人睡眠質量與自我效能間的中介效應分析 根據上述分析可知,SP病人睡眠質量、自我效能、 心理韌性三者之間具有很高的相關性。建立假設,心理韌性在SP病人自我效能、睡眠質量間起中介效應,多重線性回歸三步法進行檢驗,第一步,將自我效能作為自變量,睡眠質量作為因變量進行回歸分析,檢驗系數c。第二步,將自我效能作為自變量,心理韌性作為因變量進行回歸分析,檢驗系數a。第三步,將睡眠質量作為因變量,分別將心理韌性、自我效能作為自變量進行回歸分析,檢驗系數b和c′。
2.4.1 自我效能對睡眠質量的回歸分析 首先檢驗系數c的顯著性,結果顯示,自我效能對睡眠質量的預測作用顯著(c=-0.448,P<0.001)。見表3。

表3 自我效能對睡眠質量的回歸分析
2.4.2 自我效能對心理韌性的回歸分析 檢驗系數α的顯著性,結果顯示,自我效能對心理韌性的預測作用顯著(α=0.501,P<0.001)。見表4。

表4 自我效能對心理韌性的回歸分析
2.4.3 心理韌性在SP病人睡眠質量與自我效能間的中介效應 檢驗系數b和c′的顯著性,結果顯示,心理韌性對睡眠質量的預測作用顯著(b=-0.561,P<0.001);加入心理韌性后自我效能對睡眠質量的回歸系數(c′=-0.167,P=0.040)仍顯著,兩個系數都達到顯著水平,且c′<0,屬于部分中介效應。見表5。中介效應對總效應的貢獻率:Effect M=ab/c=0.501×-0.561/-0.448=0.627 4(62.74%)。見圖2。

表5 心理韌性在SP病人睡眠質量與自我效能間的中介效應

圖2 心理韌性在SP病人睡眠質量與自我效能間的中介效應的結構方程圖
3 討論
3.1 SP病人睡眠質量、自我效能、心理韌性現狀 本研究顯示,44.17%的SP病人存在失眠癥狀,可見SP病人睡眠障礙問題較為嚴重。可能是由于SP在重癥監護室內治療時間較長,特殊的病房環境、疾病本身痛苦、病死威脅、用藥等因素,導致SP病人存在焦慮、抑郁等不良情緒,促使其睡眠出現異常。既往研究發現,重癥病人普遍存在睡眠障礙,如睡眠結構異常、連續睡眠時間縮短,繼而導致病人康復延長、病死率增加等[13]。因此,需重視SP病人睡眠問題,可為病人提供適宜的睡眠環境改善睡眠質量。本研究中,SP病人自我效能感屬于中水平。SP引起的疾病疼痛、創傷及治療后的相關并發癥(如呼吸機相關性肺炎)等可促使病人產生疾病挫敗感,再加上生理功能受限、經濟壓力等可導致其疾病體驗感較差,存在較高水平的心理應激,影響自我認知,治療信心不足,導致其自我效能感相對較低。
本研究結果還顯示,SP病人心理韌性得分為(48.08±3.20)分,可見SP病人的心理韌性還具有較大的提升空間。因韌性可視為個體與環境相互作用的動態過程,應激事件打擊較大時可影響其心理狀態,降低其積極的適應性[14]。SP屬于極危重癥,加上后期需經歷較長時間的康復干預,可促使病人產生創傷后應激障礙,導致其陷入危險情景中,較難對自身認知與行為進行有效的適應性調節,對其心理韌性可造成一定負面影響。因而,可鼓勵家屬給予病人更多的鼓勵、支持和關愛,緩解病人心理壓力;同時給予病人舒適的護理服務,以此改善其疾病體驗感,降低心理應激反應,提高治療的信念。
3.2 SP病人睡眠障礙、自我效能與心理韌性的關系 本研究結果顯示,睡眠障礙與自我效能、心理韌性均呈負相關,自我效能與心理韌性呈正相關,說明病人心理韌性水平越高,病人睡眠質量越好、自我效能水平越高。心理韌性與病人行為方式、病人自身體驗等密切相關,是預測病人身心健康的重要因子,是睡眠質量正向預測因素。有研究顯示,心理韌性是睡眠質量的保護因素[15]。因心理韌性可激發潛在認知、能力和心理特質,運用自身及外部的資源積極調整自身適應機制,更易接納當下狀態,幫助個體應對應激事件帶來的不良體驗,緩解焦慮、抑郁等負面情緒,保持病人的身心健康,從而促使病人的睡眠質量得以改進[16]。而自我效能作為一種保護因子,可通過提高自身對疾病的控制感,減少應激反應帶來的不良情緒,降低不良事件對病人睡眠質量的影響。本研究顯示,自我效能與心理韌性有關。這可能是由于心理韌性作為一種保護性心理因素,可促使病人積極應對壓力和困境,可有效抑制個體的心理適應性不良和行為問題,增強治療信心,進而提高自我效能感[17]。
3.3 心理韌性在SP病人睡眠障礙與自我效能間的中介效應 本研究中介效應顯示, 心理韌性在SP病人睡眠障礙與自我效能間發揮部分中介作用,即自我效能除了直接影響病人睡眠質量外,還可通過心理韌性間接影響SP病人睡眠質量,可見心理韌性在睡眠質量與自我效能之間可起到“橋梁”的作用。究其原因可能是:SP作為應激源,可對病人身心健康產生一定的影響,當其心理韌性水平較高時,個體抗壓能力相對較強,面對SP的后期治療與康復,能夠表現出相對穩定的心態及疾病適應性,緩解疾病帶來的負面影響,并幫助自身重新定位社會角色,提高自我價值、自我效能感,積極面對疾病,可有效緩解心理因素導致的睡眠障礙問題;而病人自我效能水平較高時,不僅疾病適應力較強,還會積極尋找他人的幫助,進行有效的疾病管理,可改善疾病本身導致的睡眠障礙[18]。
因此,臨床工作者可通過健康教育、家庭及社會情感支持等提高病人心理韌性,從而提高病人對疾病的抵抗力和承受能力,保持相對樂觀的心態,緩解其不良情緒,改善睡眠異常問題。同時需給予病人全方位的護理服務,如提高病人疾病認知,促使病人自覺建立良好的遵醫行為,提高自我效能;飲食、適宜的健康鍛煉等可提高病人免疫功能,改善機體功能等,對促進其睡眠質量具有一定的作用。
綜上所述,心理韌性在SP病人自我效能與自我效能間發揮部分中介效應。

