董氏奇穴聯合艾灸對原發性痛經患者β-內啡肽和機械性痛閾水平的影響
劉 敏 溫 權 唐遠軍 王 悅
(1.四川省成都市成華區婦幼保健院中醫科,四川 成都 610000;2.四川省成都市第八人民醫院中醫科,四川 成都 610000)
原發性痛經也稱為功能性痛經,發作人群一般為13~25歲沒有生育經驗的女性,30歲以上的女性較少發生[1]。原發性痛經患者通常在月經來臨之前,下腹出現沉墜感,并伴有不時的疼痛,癥狀嚴重者會于臀部、背部或大腿根處出現連帶疼痛[2]。中醫學認為,原發性痛經患者多為不榮則痛和不通則痛,臨床中氣滯血瘀型較為多見,治宜逐瘀止痛,理氣行滯[3]。有研究發現,對原發性痛經患者應用針刺、艾灸等中醫特色療法,能夠提升治療效果,降低遠期復發率[4]。另外還有研究顯示,艾灸對原發性痛經患者腦功能連接網絡產生影響,熱敏灸感的出現可能與增強左側腦干-左側小腦的聯系,同時抑制左側大腦-腦白質區-島葉-額葉的功能連接,進而減輕患者疼痛感[5]。2018年1月至2020年1月,我們采用董氏奇穴聯合艾灸治療原發性痛經患者45例,并與常規藥物治療45例對照,觀察療效及對患者β-內啡肽和機械性痛閾水平的影響,結果如下。
1 資料與方法
1.1 一般資料 全部90例均為四川省成都市成華區婦幼保健院中醫科門診原發性痛經患者,按照隨機數字表法分為2組。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組一般資料比較
1.2 病例選擇
1.2.1 診斷標準 參照《中藥新藥臨床研究指導原則(試行)》[6]中關于原發性痛經的診斷標準:婦科檢查無明顯生殖器器質性病變者,發生于月經初潮后2~3年的未生育的年輕婦女或青春期少女。
1.2.2 納入標準 符合臨床關于原發性痛經診斷標準;月經周期規律;年齡為15~35歲;1個月內未接受過其他鎮痛藥物治療;對本研究知情并簽署同意書。
1.2.3 排除標準 合并子宮畸形、盆腔淤血癥、子宮肌瘤、子宮內膜異位癥等其他導致痛經者;臨床資料不全或不能配合研究者;合并凝血功能障礙者;合并自發性出血傾向者;合并造血干系統或重要臟器原發疾病者;合并精神類疾病者。
1.3 治療方法
1.3.1 對照組 予常規藥物治療。月經來潮前約1周開始服用痛經寶顆粒(河南省宛西制藥股份有限公司,國藥準字Z41021972)10 g,每日2次口服,直到月經來潮第3天停藥。同時于月經來潮第1天開始服用布洛芬緩釋膠囊(中美天津史克制藥有限公司,國藥準字H10900089)0.3 g,每日2次口服,直到月經第4天停藥。共治療3個月經周期。
1.3.2 治療組 在對照組治療基礎上予董氏奇穴聯合艾灸治療。參照《董氏奇穴針灸學》[7]選取還巢穴、婦科穴,穴位局部消毒,選取0.30 mm×25 mm針灸針,均直刺進針,進針深度為7 mm。每日1次,每次留針30 min。起針后,在關元穴區距皮膚表面3 cm左右高度施灸,采取回旋灸法,讓患者能夠感受到熱感向周圍擴散,并向穴位內滲透熱量,每次30 min。來潮前3天開始治療,直到月經第5天停止,共治療3個月經周期。
1.4 觀察指標及方法
據統計資料,2016年江西省年徑流量2 143.48億m3,廢污水排放量22.11億t,其中,COD 55.47萬t;NH3-N 6.04萬t;TP 0.6萬t。
1.4.1 疼痛評估 2組治療前后評估疼痛程度及每次月經期間疼痛持續時間。采用疼痛視覺模擬評分(VAS)[8],使用0~10共11個數字表示患者的疼痛程度,其中0代表無痛,10代表最痛,指導患者從11個數字中選取1個數字,以表示自身的疼痛程度,分數越低代表疼痛程度越輕。應用COX痛經癥狀量表(CMSS)[9](表中包含神經質、易激惹、抑郁、全身疼痛、失眠、面紅、面色變化、腹瀉、眩暈、乏力、食欲不振、嘔吐、惡心、腿痛、胃痛、腰骶部疼痛、頭痛以及小腹疼痛等),來評估患者的疼痛嚴重程度,應用0~4分評分法,分數越高代表疼痛越嚴重。觀察并記錄2組治療前后痛經持續時間。
1.4.2 超聲檢查 2組治療前后采用彩色多普勒超聲檢查患者盆腔血流情況,記錄雙側子宮動脈阻力指數(RI)、搏動指數(PI)。
1.4.3 機械性痛閾及β-內啡肽水平 2組治療前后應用EP601C型痛閾測定儀(上海益聯醫學儀器發展有限公司),固定電極片后打開儀器進行測試,當患者感受微痛的時候,顯示的電流強度就是痛閾。2組治療前后均空腹采集肘靜脈血,采用酶聯免疫吸附法檢測β-內啡肽水平。
1.5 療效標準 參照《中藥新藥臨床研究指導原則(試行)》[6]對治療效果進行評價。痊愈:腹痛癥狀消失,連續3個月未復發,CMSS評分0分;顯效:腹痛明顯減輕,痛經期間需服用止痛藥物,但不影響正常工作,其他癥狀減輕或消失,CMSS評分較治療前降低50%以上;有效:腹痛及其余癥狀均好轉,服用止痛藥后能堅持工作,CMSS評分較治療前降低25%~50%;無效:治療后臨床癥狀無明顯改善,甚至加重。
2 結果
2.1 2組臨床療效比較 治療組總有效率93.33%(42/45),對照組總有效率68.89%(31/45),治療組臨床療效優于對照組(P<0.05)。見表2。

表2 2組臨床療效比較 例
2.2 2組治療前后疼痛VAS、CMSS及疼痛持續時間比較 2組治療后疼痛VAS、CMSS、疼痛持續時間均較本組治療前降低(P<0.05),且治療組治療后均低于對照組(P<0.05)。見表3。
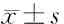
表3 2組治療前后疼痛VAS、CMSS及疼痛持續時間比較
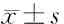
表4 2組治療前后子宮動脈PI、RI比較
2.4 2組治療前后機械性痛閾及β-內啡肽水平比較 2組治療后機械性痛閾、β-內啡肽均較本組治療前升高(P<0.05),且治療組治療后均高于對照組(P<0.05)。見表5。
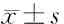
表5 2組治療前后機械性痛閾及β-內啡肽水平比較
3 討論
原發性痛經痛經癥狀及患者對痛經的擔憂情緒嚴重影響其生活質量。目前,臨床治療原發性痛經的方法主要包括手術治療、運動治療、理療與藥物治療等。布洛芬緩釋膠囊為當前痛經常用的非甾體類抗炎藥物,但長期應用會導致胃腸不適現象,且遠期治療效果有限。痛經寶顆粒主要成分為紅花、當歸、肉桂、三棱、莪術、丹參、五靈脂、木香、延胡索等,具有溫經化瘀、理氣止痛、活血補血等作用。
中醫學痛經最早記載于《金匱要略》,多以寒凝血瘀為主要病機,《婦人大全良方》認為“勞傷氣血,致令體虛,風冷之氣客于胞脈,損于沖任之脈,手太陽、少陰之經……其經血虛,則受風冷。故月水將行之際,血氣動于風冷,風冷與血氣相擊,故令痛也……此由寒氣客于血室,血凝不行,結積血為氣所沖,新血與故血相搏,所以發痛”。中醫治療原發性痛經多采用穴位貼敷、耳針、艾灸、針刺及中藥煎劑等方法[10]。臨床多項研究證明,針刺治療痛經具有無毒副作用、操作簡單、效果明顯等優點[11]。董氏奇穴對于痛證的治療具有取穴少、療效突出等優點。而艾灸主要是借助灸火的熱量對機體進行溫熱刺激,通過經絡腧穴作用,達到治療疾病的目的。因此,我們選取董氏奇穴聯合艾灸對原發性痛經進行治療。《靈樞·邪氣臟腑病形》有云“滎、輸治外經”,指四肢腕踝關節以下的滎輸穴善通調經絡,《難經》載“俞主體重節痛”,而本研究所選擇的還巢穴與婦科穴均在腕踝關節之下,位置與滎輸穴接近,從而治療效果更加顯著[12]。另外,通過艾灸關元穴區能夠溫中補虛,補腎通陽,內調氣血,外逐邪氣[13]。
本研究結果顯示,治療組治療總有效率明顯高于對照組(P<0.05)。由此證明,在常規治療基礎上應用董氏奇穴聯合艾灸治療,能夠減輕患者臨床癥狀,提升治療效果。治療后,2組疼痛VAS、CMSS評分、疼痛持續時間均降低,且治療組明顯低于對照組(P<0.05)。由此證明,應用董氏奇穴聯合艾灸能夠減輕患者疼痛感。這是因為艾灸關元穴能調理氣血,舒經活絡,溫經止痛。另外,依照董氏奇穴全息對應規律,婦科穴與子宮區段對應,能夠治療多種婦科疾病,而且更偏重于寒性婦科疾病,針刺直達病灶。而還巢穴與婦科穴配伍使用還能夠達到祛除瘀血、溫經散寒、調補肝腎、行氣止痛的效果。此外,2組治療后雙側子宮動脈PI、RI明顯降低,且治療組低于對照組(P<0.05)。由此證明,應用董氏奇穴聯合艾灸治療能夠在提升治療效果的基礎上,增加子宮動脈血流。有研究發現,子宮動脈血流的RI值和PI值偏高是引發原發性痛經的一個主要原因[14],因此本文對2組的子宮動脈血流的RI值和PI值進行分析,與相關研究一致。
痛閾的高低屬于表象,是人體腦內抗鎮痛、鎮痛與痛覺感受相互作用的結果。有研究發現,應用不同的電針頻率對動物機體進行刺激,會使不同強度的信號上傳到鎮靜中樞,從而釋放多種抗痛物質,抑制動物中樞對痛覺的感受,從而降低對疼痛信號的敏感程度[15]。因此我們認為,原發性痛經患者機械性痛閾水平高低不僅代表了治療效果,而且能夠代表患者對遠期痛覺的感受,從而可能判斷患者痛經的遠期復發情況。本研究結果顯示,2組治療后痛閾、β-內啡肽均升高,且治療組高于對照組(P<0.05)。因此提示董氏奇穴聯合艾灸對原發性痛經治療后,能夠降低患者疼痛感或者提升了患者對于疼痛的抵抗能力。
綜上所述,在常規藥物治療基礎上應用董氏奇穴聯合艾灸治療原發性痛經,能減輕患者臨床癥狀,提高治療效果,而且能夠明顯減輕患者經期疼痛感和疼痛持續時間,減輕雙側子宮動脈血流動力,提高患者疼痛耐受程度,值得臨床應用推廣。

