育腎培元方治療腎虛型卵巢儲備功能下降臨床療效觀察※
李佳慧 陳旦平 王永祥 許江虹 唐文婕 夏 馨
(1.上海中醫藥大學,上海 201203;2.中國福利會國際和平婦幼保健院中醫婦科,上海 200030;3.上海市靜安區中醫醫院中醫婦科,上海 200072;4.上海中醫藥大學附屬曙光醫院婦產科,上海 201203)
卵巢儲備功能下降(diminished ovarian reserve,DOR)是一種以原始卵泡數量減少伴隨卵子質量下降為主要表現的生殖內分泌功能障礙疾病。DOR初期臨床表現不顯著,隨著卵巢功能進一步下降,會出現月經量少、月經先期、后期或閉經、生殖能力下降等,甚者出現潮熱汗出、心煩失眠、性欲減退等低雌激素水平的癥狀,嚴重影響女性生活質量[1]。中醫學認為,腎藏精,主生殖,補腎是治療DOR的基本大法。育腎培元方由海派中醫蔡氏婦科第七代傳人蔡小蓀教授臨證總結創立,以育腎為基礎、調經種子經驗方,臨床療效頗佳[2-4]。本研究采用育腎培元方治療腎虛型DOR患者42例,并與雌二醇片/雌二醇地屈孕酮片治療42例對照,觀察對血清性激素[基礎卵泡刺激素(bFSH)、基礎雌二醇(bE2)]水平、抗苗勒管激素(AMH)、竇卵泡數(AFC)及中醫證候的影響,結果如下。
1 資料與方法
1.1 一般資料 納入自2017年9月至2019年9月于上海市靜安區中醫醫院婦科門診就診的腎虛型DOR患者,按照隨機數字表法分為2組。治療組42例,年齡26~42歲,平均(36.23±4.19)歲;病程0.2~6.5年,平均(3.79±1.52)年。對照組42例,年齡24~42歲,平均(36.45±4.77)歲;病程0.5~6.8年,平均(3.91±1.42)年。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 西醫診斷標準 本研究參照卵巢低反應博洛尼亞診斷標準[5]及《婦產科學》[6]制定DOR的診斷標準。符合以下中的任意1項即可診斷為DOR:①AMH<1.1 ng/mL;②AFC<5枚(雙側);③10 U/L 1.2.2 中醫辨證標準 參照《中醫婦科學》[7]和《中藥新藥臨床研究指導原則(試行)》[8]辨證為腎虛型。主癥:①月經周期提前或錯后1周以上,或月經量減少,連續2個月經周期以上;②腰膝酸軟。次癥:①潮熱出汗;②頭暈耳鳴;③性欲減退。舌脈:舌紅或淡,苔薄,脈沉細無力。上述主癥必備,次癥具備1項以上,結合舌脈即可辨證為腎虛型。 1.2.3 納入標準 ①符合上述西醫診斷及中醫辨證標準;②年齡20~45歲;③患者對本研究知情同意,自愿參加本研究,并簽署知情同意書。 1.2.4 排除標準 ①先天性生殖器官發育異常,子宮、單(雙)側卵巢、輸卵管切除,化療等醫源性因素導致卵巢功能異常;②合并嚴重心肝腎功能、造血系統損害及惡性腫瘤;③精神疾病者;④懷疑或確認妊娠者;⑤3個月內使用過任何雌孕激素類藥物以及其他免疫抑制劑者。 1.2.5 剔除及脫落標準 ①不符合納入標準而誤納入者;②受試者依從性差,未按規定服藥或未能定時隨訪;③受試者因個人原因自行退出、失訪;④臨床資料不全,無法判斷療效。 1.3 治療方法 1.3.1 治療組 于月經周期第5天至下次月經來潮前口服育腎培元方。藥物組成:茯苓12 g,生地黃10 g,熟地黃10 g,女貞子10 g,仙茅10 g,淫羊藿10 g,巴戟天10 g,肉蓯蓉10 g,鹿角霜10 g,紫石英30 g。日1劑,采用四川新綠色藥業科技發展有限公司生產的顆粒劑,1劑分裝2包,每日早、晚各1包開水沖服。連續服用3個月經周期。 1.3.2 對照組 于月經周期第5天起服用雌二醇片/雌二醇地屈孕酮片(Abbott Healthcare Products B.V,國藥準字H20150345),每日1片,前14天口服雌二醇片(含雌二醇1 mg),后14天口服雌二醇地屈孕酮片(含雌二醇1 mg、地屈孕酮10 mg)。連續服用28天為1個療程,治療3個療程。 1.4 觀察指標及方法 1.4.1 血清性激素水平 2組治療前后均于月經周期第2~5天采集肘靜脈血,采用化學發光法測定血清bFSH、bE2水平。 1.4.2 血清AMH水平 2組治療前后均于月經周期任意一天采集肘靜脈血,采用酶聯免疫吸附法測定血清AMH水平。 1.4.3 超聲檢查 2組治療前后均于月經周期第2~3天經陰道彩色多普勒檢測雙側卵巢AFC。采用Voluson E8彩色多普勒超聲診斷儀(美國GE公司),經陰道三維容積探頭,頻率5~9 MHz。 1.4.4 中醫證候評分 參照《中醫婦科學》[7]及《中藥新藥臨床研究指導原則(試行)》[8]擬定評分標準。主癥(月經周期不規則、月經量少、腰膝酸軟)按無、輕、中、重分別記 0、2、4、6分;次癥(潮熱出汗、頭暈耳鳴、性欲減退)按無、輕、中、重分別記0、1、2、3分。 2.1 2組治療前后血清bFSH、bE2、AMH水平比較 2組治療后bFSH水平均較本組治療前降低(P<0.05),治療組治療后AMH水平升高(P<0.05),且治療組治療后bFSH水平低于對照組(P<0.05),AMH水平高于對照組(P<0.05)。2組治療后bE2水平均升高,但比較差異無統計學意義(P>0.05)。見表1。 表1 2組治療前后血清bFSH、bE2、AMH水平比較 2.2 2組治療前后AFC比較 2組治療后AFC均較本組治療前升高(P<0.05),且治療組治療后高于對照組(P<0.05)。見表2。 表2 2組治療前后AFC比較 個, 2.3 2組治療前后中醫證候評分比較 治療組治療后月經量少、腰膝酸軟、潮熱出汗、頭暈耳鳴、性欲減退評分均較本組治療前降低(P<0.05),對照組各項評分均降低(P<0.05),且治療組治療后經量減少、腰膝酸軟、頭暈耳鳴、性欲減退評分均低于對照組(P<0.05),月經周期不規則評分高于對照組(P<0.05)。見表3。 表3 2組治療前后中醫證候評分比較 分, DOR的病因及發病機制復雜。隨著女性社會壓力增大、環境污染加劇、不良生活習慣等原因,DOR的發病率逐年升高且呈現低齡化趨勢[9]。目前,西醫治療以激素替代療法(HRT)為主。國內外學者均認為卵巢功能下降患者應用HRT可使下丘腦-垂體-卵巢軸(HPOA)得到暫時的休息,暫時控制病情。有研究顯示,HRT治療DOR 3個月,FSH可明顯降低[10]。然而雌二醇片/雌二醇地屈孕酮片雖能降低FSH水平,但停藥后可能出現FSH的反彈性升高,其恢復卵巢功能的療效不確切[11]。此外,雌激素依賴性腫瘤、嚴重肝腎疾病、結締組織病等是HRT治療的禁忌證,這使得HRT的應用局限。許多患者甚至醫生對HRT的潛在風險和不良反應皆有顧慮,長期HRT對子宮內膜癌和乳腺癌的發生風險仍不確定。 DOR屬中醫學“月經病”“閉經”“不孕”等范疇。腎為先天之本,是人體生長、發育和生殖的根本,腎虛是導致DOR的主要因素。蔡氏婦科第七代傳人蔡小蓀教授認為,腎中精氣衰少是DOR根本原因,腎精是卵泡生長發育的物質基礎,腎氣不足則卵泡無以化生,故DOR病因雖繁而首當責之于腎。因此,本著“欲以通之,無如充之”原則,治療上須將補腎貫穿始終,以冀腎氣旺盛、天癸充盈[12]。基于以上理論并結合多年臨床經驗,蔡小蓀教授創立了“育腎調周”的治療大法,并在長期臨床實踐中總結出了驗方“育腎培元方”。方中茯苓健脾益氣,入腎化氣,推動卵巢發揮功能;生地黃、熟地黃、女貞子滋陰養血,豐盈血海,提供物質基礎;仙茅、淫羊藿、巴戟天、肉蓯蓉溫腎助陽;紫石英溫煦胞宮;配伍血肉有情之品鹿角霜溫腎填精。該方滋陰助陽兼顧,使“陰得陽生而泉源不竭,陽得陰助而生化無窮”。諸藥合用,共奏育腎培元、填精助陽、蓄精養血之效。 目前,評估卵巢儲備功能的指標主要包括年齡、基礎性激素水平[bFSH、基礎黃體生成激素(bLH)、bE2]、AMH、AFC等。bFSH隨卵巢儲備功能降低而升高。DOR早期,黃體期提前募集卵泡,bE2水平異常升高[13]。高水平bE2反饋抑制FSH分泌,因此可表現為bE2升高,bFSH正常范圍。大量研究證實,AMH、AFC評估卵巢儲備功能的特異性及靈敏度更高[14],被認為是評價卵巢儲備功能的最佳。AMH主要由直徑<4 mm的竇前卵泡和小竇卵泡的顆粒細胞分泌,隨著卵泡生長其分泌減少至消失,可真實反映原始卵泡庫存數量和早期卵泡生長情況[15]。此外,AMH并不參與HPOA的反饋調節,不受月經周期調節,不被外源性類固醇激素干擾,可穩定地評估卵巢儲備功能,準確度更高。竇卵泡是成熟卵泡的前體,在B超上表現為直徑<10 mm的卵泡,其數目能夠很好地反映卵泡池中剩余的原始卵泡數。根據博洛尼亞標準,雙側AFC<5個可診斷為DOR。AMH聯合AFC能更準確地評估卵巢儲備功能,因而得到更廣泛認可及應用[16]。本研究結果顯示,治療后2組bFSH水平較治療前降低,差異有統計學意義(P<0.05);2組bE2差異無統計學意義(P>0.05);治療組AMH水平較治療前升高,差異有統計學意義(P<0.05);治療后2組AFC均較治療前增多,差異有統計學意義(P<0.05)。其中治療組bFSH、AMH、AFC與對照組相比差異有統計學意義(P<0.05)。治療后治療組月經量少、腰膝酸軟、潮熱出汗、頭暈耳鳴、性欲減退癥狀積分均較治療前降低,對照組各項評分均較治療前降低,差異有統計學意義(P<0.05)。其中治療后治療組在月經量少、腰膝酸軟、頭暈耳鳴、性欲減退評分較對照組降低,差異有統計學意義(P<0.05)。 綜上所述,育腎培元方可有效改善DOR患者血清性激素水平,改善月經情況,緩解臨床癥狀,是治療DOR的有效驗方,為中醫藥治療DOR提供了思路與循證醫學證據,也值得后續更進一步明確育腎培元方改善卵巢儲備功能的作用機制。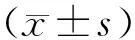
2 結果
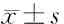
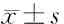
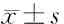
3 討論

